Что такое толшина перипапиллярного слоя нервных волокон сетчатки
Шпак А.А., Коробкова М.В.
Актуальность
Измерения, выполняемые методом оптической когерентной томографии (ОКТ), играют важную роль в диагностике глаукомной оптической нейропатии и атрофий зрительного нерва другого происхождения. Большие сложности представляет трактовка количественных результатов ОКТ у пациентов с миопией, особенно высокой степени. В ряде работ [1, 2, 5, 6] отмечено снижение толщины перипапиллярного слоя нервных волокон сетчатки (пСНВС) при высо-кой близорукости, что существенно затрудняет диагностику глаукомы. Не меньшие затруднения могут быть связаны с утолщением пСНВС у пациентов с дальнозоркостью, особенно высокой степени [23, 26, 27].
Считается, что перечисленные изменения являются оптическим эффектом, а не истинным изменени-ем толщины пСНВС [20, 21, 23, 24, 26]. Однако в большинстве приборов для ОКТ подобные оптические эффекты не учитываются. Исключением служат прибор 3D OCT-2000 (Topcon), который измеряет пСНВС по окружности, диаметр которой корректируется с учетом длины оси и других параметров оптической системы глаза, а также приборы серии RS (Nidek), которые оснащены нормативной базой данных для миопии с длиной оси 26-29 мм (только для пациентов азиатского происхождения) [4]. Предложены способы коррекции влияния аномалий рефрак-ции на параметры пСНВС и ДЗН (но не макулярной области) путем пересчета результатов по специальным формулам [8, 15, 18, 22]. Одна-ко эти формулы не элементарны и во многих случаях адаптированы к приборам определенного производителя, что затрудняет их практическое использование.
Цель
Разработка доступного способа коррекции влияния оптической системы длинных или коротких глаз на параметры пСНВС.
Материал и методы
Были обследованы 46 пациентов (46 глаз, основная группа), последовательно обратившихся в ФГАУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России для решения вопроса о рефракционном вмешательстве. Пациенты были с миопией средней (15 чел.) и высокой (31 чел.) степени; у каждого из них оценивали один глаз, избранный случайным методом. Критериями включения были близорукость (по сфероэквиваленту) от -4,0 дптр, астигматизм до 3,0 дптр, острота зрения с коррекцией не ниже 0,8 (для оперированных больных как до, так и после операции), возраст не старше 40 лет, нормальное внутриглазное давление, отсутствие глаукомы у ближайших родственников. Исключали больных с неустойчивой фиксацией, помутнениями оптических сред глаза, серьезными заболеваниями органа зрения и сопутствующими соматическими заболеваниями.
Пациенты были в возрасте от 18 до 40 (в среднем 26,9±5,9) лет, из них 26 женщин и 20 мужчин. Рефракция (по сфероэквиваленту) составляла в среднем -7,7±2,8 дптр, варьируя от -4,0 до -17,4 дптр, астигматизм не превышал 2,5 дптр. Длина оси глаза была в диапазоне от 25,63 до 29,36 мм, в среднем 26,65±0,78 мм.
Группу сравнения составили 53 здоровых испытуемых (53 глаза) с рефракцией, близкой к эмметропии (допускались аномалии рефракции не более ±1,25 дптр по сфероэквиваленту и астигматизм не свыше 1,25 дптр). Испытуемые были аналогичного возраста (от 19 до 40 лет, в среднем 26,5±4,1 года) и пола (33 женщины и 20 мужчин). Длина оси глаза составляла в среднем 23,50±0,70 мм (от 22,10 до 25,03 мм).
Для уточнения возрастных нормативов пСНВС, важных для диагностики глаукомы, были дополнительно обследованы 117 здоровых испытуемых с рефракцией, близкой к эмметропии (117 глаз, группа «старше 40 лет»). Средний возраст испытуемых был 63,7±7,7 (от 41 до 84) лет, среди них 66 женщин и 51 мужчина. Рефракция (по сфероэквиваленту) и астигматизм были в пределах ±1,25 дптр. Длина оси глаза была в диапазоне от 21,55 до 25,46 мм, в среднем 23,57±0,81 мм.
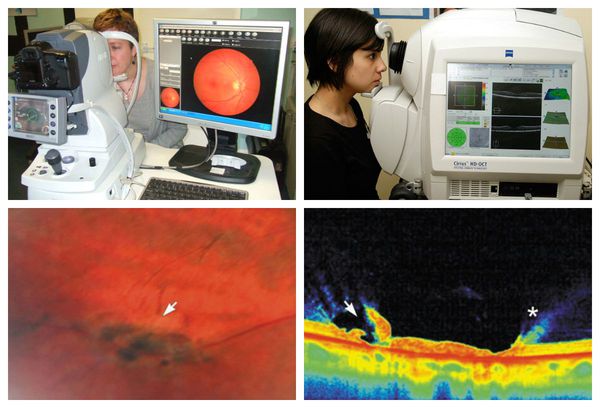
Наряду с традиционными методами обследования выполняли спектральную ОКТ по общепринятой методике на приборе Cirrus HD-OCT (Carl Zeiss Meditec). Сканирование области ДЗН осуществляли по протоколу «Optic Disc Cube 200×200» с последующим анализом пСНВС и ДЗН по программе «ONH and RNFL OU Analysis». Исключали протоколы анализа с силой сигнала менее 6 (из возможных 10). Длину оси глаза измеряли в основной группе методом эхобиометрии на приборе Tomey AL-3000, у здоровых испытуемых – методом оптической биометрии на приборах IOLmaster 500 и LENSTAR LS 900 (следует учитывать, что аппланационная ультразвуковая биометрия занижает результаты измерений длины оси глаза на 0,1-0,2 мм [3, 12, 29]).
Для подбора оптимальных математических способов коррекции влияния оптической системы глаза на параметры пСНВС был проведен анализ литературы и сравнительная оценка найденных математических расчетов.
Статистическую обработку выполняли на персональном компьютере с использованием программ Exсel и R. Количественные показатели сравнивали с использованием t-критерия Стьюдента, качественные – с помощью точного критерия Фишера. Соотношения толщины пСНВС и длины оси глаза оценивали методом корреляционного анализа по Пирсону. Все данные приведены в формате М±σ. Статистически значимым считали уровень P<0,05.
Результаты
Путем изучения литературных источников было найдено свыше 10 методов коррекции влияния аномалий рефракции на размеры изображения объектов на глазном дне [15, 18]. При теоретическом их сравнении метод Littmann [22] в модификации Bennett et al. [8] был признан самым точным [15], что подтверждалось наиболее широким его использованием [20, 21, 23, 24, 26]. Согласно этому методу соотношение линейных размеров изображения, истинного на глазном дне (t) и измеренного на ОКТ (s), определяется формулой:
t=p*q*s, (1)
где: p – коэффициент увеличения камеры прибора, q – коэффициент увеличения оптической системы глаза. Последний определяется по формуле [8]:
q=0,01306*(AL-1,82), (2)
где: AL – длина оси глаза, 1,82 – расстояние от вершины роговицы до 2-й главной точки в схематическом глазу Bennett и Rabbetts [8, 15]. Коэффициент увеличения камеры прибора Stratus OCT 3000 (Carl Zeiss Meditec) p=3,382 рассчитан, исходя из равенства истинного и измеренного размеров изображения в глазу с длиной оси 24,46 мм [21]. Такое же значение он имеет и в приборе Cirrus HD-OCT [20]. Таким образом, для указанных приборов формула (1) приобретает следующий вид:
t=3,382*0,01306*(AL-1,82)*s. (3)
Группой авторов [20] была обоснована возможность применения формул 1-3 не только для оценки размеров изображений на глазном дне, но и для оценки толщины пСНВС. В идеале толщина пСНВС измеряется по окружности радиусом 1,73 мм вокруг ДЗН. Авторы постулировали, что общее число нервных волокон и, соответственно, суммарная площадь «среза» пСНВС постоянны на разных расстояниях от ДЗН.
И если, например, при высокой близорукости диаметр окружности вокруг ДЗН увеличивается в определенной пропорции, то толщина пСНВС уменьшается в той же самой пропорции, и истинное ее значение может быть рассчитано по формулам 1-3.
С учетом того, что в этих формулах все величины, кроме длины оси, являются постоянными, нами была предложена упрощенная формула, позволяющая определить указанную пропорцию (увеличение; соотношение истинного и измеренного на ОКТ размера изображения), например, для радиуса окружности вокруг ДЗН при определенной длине оси глаза (AL1):
t/s=(AL1-1,82)/(24,46-1,82). (4)
В такой же пропорции, но в противоположном направлении изменена и толщина пСНВС (например, при высокой миопии окружность увеличена, а толщина уменьшена). Соответственно, чтобы определить толщину пСНВС по стандартной окружности 1,73 мм (W), необходимо полученное значение толщины пСНВС (H) умножить на ту же величину:
W=H*(AL1-1,82)/(24,46-1,82). (5)
Предложенная формула дает те же результаты, что и формула (3), но она значительно проще, а также обладает серьезным преимуществом – может быть использована в любом приборе для ОКТ, а не только в приборах фирмы Carl Zeiss Meditec.
Схема на рисунке иллюстрирует представленные расчеты, показывая, что при увеличении длины оси глаза размеры объекта на глазном дне также должны увеличиться, чтобы сформировать равновеликое изображение в оптическом когерентном томографе (рис.). Обратные соотношения имеют место в коротких глазах.
Следует отметить, что на практике важно соотнесение размеров изображения не со схематическим глазом с длиной оси 24,46 мм, в котором оптическое увеличение равно 1, а с эмметропическим глазом.
Не существует единого мнения о средней длине оси эмметропического глаза. В большинстве руководств ее определяют приблизительно в диапазоне 23-24 мм. Только в руководстве [29] приведены более конкретные цифры: 23,45 мм – для ультразвуковой и 23,65 мм – для оптической биометрии. Проведенный нами анализ данных обширных популяционных исследований [10, 13, 14, 19, 25], не включавший исследования, выполненные в Азии, позволил определить среднюю длину оси глаза как 23,47 мм или, округленно, 23,5 мм, что, в целом, соответствует данным [29]. Близкие значения длина оси глаза имела в обеих группах обследованных здоровых испытуемых с эмметропией.
Чтобы измеренную толщину пСНВС (H) пересчитать на эквивалентную толщину пСНВС (E) в эмметропическом глазу с длиной оси 23,5 мм, формула (5) модифицирована нами следующим образом:
E=H*(AL1-1,82)/(23,5-1,82). (6)
Недостатком этой формулы является расчет для нестандартной окружности радиусом 1,66 мм (однако именно по такой окружности на ОКТ производятся измерения в глазу длиной 23,5 мм, с которым следует производить сравнение).
С другой стороны, важными преимуществами формулы (6) являются ее универсальность – возможность использования с приборами для ОКТ любых производителей, адаптация к глазам с эмметропией, а также простота набора нормативных баз, включающих именно эмметропические глаза.
Определенные сложности представляет дальнейшая оценка результатов расчетов по формулам 1-6, поскольку отсутствует возможность их сравнения с нормативной базой приборов, являющейся «закрытой» для пользователей, которым она передается только в составе программного обеспечения приборов для ОКТ [4]. Этим определяется необходимость создания собственных нормативных баз (см. ниже).
В группе обследованных пациентов относительно молодого возраста с близорукостью средней и высокой степени средняя толщина пСНВС (83,9±5,4 μм) была существенно ниже, чем у здоровых испытуемых в группе сравнения (96,1±8,2 μм, P<0,000). В соответствии с цветовой шкалой, основанной на распределении испытуемых, включенных в нормативную базу прибора, у 3 пациентов (7%) средняя толщина пСНВС была отмечена красным цветом, что следовало оценивать как выраженное снижение, встречающееся в норме не более чем в 1% случаев. Еще у 18 чел. (38%) окраска была желтой, что могло указывать на умеренное снижение, наблюдающееся в норме у 4% здоровых лиц аналогичного возраста. Обнаружение подобных изменений у лиц старше 40 лет неизбежно вызывало бы подозрения в плане глаукомы. Показательно, что только у одного здорового испытуемого в группе сравнения толщина пСНВС была отмечена желтым цветом, в то время как в группе «старше 40 лет» подобных изменений отмечено не было.
Приведенные данные формально демонстрировали существенное истончение пСНВС у каждого второго из обследованных больных с близорукостью, в том числе до 69-77 μм в 5 случаях. Однако такое истончение не сопровождалось функциональными нарушениями, корригированная острота зрения была высокой и в большинстве случаев еще более возрастала после рефракционного вмешательства, что говорило скорее о влиянии оптики близоруких глаз. Кроме того, имела место достоверная обратная корреляция толщины пСНВС и длины оси глаза (коэффициент корреляции r=-0,394; P=0,007), что косвенно также указывало на роль оптической системы глаза.
После пересчета по формуле (6) средняя скорректированная толщина пСНВС у пациентов с близорукостью составила 96,0±5,8 μм, что не отличалось от показателей контрольной группы (P=0,97), а корреляция с длиной оси глаза была практически полностью утрачена (r=0,077, P=0,61). Как уже отмечено выше, показатели, полученные по формуле (6), нельзя было сравнить с «закрытой» нормативной базой прибора. Поэтому данные здоровых испытуемых, составивших группы «сравнения» и «старше 40 лет», были взяты в качестве собственной нормативной базы. Были рассчитаны границы выраженного («красного» цвета) и умеренного («желтой» окраски) снижения толщины пСНВС, которые составили соответственно ≤83 и <85 μм для лиц моложе 40 лет, <77 и ≤78 μм – для лиц старше 40 лет. У пациентов с близорукостью скорректированная толщина пСНВС лишь в одном случае демонстрировала умеренное («желтой» окраски) снижение (84,3 μм), что практически совпадало с данными в группе сравнения.
На основе предложенной формулы была составлена таблица, позволяющая по длине оси глаза и измеренной толщине пСНВС сразу определить толщину пСНВС в условном эмметропическом глазу (табл.). Для этого в строке, соответствующей длине оси глаза, находят измеренное значение толщины пСНВС и в том же столбце читают эквивалентное значение толщины пСНВС, выделенное жирным шрифтом в строке, соответствующей длине оси 23,5 мм (эквивалентное значение рассчитано для окружности радиусом 1,66 мм в эмметропическом глазу). Например, длина оси глаза 28 мм, толщина пСНВС 75 μм, эквивалентное значение для эмметропии (в том же столбце выше) составит 90 μм.
Для промежуточных значений следует брать пропорциональные эквивалентные значения, например, для 72 μм при той же длине оси глаза – промежуточное значение между 85 и 90 μм – 87 μм.
Строки, соответствующие длине оси глаза 22,5-23 и 24-24,5 мм, выделены мелким нежирным шрифтом, так как изменения длины оси глаза до 1 мм дают несущественные изменения толщины пСНВС (в пределах 4-5 μм) [16]. Для справки в правом столбце приведены соответствующие длинам оси глаза значения клинической рефракции (R), рассчитанные по приближенной формуле [7]:
R=-2,69*δL, (7)
где: δL – отличие длины оси глаза от 23,5 мм (предполагается, что рефракция переднего отрезка глаза близка к средним значениям, а возраст – не моложе 18 лет).
Обсуждение
Необходимость коррекции данных ОКТ в соответствии с длиной оси глаза показана во многих работах [20, 21, 23, 24, 26], что соответствует и данным, полученным в настоящем исследовании. Внедрению в практику существующих математических расчетов препятствуют их относительная трудоемкость, привязка к приборам только одного производителя, а также сложность адаптации к «закрытым» нормативным базам приборов для ОКТ. Предложенные новые формула и таблица устраняют указанные недостатки и существенно упрощают процесс коррекции, что обеспечивает возможность его повсеместного использования.
Настоящая работа имеет ряд ограничений. Все формулы и таблица применимы только к усредненной по полной окружности толщине пСНВС (average RNFL thickness), но не к ее толщине в квадрантах и часовых секторах. Это связано с характерным для высокой миопии «перераспределением» пСНВС со смещением верхнего и нижнего пучков в темпоральную сторону [17, 30], что не позволяет полученные скорректированные значения толщины пСНВС сравнивать с показателями здоровых испытуемых. Использованные подходы не применимы и к показателям макулярной области, но, с определенными изменениями могут быть использованы для коррекции параметров ДЗН, что будет рассмотрено в последующих сообщениях.
Все математические расчеты, формулы и таблицы в работе основаны только на измерении длины оси глаза и не оценивают роль роговицы и хрусталика. Однако показано, что именно длина оси глаза оказывает наибольшее влияние на результаты измерений методом ОКТ [15]. Роль роговицы и хрусталика будет рассмотрена детально в дальнейших сообщениях.
В работе не анализируются данные пациентов с гиперметропией высокой степени. Однако, как показывает клинический опыт авторов, предложенные формула и таблицы позволяют проводить необходимые расчеты и у этой категории больных.
Оптимальным способом оценки изменений всех структур глазного дна у лиц с аномалиями рефракции остается создание специальных нормативных баз данных, подобных упомянутой выше миопической базе данных Nidek. Сложность такого подхода заключается в необходимости создания отдельных баз для разных этнических групп и для разных приборов.
Предложенные формулы и таблица не заменяют такие базы, однако вплоть до их создания могут быть весьма полезными для ориентировочной оценки результатов измерения пСНВС в длинных и коротких глазах.
В работе установлены нормативы толщины пСНВС для весьма широкого возрастного диапазона 41-84 лет.
Это не вполне корректно, так как по мере старения человека происходит последовательное истончение пСНВС [9, 11]. По мере дальнейшего набора группы «старше 40 лет» будут уточнены границы нормы в зависимости от возраста, что обеспечит дальнейшее повышение информативности оценки толщины пСНВС в глазах с аномалиями рефракции у лиц с подозрением на глаукому.
Заключение
Таким образом, приборы для ОКТ большинства производителей не учитывают влияния аномалий рефракции, особенно высокой степени, на количественные измерения структур глазного дна. Для правильной интерпретации измерений пСНВС у таких пациентов усовершенствованы существующие способы расчетов и предложена оригинальная таблица, обеспечивающая быструю оценку полученных результатов.
Источник
Results of optic coherent study of optic nerve disc,
thickness of neuroepithelium, and nerve fiber layer
of retina in healthy children with various refraction
I.M. Mosin, I.G. Balayan, E.A. Neudahina,
N.V. Slavinskaya, D.S. Selin
Russian Medical Academy of postdiploma education
Tushino pediatric municipal hospital, Moscow
Purpose: to evaluate with OCT method quantitative parameters of optic nerve disc, macular neuroepithelium and thickness of peripapilar layer of nerve fibers (PLNF) in healthy children with various refraction of 3–15 years old.
Materials and methods: data of examination of 231 healthy children of 3–15 years old (93 boys and 138 girls). Ophthalmologic study included standard examination, electrophysiologic study and visual evoked potentials, OCT.
Results and conclusion: In children of 9–15 years old horizontal optic nerve disc diameter (1,71±0,24 mm), is bigger than in children of 3–8 years old (1,58±0,17 mm). There were no difference of disc parameters, thickness of neuroepithelium and general medium index of PLNF in healthy children with emmetropia and those with initial ametropia of the same age. In children with myopia there was slight decrease of PLNF thickness in comparison with emmetropic and hypermetropic patients. This could be caused by optic aberrations because of enlargemet of axial length of the eye in myopic children. In healthy full–term children general medium index of PLNF thickness (110,3±9,4 micrometers) exceeded similar parameters in healthy grown–ups and children with low birth weight.
В современной литературе в качестве наиболее воспроизводимых и надежных морфологических параметров для анализа состояния зрительного нерва и сетчатки у больных с патологией прегеникулярных зрительных путей рассматривают показатели толщины макулярного нейроэпителия и перипапиллярного слоя нервных волокон сетчатки (СНВС), определяемые с помощью оптической когерентной томографии (ОКТ) [1,2,5,12,20, 28,29,34]. Известно, что при оптических нейропатиях различной этиологии изменения толщины СНВС могут определяться у пациентов на несколько месяцев раньше, чем нарушения остроты и поля зрения [1,11,12,14,29]. ОКТ позволяет неинвазивно оценить структурные изменения сетчатки с разрешением, приближающимся к гистологическому, у детей с патологией заднего отдела глаза уже в возрасте 3–4 лет, когда невозможно адекватно исследовать поле зрения [1,30]. Кроме того, проведение ОКТ с применением кратковременного наркоза возможно даже у младенцев в возрасте до года, а также у больных с нистагмом и/или поражениями центральной нервной системы [1,6,21].
Неинвазивность, отсутствие контакта с тканями в процессе исследования и кратковременность сканирования позволяют рассматривать ОКТ в качестве одного из приоритетных объективных методов диагностики заболеваний сетчатки и зрительного нерва у детей любого возраста [1,12,25,30]. К сожалению, в программном обеспечении коммерческих сканеров 2–3 поколений, которыми оснащены все офтальмологические клиники мира, содержатся нормативные данные только для лиц старше 18 лет, что затрудняет адекватную интерпретацию результатов ОКТ при использовании протоколов, предусматривающих количественную оценку параметров диска зрительного нерва (ДЗН), макулярного нейроэпителия и перипапиллярного СНВС у детей с патологией зрительных путей.
Цель данного исследования – определить, используя ОКТ, количественные параметры ДЗН, нейроэпителия в макуле и СНВС у здоровых детей 3–15 лет с различной рефракцией.
Материалы и методы. Анализировали анамнестические данные и результаты обследования 231 ребенка в возрасте 3–15 лет (мальчиков – 93, девочек – 138). Офтальмологическое обследование у всех детей, наряду с традиционными методами, включало регистрацию максимальной и ритмической (30 Гц) ЭРГ, ЗВП в ответ на вспышку и реверсивные паттерны, ОКТ на приборе «Stratus OCT–3» («Carl Zeiss», США) по протоколам «Быстрое сканирование диска зрительного нерва», «Быстрое картирование толщины сетчатки», «Быстрый анализ толщины СНВС» (применяли концентрические срезы с радиусом 1,74 мм от центра ДЗН).
Всем детям старше 8 лет проводили автоматическую статическую пороговую периметрию на приборе «Oculus Twinfield» (Германия).
Рефракцию определяли, применяя скиаскопию и авторефрактометрию, в условиях медикаментозного мидриаза через 30 мин после двукратной инстилляции 1% раствора циклопентолата. У 117 детей (234 глаза) была эмметропия, у 58 детей (116 глаз) – слабая гиперметропия от + 0,5 до + 2,75 дптр, у 44 детей (88 глаз) – слабая миопия от – 0,5 до – 2,75 дптр, у 12 (23 глаза) – средняя миопия от – 3,0 до – 5,5 дптр.
Группы формировали на основании сведений из амбулаторных карт детей, руководствуясь определенными анамнестическими критериями: неотягощенный анамнез, роды в срок, масса при рождении 2900 г и более, оценки по шкале Апгар не менее 8 баллов, отсутствие системной патологии и изменений при нейросонографии, проведенной в возрасте 5 – 6 мес. За исключением аметропий, установленных у 114 детей, ни у кого из обследуемых, включенных в исследование, не было нарушений прозрачности оптических сред, изменений на глазном дне, амблиопии и какой–либо другой офтальмологической или неврологической патологии. Для статистической обработки результатов использовали программу «Excel».
Результаты. Табличная острота зрения у 117 детей с эмметропией составляла 1,0–1,5. У 58 детей с гиперметропией и 56 детей с миопией острота зрения также составляла 1,0 при коррекции соответствующими линзами. Дефекты в поле зрения отсутствовали у всех обследованных детей. Амплитудно–временные параметры волн максимальной и ритмической ЭРГ и компонента Р100 ЗВП соответствовали норме.
Установленные при ОКТ возрастные нормативы параметров ДЗН, толщины перипапиллярного СНВС и макулярного нейроэпителия у здоровых детей различного возраста с эмметропической рефракцией представлены в табл. 1 и 2. Обнаружено, что горизонтальный диаметр ДЗН у детей в возрасте 9–15 лет значительно больше, чем у детей 3–8 лет. Вертикальный диаметр ДЗН был также несколько больше у детей из старшей возрастной группы, но эта разница статистически не достоверна.
При оценке установленных параметров у детей со слабой миопией и гиперметропией не было обнаружено достоверных различий по сравнению с аналогичными показателями у детей–эмметропов для большинства характеристик, кроме средней толщины СНВС в нижнем и внутреннем квадрантах (табл. 3, 4). Средняя толщина СНВС в нижнем и внутреннем квадрантах у миопов была уменьшена по сравнению с соответствующими показателями у эмметропов и гиперметропов (табл. 4), но эти различия оказались статистически недостоверными.
Обсуждение. В литературе встречаются публикации, авторы которых анализировали отдельные количественные параметры ДЗН и макулы у детей. D. Hess и соавт. (2004, 2005), исследовав 104 глаза у здоровых детей 4–17 лет при помощи ОКТ–3, установили, что средний макулярный объем составляет в норме 7,01± 0,42 мкм3 [11,12]. Следует отметить, что эти авторы включали в исследование детей с аметропиями до ±5,0 дптр. Тем не менее их результат практически совпадает с полученными нами данными для детей–эмметропов – 6,85±0,3 мм3 для группы 3–8 лет и 6,8±0,3 мм3 для группы 9–15 лет. C. Shields и соавт. (2004) определили, исследовав 12 глаз здоровых детей с эмметропией, средний возраст которых составлял 11,7 лет, что толщина фовеолярной сетчатки составляет в среднем 137 мкм [30].
X.Y. Wang и соавт. (2006) обследовали, используя «Stratus ОКТ», 1765 детей (средний возраст 6,7±0,4 лет). К сожалению, в их работе нет сведений о неврологическом и офтальмологическом статусах испытуемых. Указано, что масса обследуемых детей при рождении варьировала от 1500 до 6000 г (в среднем – 3380±570 г). Авторы обнаружили, что толщина СНВС коррелировала с массой тела при рождении и окружностью головы. В частности, у детей с массой тела при рождении <2500 г средний показатель толщины СНВС перипапиллярной сетчатки был достоверно меньше (100,4 мкм), чем у испытуемых с массой тела 2981 г и более. У детей с большей окружностью головы при рождении были значительно больше толщина СНВС, а также средний показатель толщины сетчатки в макуле для кольца с внутренним и наружным диаметрами, равными 1,0 и 1,5 мм соответственно, тогда как толщина нейроэпителия в центре макулы (область диаметром до 1 мм) не отличалась. Авторы привели усредненные показатели для всей группы детей: средний показатель для парацентральной зоны макулы составлял 231,7±13,0 мкм, толщина нейроэпителия в центре макулы – 193,6±17,9 мкм, общий средний показатель толщины СНВС – 103,7±11,4 мкм. Макула в центре была толще у недоношенных (195,0 мкм) по сравнению с детьми, рожденными в срок (191,2 мкм) [35]. Эти данные противоречат результатам гистологических исследований M. Loeliger и соавт. (2005), которые установили, что у животных задержка внутриутробного развития приводит к уменьшению толщины сетчатки как в центральных, так и в периферических отделах. Они обнаружили уменьшение толщины внутреннего ядерного и фоторецепторного слоев сетчатки [16].
Наши данные, полученные при использовании аналогичного сканера, согласуются с результатами X. Wang и соавт. (2006). Несколько больший средний показатель толщины СНВС, установленный нами у здоровых детей в группах 3–8 лет и 9–15 лет, можно объяснить тем, что мы исследовали только доношенных детей с массой при рождении
Источник