Что такое пробы на глаукому
Ранняя диагностика первичной глаукомы|2018-11/1541483855_3ddcc9ec-c899-455d-94b0-9e1510fa6282.jpg
Описание
При проведении профилактических осмотров возникает необходимость в наиболее короткий срок обследовать лиц с подозрением на глаукому. В тех случаях, когда при первичной тонометрии офтальмотонус достигает 25 — 26,0 мм. рт. ст., производится эластотонометрия (при необходимости 2—3 раза). Повторная эластотонометрия проводится непосредственно в учреждении, где производился профилактический осмотр. Это целесообразно рекомендовать для того, чтобы не отрывать лиц с подозрением на глаукому от работы и не загружать глазные кабинеты.
Если многократная эластотонометрия не позволяет установить диагноз, то дальнейшее обследование ведется в условиях глазного кабинета, а именно: проводятся проверки остроты зрения, поля зрения, офтальмоско-пня, биомикроскопия, гониоскопия, компрессионно -тонометрическая проба Вургафта или тонография под контролем эластотонометрии по Кальфа-Вургафту.
Следует отметить, что, несмотря на применение указанного комплекса исследований, вопрос диагностики может остаться неразрешенным. В таких случаях исследование должно продолжаться в условиях стационара, где применяется более сложный комплекс диагностических методов.
Многолетний опыт работы по ранней диагностике глаукомы указывает на преимущество исследования больных в условиях ночного стационара, где лица с подозрением на глаукому проверяются на фоне своего обычного ритма жизни и работы. Ночные стационары должны быть организованы на базе городских глазных отделений, Лица с подозрением на глаукому, проживающие в сельской местности, нуждаются в обследовании только в условиях круглосуточного стационара.
Суточная тонометрия. Суточную тонометрию желательно проводить в течение 10—14 дней, т. к. в 25% случаев нарушение регуляции офтальмотонуса можно выявить только на 7—10 день.
Данные суточной тонометрии оцениваются по следующим показателям:
- уровень суточной кривой каждого глаза (в норме он не превышает 27 мм. рт. ст.);
- максимальные суточные колебания (разность между двумя измерениями в течение одних суток) в норме не должны превышать 4,0 мм. рт. ст.;
- размах суточной кривой (разность между максимальным и минимальным офтальмотонусом), в норме не более 5.5 мм. рт. ст.
В качестве дополнительных показателей при суточной тонометрии учитывается величина ассиметрии между двумя глазами (не более 5 мм) наличие параллелизма между двумя кривыми суточных колебаний офтальмото-нуса, тип кривой. Как правило, в норме суточные кривые обоих глаз идентичны. Кривые суточных колебаний внутриглазного давления могут быть прямого, обратного и смешанного типов. При прямом типе максимальное внутриглазное давление отмечается в утренние часы, при обратном — в вечерние, при смешанном — подъем внутриглазного давления происходит то утром, то вечером.
Определяя тип кривой, можно выбрать наиболее оптимальное время для проведения тонографии и нагрузочных проб, а также решить вопрос о возможном почасовом распределении миотиков.
Как правило, суточная тонометрия проводится утром и вечером (между 6 и 7, 17 и 18 часами). В отдельных случаях возникает необходимость в тонометрии каждые 2 часа, которая производится в условиях круглосуточного стационара.
Ее производят в тех случаях, когда при суточной тонометрии не выявлены нарушения регуляции офтальмотонуcа, а также для определения наиболее рационального режима мистиков.
Различают следующие типы кривой внутриглазного давления при тонометрии каждые 2 часа: прямой, обратный, одногорбый и двугорбый. При этих последних типах офтальмотонус повышается во «внетометрическое» время: между 9 и 12 часами или между 12 и 17 часами. Следует иметь ввиду, что при обратном типе кривой, офтальмотонус может повышаться тоже во «внетонометрическое» время, т. е. после 20 часов.
Суточная эластотонометрия. Эластотоно-метрия производится дважды в сутки; при необходимости, суточную эластотонометрию повторяют через несколько дней.
При оценке суточной эластотонометрии учитываются следующие показатели:
- начало эластокривой Рт,;
- подъем ЭК (разность между максимальным и минимальным показателями тонометров);
- верхний уровень ЭК-Pis;
- наличие ассиметрии между показателями ЭК обоих глаз,
В норме начало ЭК не превышает 20,0 мм. рт. ст.; верхний уровень ЭК не выше 30,0 мм. рт. ст.; подъем ЭК колеблется между 7,0—12,0 мм. рт. ст. Между обоими глазами физиологическая ассиметрия в показателях эластокривой не должна превышать 3—4 мм.
В качестве компрессора используется сор весом 50 граммов. При отсутствии склерокомпрессора можно воспользоваться офтальмодинамометром Байяра.
Методика исследования. Измеряется офтальотонус тонометром Маклакова весом 10 граммов сначала на одном глазу, затем производится в течение 3 МИНУТ компрессия глазного яблока склерокомпрессором.
Склерокомпрессор на глазном яблоке должен стоять строго вертикально. В связи с этим целесообразно ставить его в верхне-наружном квадранте ближе к месту прикрепления наружной прямой мышцы. Голова исследуемого при этом поворачивается в противоположную сторону от исследуемого глаза. После окончания компрессии производится повторно тонометрия.
Исследование левого глаза начинается через 15 минут (тонометрия, компрессия и снова тонометрия). 15-ти минутный перерыв между исследованиями одного и другого глаза делается для того, чтобы избежать окуло-окулярной реакции.
Для оценки пробы используется нижеприведенная таблица:
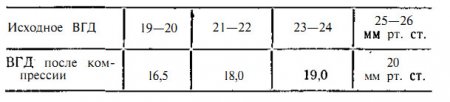
При положительной пробе, которая указывает на затруднение оттока, офтальмотонус после компрессии будет выше, чем указано во второй графе (ВГД после компрессии) .
При отрицательной пробе, свидетельствующей о хорошем оттоке внутриглазной жидкости из глаза, внутриглазное давление после окончания пробы меньше, чем указано в таблице.
При сомнительной пробе офтальмотонус в конце исследования равен цифрам, приведенным в таблице.
Проба противопоказана при близорукости свыше 3-х диоптрий и при выраженных явлениях склероза сосудов сетчатой и сосудистой оболочек.
Тонография по Кальфа — Вургафту. Тонография по Кальфа-Вургафту производится под контролем эластотонометрии.
После тщательной эпибульбарной анестезии производится эластотонометрия — затем на роговицу устанавливается 15-граммовый тонометр Маклакова на 4 минуты. Сейчас же после компрессии проводится повторная эластотонометрия 15-граммовым тонометром, а затем — последовательно тонометрами 5,0, 7,5, 10,0 г. Диаметры отпечатков измеряются линейкой при обязательном использовании бинокулярной лупы. Полученные данные наносятся на номограмму для аппланационной топографии.
Объём выделившейся в момент томографии камерной влаги ( А V) определяется по номограмме от Pis второй ЭК до пересеченения с первой ЭК. Коэффициент легкости оттока (С—КЛО) вычисляется по формуле Гранта-Линнера:
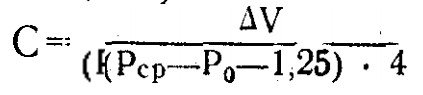
Минутный объем камерной влаги (F =МОЖ) вычисляется по формуле =С (Ро — Pv). При определении минутного объема камерной влаги значение венозного давления в эписклеральных венах принимается равным 8 мм рт. ст.
Коэффициент Беккера вычисляется по формуле — Ро:С.
Так же, как и при проведении компрессионно-тоно-метрической пробы Вургафта, интервал между исследованиями обоих глаз следует сделать не менее 15 минут.
Тонографический метод исследования трудоемкий. Но все это компенсируется результатами полученной инфор-мации о динамике внутриглазной жидкости. Тонография, как и другие методы исследования должна проводится не механически, а с творческим подходом. В момент исследования врач должен следить за величиной кружков, которые не должны отличаться по величине друг от друга при измерении одним и тем же тонометром. Тщательно с бинокулярной лупой при хорошем освещении измеряются диаметры кружков сплющивания. При соблюдении этих правил диагностическая ценность метода исследования повышается.
В норме величина истинного внутриглазного давления Ро колеблется от 8—18 мм рт. ст., КЛО (С) от 0,14 до 0,6 мм3/мин на мм. рт. ст. (средняя величина 0,28), средняя величина МОЖ ( F ) колеблется от 1,4 до 4 мм3/мин, коэффициент Беккера не превышает 100.
Из большого числа проб наиболее доступными и безопасными являются водно-питьевая, темновая и позиционная Hyams’a в модификации В. М. Петухова.
Обычно рекомендуют водно-питьевую пробу проводить при подозрении на открытоугольную глаукому, темновую пробу при подозрении на закрытоугольную глаукому. Целесообразно включать указанные выше пробы в комплексе исследования каждого больного независимо от ширины угла передней камеры.
Наиболее целесообразно проводить водно-питьевую пробу под контролем тонометрии.
Пробу рекомендовано проводить в зависимости от времени наибольшего подъема офтальмотонуса (при прямом типе кривой—утром, при обратном—в вечернее время).
Важно помнить, что при заболеваниях сердечно-сосудистой системы, почек пробу надо проводить с осторожностью (ограничить прием воды до 300—500 мл).
Порядок проведения пробы. Проводится измерение офтальмотонуса обоих глаз тонометром Мак-лакова весом 10 граммов.
Затем в течение 5 минут больной выпивает 300—1000 мл. воды.
Последующая тонометрия проводится после приема жидкости через 5—10—15—30—45 и 60 минут. Оба глаза измеряются одновременно.
При повышении офтальмотонуса более чем на 5 мм рт. ст. или подъема офтальмотонуса выше 29,0 мм рт. ст. проба считается положительной.
Наиболее часто офтальмотонус после приема воды повышается в первые 15 минут, однако, не исключена возможность изменения его в течение 60 минут.
Ориентиром для выбора времени служит тип кривых суточных или двухчасовых колебаний офтальмотонуса.
Порядок пробы
Измеряется офтальмотонус тонометром Маклакова весом 10 граммов- Испытуемый помещается в темную комнату на 1 час, после чего снова производится тонометрия.
Проба считается положительной при повышении офтальмотонуса более чем на 5 мм рт. ст. или при подъеме уровня его до 29 мм рт. ст. и выше.
Модификация этой пробы в виде накладывания повязки на оба глаза не однозначна с описанной выше темно-вой пробой и ни в коей степени не может быть заменена ею.
Проба проводится под контролем эластотонометрии.
Порядок проведения пробы.
Производится эластотонометрия обоих глаз (грузами 0, 10 и 15 граммов). Испытуемый переворачивается на живот, упираясь лбом в специально приготовленный валик или подкладывая под лоб руку. Через 30—40 минут испытуемый ложится на спину, и снова делается эластотонометрия.
Проба считается положительной при повышении офтальмотонуса более чем на 5 мм на двух тонометрах.
Повышение уровня эластокривой (Р5>23,0; Р10>28,4; Pt5>32,7 мм ртутного столба) также дает основание считать пробу положительной.
Проба оценивается как сомнительная в случае повышения внутриглазного давления, которое улавливается тонометром только одного веса.
***
Описан комплекс диагностических проб, которые могут быть применимы в любом лечебном учреждении, так как они не требуют специальных навыков и аппаратуры.
Рекомендуется применять диагностические методики в условиях стационара в следующем порядке: в течение всего пребывания в стационаре проводится суточная тонометрия, суточная эластотонометрия делается на 2—3 день обследования, затем производится тонография или компрессионно-тонометрическая проба Вургафта, в последующие дни (на 6—8 день) делаются нагрузочные пробы.
Тонографию и компрессионно-тонометрическую пробу желательно проводить в часы максимального подъема офтальмотонуса.
Нецелесообразно комбинировать нагрузочные пробы, так как они взаимно не «усиливают» друг друга, а в случае повышения офтальмотонуса, нельзя составить ясного представления, под воздействием какой нагрузки изменяется внутриглазное давление.
Не увеличивается диагностическая ценность проб, если их применять поочередно одна за другой в течение дня. Более того, применение двух или несколько проб непосредственно друг за другом, вызывает раздражение конъюнктивы глазных яблок в результате чего на несколько дней больному приходится давать отдых от тонометрии.
Наблюдения указывают на то, что нарушения регуляции офтальмотонуса чаще выявляются в первые дни после начала исследований (в течение 5—6 дней), после чего наступает как бы «успокоение» кривой суточных колебаний офтальмотонуса.
В связи с этими данными, нецелесообразно применение в качестве диагностической пробы разгрузку пилокарпином, так как «успокоение» суточной кривой может быть ошибочно принято как положительное действие пилокарпина.
В комплексе применяемых диагностических методик основным методом в диагностике заболевания является длительная суточная тонометрия.
Если в результате проведенных исследований не обнаружено отклонений со стороны кривой суточных колебаний, а одна из нагрузочных проб резко положительна, т. е. офтальмотонус после пробы достигает высоких цифр, это дает основание для диагностики глаукомы и назначения соответствующего лечения.
Если же пробы сомнительные, а суточная кривая внутриглазного давления находится в пределах нормы, то такие лица берутся под диспансерное наблюдение с рекомендацией выполнения общего режима поведения глау-комного больного без назначения миотиков.
Помимо вышеуказанных методов, применяемых для ранней диагностики заболевания, следует также собирать тщательный анамнез с учетом наследственного фактора.
Источник
Своевременная диагностика глаукомы очень важна, т.к. лечение ее наиболее эффективно в ранней стадии. При обследовании больного нужно прежде всего тщательно изучить жалобы и анамнез, проверить остроту и поле зрения.
В поле зрения в начальной стадии можно обнаружить парацентральные скотомы, а затем и дугообразную скотому Бьерума. Позже — незначительное сужение поля зрения с носовой стороны.
Центральное зрение может долго оставаться сравнительно высоким, даже при выраженном глаукоматозном процессе. Правда, в 1984 году появилась работа, где предлагается применить квантитативный фотостресс, позволяющий обнаружить нарушение центрального зрения еще до появления офтальмоскопически определяемых признаков изменения зрительного нерва. Они утверждают, что эти функции нарушаются одновременно.
До настоящего времени важное место в диагностике глаукомы занимает тонометрия. ВГД измеряется тонометром Маклакова грузом 5,0 и 10,0 г. В норме с грузом 5,0 г оно равно 21-22 мм рт. ст., с грузом 10,0 г — 26 мм рт. ст. Разница между одним и другим глазом не должна превышать 2 мм рт. ст.
Большое значение для диагностики имеет суточная тонометрия по Головину С.С. и Масленникову А.И., которая проводится в условиях ночного диспансера, глазного стационара и в крайнем случае амбулаторно.
Изучение офтальмотонуса проводится в 19 часов вечера и в 7-7.30 утра. Обращается внимание на уровень всей кривой — это самое высокое давление за весь период исследования и ее размах, т.е. на разницу между наибольшим и наименьшим давлением за этот же период времени. Р — средний уровень ВГД. А — средняя амплитуда суточных колебаний ВГД равна 64 — это верхняя граница нормы.
Т.к. существует инвертированный тип кривой, когда внутриглазное давление в вечернее или дневное время выше, чем в утреннее, то необходимо 1-2 дня за время исследования измерять его каждые 2 часа. Для оценки результатов используют те же критерии, что и при суточной тонометрии. Но если эти показатели нормальные, то это не означает, что у больного глаукомы нет.
Необходимо провести другие исследования: эластотонометрию Филатова В.П.-Кальфа С.Ф. Она проводится однократно или многократно, или утром или вечером (суточная эластотонометрия).
При глаукоме может быть укороченный или удлиненный тип эластокривой, эластокривая с высоким началом и с выраженной изломанностью.
Ортоклиностатическую пробу М.М. Краснова, которая основана на изменении величины офтальмотонуса при переходе больного из вертикального положения в горизонтальное. В здоровых глазах величина клиностатического подъема равна 2-3 мм рт. ст., а в глаукоматозных — 5 мм рт. ст. и выше.
В положении сидя ВГД измеряют модифицированным тонометром Маклакова. Обязательно проводится тонография. Подозрение на глаукому ставится при разности Р0 между одним и другим глазом более 3,38 мм рт. ст., С — более 0,14, F — более 0,8.
Проводят также нагрузочные и разгрузочные пробы. Компрессионная проба Вургафта. Измеряют ВГД грузом 10,0 г склеро-компрессором весом в 50,0 г сдавливают глазное яблоко 3 минуты, сразу после снятия груза измеряют ВГД, затем через 5, 10 и 15 минут.
Рассчитывают по таблице. Если объем сегмента сплющивания после компрессии увеличился менее, чем на 5 мм 3 — проба положительная. Сомнительная — от 5 до 6 мм³ . Разница объемов сегментов сплющивания роговицы до и после компрессии показывает изменение количества внутриглазной жидкости, т.е. ее отток. Быстрота восстановления исходного глазного давления — секрецию.
Компрессионно-тонометрические пробы позволяют выявить скрытое нарушение регуляции ВГД. В основе этих исследований лежит факт изменения офтальмотонуса под влиянием внешнего давления. Если несколько сдавливать нормальный глаз, ВГД понижается из-за вытеснения из глаза камерной влаги и крови из сосудов хориоидеи. Затем давление постепенно нормализуется.
В глаукоматозном глазу падение давления не происходит или происходит очень незначительно.
Водно-питьевая кампиметрическая проба Тихомирова П.Е., Устиновой Е.И. У больных глаукомой через 1 час после приема 200 мл воды отмечается отчетливое увеличение слепого пятна.
Проба положительная при увеличении вертикального размера слепого пятна на 5 дуговых градусов или на 1/3 и более площади слепого пятна.
В норме средний вертикальный размер слепого пятна при исследовании с расстояния 1 метра не превышает 30 дуговых градусов, что в линейном исчислении соответствует примерно 15-17 см.
Разгрузочные пробы. Пилокарпиновая тонометрическая проба.
Суточная тонометрия проводится несколько дней и если кривая суточных колебаний ВГД сомнительная или нормальная, то ее продолжают еще 3-4 дня на фоне трехкратного применения 1% раствора пилокарпина. Если уровень ее стал значительно ниже и колебания нормальными, подтверждается наличие глаукомы.
Кампиметрическая пилокарпиновая проба Самойлова А.Л. заключается в измерении слепого пятна до и через 45-50 минут после закапывания в глаз 1% раствора пилокарпина. Она считается положительной при уменьшении вертикального размера слепого пятна на 5 и более дуговых градусов, и проводится только при увеличенном по сравнению с нормой слепым пятном.
Источник
Симакова И.Л., Сухинин М.В., Тихоновская И.А., Петунов В.С.
Введение
Со второй половины ХХ века учеными (Tsamparlakis G.C., 1964; Устинова Е.И., 1965; Волков В.В. и соавт., 1981; Водовозов А.М. и соавт., 1989), преимущественно отечественными, разрабатываются нагрузочные и разгрузочные пробы, прежде всего, для уточнения диагноза у пациентов с подозрением на глаукому [1–6]. Высокая значимость нагрузочных проб для ранней диагностики глаукомы нашла отражение в отечественной классификации глаукомы (1975), а именно в ее дополнительной схеме, предназначенной в основном для работы в глазном стационаре. В соответствии с ней диагноз «преглаукома» устанавливается на основании положительного результата нагрузочных проб.
Первое упоминание о нагрузочной пробе, по-видимому, относится к 1910 г., когда V. Gronholm предложил гоматропиновую пробу, полагая, что повышение внутриглазного давления (ВГД) после инстилляций данного препарата свидетельствует в пользу глаукомы (цит. по Волкову В.В. и соавт., 1985) [7]. В настоящее время в отечественной литературе описано более 40 различных нагрузочных проб (Устинова Е.И., 1965; Волков В.В. и соавт., 1985; Керимова Р.С., 2011), предназначенных для ранней диагностики глаукомы и оценки течения уже имеющегося заболевания [1, 5–8,]. До 70-х годов прошлого века наибольшее распространение в нашей стране и несколько меньшее за рубежом получили такие нагрузочные пробы, как проба Б. Розенгрена-Л. Эриксона (1934, 1956), экспрессионная проба А.И. Дашевского (1944), компрессионно-тонометрическая проба М.Б. Вургафта (1952), ортоклиностатическая проба М.М. Краснова (1963), комбинированная водно-темновая кампиметрическая проба Е.И. Устиновой (1965), позиционный тест S. Hyams (1968), вакуум-периметрическая проба (ВПП) В.В. Волкова и соавт. (1973) и некоторые другие [1, 7]. Р.С. Керимова (2011) полагает, что в большинстве своем нагрузочные пробы мало эффективны [9]. Но многие авторы (Устинова Е.И., 1965; Волков В.В. и соавт., 1985; Астахов Ю.С. и соавт., 2001; Даль Н.Ю., 2002; Морозова Н.В., 2003; Винькова Г.А. и соавт, 2004; Фокин В.П. и С.В. Балалин С.В., 2006; Опенкова Е.Ю., 2014) на основе собственного опыта использования нагрузочных проб признают их весьма полезными и безопасными, считая наиболее диагностически ценными комбинированную водно-темновую кампиметрическую пробу и пробы, основанные на дозированной компрессии глазного яблока, в которых в качестве критерия оценки используются измерение слепого пятна или результат статической периметрии зоны Бьеррума до и после нагрузки [1, 4, 10–16].
Профессор В.В. Волков, придавая большое значение нагрузочным пробам в дифференциальной диагностике офтальмогипертензии, преглаукомы и начальной глаукомы, а также в оценке стабилизации глаукоматозного процесса, внес большой вклад в развитие этого направления. В соответствии с теорией В.В. Волкова о роли трансмембранного градиента внутриглазного и внутричерепного давления в патогенезе глаукомной оптиконейропатии на кафедре офтальмологии Военно-медицинской академии (ВМА) с 1972 г. начали проводить компрессионно-тонометрические исследования с целью ранней диагностики заболевания. Идея создания диагностического нагрузочного теста на глаукому заключалась в оценке устойчивости зрительных функций в центральном поле зрения (ЦПЗ) к дозированной компрессии глазного яблока. Еще раньше на добровольцах учениками В.В. Волкова было показано, что повышение ВГД на 10 мм рт.ст. в течение даже 5 минут не приводит к неблагоприятным последствиям для зрительных функций [7]. В клинических наблюдениях первоначально в подочковое пространство оправы, герметично укрепленной на лице, нагнетали под давлением воздух. Позже, при создании на Ленинградском заводе «Красногвардеец» промышленного образца прибора, названного глаукотестером Волкова – Сухининой – Тер-Андриасова, применили принцип вакуумирования. Проба позволяет дифференцировать не только офтальмогипертензию от глаукомы (или преглаукомы), но и стабилизированное течение глаукомы от нестабилизированного ее течения, в том числе при псевдонормальном давлении. Профессор В.В. Волков, высоко оценивая достоверность положительного результата данной пробы, обращает внимание на то, что ее отрицательный результат не является высоко достоверным, т. к. световая чувствительность сетчатки оценивается всего лишь в 6, по мнению авторов, самых ранимых при глаукоме точках ЦПЗ [7]. Глаукотестер был изготовлен в ограниченном количестве и, к сожалению, дело до серийного производства не дошло, но, несмотря на это, данная нагрузочная проба до сих пор с успехом используется не только на кафедре офтальмологии ВМА, но и в нашей стране, получив дальнейшее развитие в модификациях различных авторов [10–16].
Так, одной из модификаций ВПП В.В. Волкова и соавт. является вакуум-компрессионный автоматизированный тест (ВКАТ) Н.Ю. Даль и соавт. (2002) который выполняется с помощью современной компьютерной периметрии на отечественном автоматическом статическом периграфе Периком. Авторы предложили оценивать 32 точки, расположенные в наиболее уязвимых при глаукоме зонах ЦПЗ, до и после нагрузки, осуществляемой с помощью блока управления ВКАТ [10, 11]. В 2003 г. эти же авторы с помощью компьютерной ретинальной томографии (HRT 2) еще раз подтвердили тот факт, что используемая при выполнении ВКАТ и соответственно оригинальной ВПП вакуумная компрессия является адекватной и безопасной нагрузкой для оценки состояния диска зрительного нерва (ДЗН) и поэтому обоснованной для проведения такого типа нагрузочных проб [11]. Н.В. Морозова и соавт. (2003), пытаясь объективизировать результаты ВПП В.В. Волкова и соавт., разработали модифицированную вакуум-компрессионную пробу, которая позволяет оценивать толерантность зрительного нерва к повышенному ВГД с помощью регистрации зрительных вызванных корковых потенциалов, что, по мнению авторов, особенно важно при низкой остроте зрения и непрозрачных оптических средах у испытуемых [12, 13].
С 2004 г. для выполнения ВПП в собственной модификации Г.А. Винькова и Е.Ю. Опенкова используют отечественный автоматизированный периграф Периком и авторской разработки систему, состоящую из компрессора, водяного манометра и компенсационной емкости, сохраняющей необходимое разрежение воздуха в подочковом пространстве во время проведения пробы. Включение в систему водяного манометра, по мнению авторов, дает возможность более точного количественного контроля (в мм рт.ст.) нагрузки вакуумом при исследовании световой чувствительности сетчатки в 28 точках ЦПЗ [14, 16].
С целью повышения эффективности дифференциальной диагностики между глаукомой и офтальмогипертензией В.П. Фокин и С.В. Балалин в 2006 г. предложили свою модификацию ВПП с исследованием интолерантности зрительного нерва к искусственному повышению офтальмотонуса по данным компьютерной статической селективной периметрии. В разработанной авторами компьютерной программе в ходе тестирования 64 точек ЦПЗ пациента выявляют парацентральные скотомы во время искусственного повышения ВГД, а затем регистрируют время их исчезновения после прекращения нагрузки и рассчитывают индекс интолерантности зрительного нерва по разработанной авторами формуле [15].
Нагрузочные пробы по ряду причин получили достаточно широкое распространение преимущественно в нашей стране. Все вышеуказанные пробы не оказывают отрицательного воздействия на кровоснабжение глазного яблока и безопасны для зрительных функций [11, 16]. Актуальность использования нагрузочных проб для ранней диагностики глаукомы и оценки стабилизации ее течения сохраняется до настоящего времени.
Цель – создание собственной модификации ВПП В.В. Волкова и соавт. и изучение ее эффективности в ранней диагностике глаукомы и оценке стабилизации глаукоматозного процесса в сравнении с результатами оригинальной пробы ВПП и ее известной модификации ВКАТ.
Материал и методы
В пилотном исследовании приняли участие 22 пациента (37 глаз), из них 12 женщин и 10 мужчин с начальной открытоугольной глаукомой (ОУГ) и подозрением на нее в возрасте от 39 до 76 лет, средний возраст составил 58,6±8,2 года. Критериями исключения стали пациенты с аномалией рефракции, превышающей ±5,0 дптр, остротой зрения ниже 0,5 и глазным или системным заболеванием, влияющим на состояние поля зрения. Пациенты были распределены на две группы. В 1 группу вошли 11 пациентов (19 глаз) с подозрением на глаукому, во 2 группу – 11 пациентов (18 глаз) с ОУГ начальной стадии.
Во всех случаях диагноз глаукомы подтверждали, впервые устанавливали или отвергали, прежде всего, на основании результатов общепринятых в мировой офтальмологической практике стандартов по исследованию состояния ДЗН и ЦПЗ с учетом данных офтальмотонометрии [17]. Пациенты из 2 группы получали местную гипотензивную терапию, на фоне которой уровень офтальмотонуса был нормализован. Всем пациентам, помимо общепринятого стандартного офтальмологического обследования (визометрия, биомикроскопия, стереоофтальмоскопия, кинетическая периметрия и измерение ВГД), выполняли исследование ЦПЗ на компьютерном анализаторе поля зрения Humphrey II (HFA II, «Carl Zeiss», США) по программе «24-2», Frequency-Doubling Technology Perimetry (FDT периметрию) – периметрию с удвоенной пространственной частотой в модификации И.Л. Симаковой и соавт. (2003–2009), конфокальную лазерную сканирующую офтальмоскопию на гейдельбергском ретинальном томографе (Heidelberg Retinа Tomograph, Германия) и три нагрузочные пробы: ВПП, ВКАТ и собственную модификацию – вакуум-частотноконтрастную пробу (ВКЧП) [18, 19].
Результаты и обсуждение
Идея модифицировать ВПП В.В. Волкова и соавт. на основе FDT периметрии возникла у нас в связи с ограниченным количеством исследуемых точек (всего 6) в оригинальной пробе и в связи с этим невысокой достоверностью ее отрицательного результата, а также возможностью использования в новой пробе специфического стимула в виде черно-белой синусоидальной решетки низкой пространственной частоты при контрфазном ее предъявлении с высокой временной частотой. С 2003 г. отечественный вариант FDT периметрии, который по чувствительности и специфичности результатов не уступает зарубежному FDT периметру, широко используется не только в клинике глазных болезней ВМА, но и ряде глазных отделений военных госпиталей МО РФ [19]. При выполнении нашей модификации ВПП (ВКЧП) пациенту, с учетом пресбиопической коррекции, проводили пороговый вариант FDT периметрии, в котором исследуется световая чувствительность сетчатки в ЦПЗ в пределах 40 градусов, разделенного на 16 равных квадратов (каждый 10*10 градусов). Нагрузку вакуумом осуществляли по аналогии с ВКАТ – с помощью глазного колпачка от блока управления. Перед установкой глазного колпачка однократно закапывали местный анестетик, а сам колпачок помещали в наружном отделе склеры в 2 мм от лимба. Величина создаваемого давления разрежения в глазном колпачке контролируется исполнителем по положению стрелки на отсчетной шкале индикатора блока управления. Уровень вакуума увеличивали до 40 мм рт.ст., что соответствует повышению уровня офтальмотонуса на 7–8 мм рт.ст. от его исходного уровня. Преимущества блока управления заключаются в том, что данный прибор не требует электропитания, кроме того, компактный и бесшумный. На фоне нагрузки повторно выполняли FDT периметрию исследуемого глаза по той же программе. Результат ВКЧП оценивали путем сравнения данных FDT периметрии до и после нагрузки. Отрицательным считали результат при отсутствии патологических изменений или ухудшения уже имеющейся депрессии светочувствительности сетчатки в ЦПЗ под влиянием нагрузки. Пробу оценивали как слабоположительную при углублении депрессии светочувствительности сетчатки на фоне нагрузки по сравнению с исходными данными только в одном из 16 тестируемых квадратов ЦПЗ. При снижении светочувствительности сетчатки в 2 и более квадратах проба оценивалась как положительная.
В таблице 1 представлены технические характеристики приборов, используемых при выполнении нагрузочных проб, результаты которых подвергали сравнительному анализу. В группе с подозрением на глаукому по результатам комплексного обследования и данным нагрузочных проб (по техническим причинам в этой группе выполняли только две пробы – ВПП и ВКЧП), в 8 глазах (42,1%) была впервые выявлена начальная глаукома, в 5 глазах (26,3%), несмотря на отсутствие структурно-функциональных признаков глаукомной оптиконейропатии, была установлена преглаукома на основании положительного результата нагрузочных проб. В 6 глазах (31,6%) данных за наличие глаукомы или преглаукомы не было получено.
Во 2 группе у всех пациентов с начальной открытоугольной глаукомой подтверждено наличие депрессии светочувствительности сетчатки, соответствовавшей I стадии заболевания. В 12 глазах (66,6 %) отмечалось некоторое ухудшение в состоянии ЦПЗ по данным периметрии по Humphrey и FDT периметрии, а на фоне нагрузочных проб депрессия светочувствительности сетчатки усиливалась, в связи с чем было сделано заключение о нестабилизированном течении глаукомы. Несмотря на офтальмонормотонию, гипотензивный режим в этих глазах был усилен.
В ходе сравнительного анализа (табл. 2) более информативной нагрузочной пробой из всех трех, выполнявшихся нами, оказалась ВКЧП. В своем предварительном суждении мы полагаем, что это обусловлено не столько выполняемой нагрузкой вакуумом, которая во всех трех пробах практически одинакова, сколько специфичностью используемого при выполнении ВКЧП стимула, на который преимущественно реагируют крупные по размеру ганглиозные клетки сетчатки, так называемые My-клетки, на которые приходится всего лишь 15–25% от популяции клеток магносистемы зрительно-нервного пути. Именно My-клетки отвечают за нелинейный компонент зрительного пути, обеспечивая восприятие движения и смену контрастов, и благодаря их физиологической деятельности у человека в норме возникает зрительная иллюзия удвоения низкой пространственной частоты, предъявленной в условиях высоких временных модуляций. Вследствие более крупных размеров эти клетки при глаукоме страдают первыми, а поскольку их мало, и они имеют реже перекрывающиеся рецептивные поля, то их поражение проявляется у больного в самом начале болезни нарушениями в ощущении данной иллюзии [18].
Кроме того, предлагаемая нами новая нагрузочная проба требует не более 4 минут для тестирования одного глаза, а нагрузка вакуумом осуществляется с помощью глазного колпачка, а не специальных очков и поэтому переносится испытуемыми легче, чем ВКАТ (длительность теста до 30 мин.) и ВПП (использование герметичной оправы).
Заключение
Предложенная новая модификация вакуум-периметрической пробы В.В. Волкова и соавт. ВКЧП эффективна при диагностике и мониторинге ОУГ, безопасна, легко переносится пациентами и поэтому может стать полезным дополнительным методом в ранней диагностике и мониторинге открытоугольной глаукомы.
Источник


