Что такое насечки на сетчатке
Радиальная кератотомия — одна из первых методик хирургического лечения аномалий рефракции. Успешно применялась для коррекции слабых и средних степеней астигматизма (до 3 диоптрий) и миопии (до -6 диоптрий).
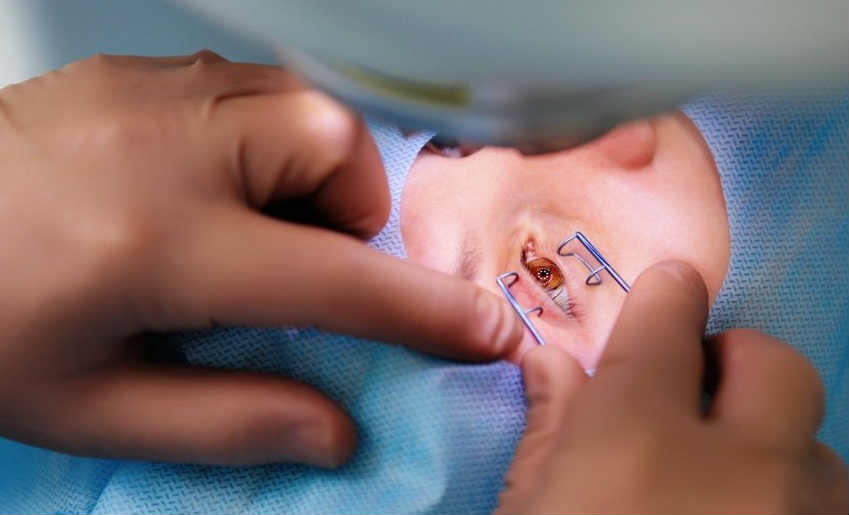
В процессе хирургического вмешательства, на роговичную поверхность в периферической зоне хирург наносил от 4 до 12 радиальных надрезов. При этом центральная оптическая часть роговицы уплощалась, корректируя таким образом проявления близорукости. К недостаткам методики специалисты относят вероятность травмирования роговицы, продолжительный период реабилитации, возникновение оптических искажений, плохую прогнозируемость конечного результата.
Сегодня радиальная кератотомия не используется, как в прежние годы, так как предпочтение отдается более безопасным и лучше прогнозируемым методам эксимерлазерной коррекции зрения.
История технологии
Первые попытки изменить оптическую силу глаза с помощью нанесения на роговицу неких надрезов предпринимались уже в конце XIX века. На современную технологию хирургического лечения близорукости большое влияние оказала концепция доктора Tsutomu Sato, представителя Токийского университета. Именно им была обнаружена способность роговицы несколько уплощаться вследствие разрывов десцеметовой оболочки при кератоконусе. Исследования японского профессора доказали, что со стороны боуменовой мембраны, глаз повреждается меньше, чем со стороны десцеметовой оболочки, что было очень важно при разработке учения о задних надрезах роговицы в лечении миопии.
В сороковые годы прошлого века стали проводить исследования изменения роговичной поверхности глаз кроликов после нанесения тангенсальных надрезов. В этом случае, передние роговичные надрезы дополнялись задними. Первые операции хирургического лечения миопии, японские специалисты стали выполнять в 1950 году. Однако вскоре профессор Tsutomu Sato умер, коллектив его единомышленников развалился, и исследования в этой области завершились.
Следующий этап работы в этом направлении предприняли советские исследователи. Согласившись в целом с концепцией доктора Сато, наши офтальмологи привнесли в технологию значительные поправки. Согласно их разработкам, эффективность вмешательства напрямую связана с правильным расчетом глубины надреза и определением его расстояния от лимба.
В 70-е годы коллективу офтальмохирургов под руководством Святослава Федорова удалось усовершенствовать технику радиальной кератотомии и добиться определенных успехов в применении метода на практике. Положительные результаты операций привлекли внимание специалистов США и Европы, так как новый метод был достаточно эффективен и с небольшим количеством осложнений.
Пик популярности радиальной кератотомии пришелся на 80-е годы прошлого века. Несколько десятилетий данной методикой корректировали близорукость и миопический астигматизм сотням тысяч пациентов. И только после появления в распоряжении офтальмохирургов эксимерных лазеров, методика стала уступать свои позиции более современным технологиям – LASIK и ФРК.
Техника операции
Успех радиальной кератотомии напрямую связан с верным определением толщины роговицы, так как на ее основе рассчитывается длина лезвия. В ходе операции, по периферии роговицы, радиально наносят определенной величины надрезы, чтобы оптический центр стал более плоским, что изменит имеющуюся рефракцию. Окончательный результат обусловлен количеством выполненных надрезов и их глубиной. По сходной схеме выполняется и астигматическая кератотомия, правда, в этом случае по оси астигматизма в проекции меридиана выполняются тангенциальные надрезы.
После операции
В течение 3-5 суток после проведения радиальной кератотомии у пациента может присутствовать выраженный болевой синдром. Для его купирования назначается обезболивающее, также назначаются антибактериальные препараты, которые необходимо применять не менее недели. Иногда, для снятия отека роговицы применяется гипертонический раствор.
Результаты операции со временем могут меняться, о чем свидетельствуют десятилетние наблюдения за группой пациентов в 790 человек. При этом 38% участников, которым выполнили радиальную кератотомию, демонстрировали результат рефракции 0,5, а 88% участников — 1 Д. таким образом, средний показатель спустя полгода после операции составлял -0.36D, а через 10 лет это среднее значение изменилось на +0,51D. Отмеченные изменения особенно ощутимы в первые 6-24 месяцев и составляют 0,06D за год. При этом, рост дальнозоркости напрямую связан с размером выполненных надрезов, значительным диаметром роговицы, а также маленькой оптической зоной. В очень небольшом проценте случаев была отмечена ухудшение остроты зрения на 2 строчки.
Показания к радиальной кератотомии
Подобная операция может быть рекомендована пациентам с небольшими степенями миопии (-) 1.50-6.00D. У близоруких людей с показателями < 1,5 D после выполнения операции высок риск чрезмерной коррекции. Соответственно, у лиц с высокими степенями миопии, вероятность удовлетворительных результатов крайне мала. Радиальная кератотомия не назначается пациентам до 21 года и при прогрессирующей миопии.
Не целесообразно выполнять операцию лицам с корригированным зрением < 0,5 и осложненной миопией. Данная процедура подходит только людям со слабыми и средними степенями миопии (-2, -3 D).

Противопоказания
Выполнение радиальной кератотомии противопоказано в следующих случаях:
- Аномальная толщина роговицы или ее топография.
- Глаукома.
- Кератоконус.
- Герпетический кератит.
- Дерматит.
- Беременность.
Риски и осложнения
В редких случаях после операции определяются микро- и макро- перфорации роговицы. Они могут стать причиной образования рубцов на десцеметовой оболочке, врастания эпителия, повреждения хрусталика, возникновения эндофтальмита. При смещении оптической зоны возникает риск увеличения глэр-эффекта, а также развития астигматизма. В процессе вмешательства существует риск травмы глаза с разрывом роговицы.
Достоверно выявлено, что чем меньше число роговичных насечек, тем ниже риск возникновения осложнений.
Источник
Все обзоры | Самарамед / 05.06.2007 Правда о лазерных операциях по коррекции близорукости
История развития корригирующей хирургии — это полвека поисков безопасного и надежного метода коррекции близорукости, позволяющего избавиться от необходимости носить очки или линзы. Область офтальмохирургии (хирургии глаз), занимающаяся коррекцией остроты зрения, называется рефракционной хирургией. Наверняка даже поклонники стильных «очочков», использующие их как модный аксессуар и средство создания неповторимого имиджа, предпочли бы иметь стопроцентное зрение и заказывать оправы с простыми стеклами. Тем не менее, картины поголовного оперирования близорукого населения не наблюдается. Во-первых, далеко не все могут (или хотят) оплачивать операцию, во-вторых — далеко не всем она доступна по состоянию здоровья, и, в-третьих, — люди испытывают определенные опасения по поводу операции и осложнений после нее. Насколько они оправданы? Выбирают операцию, потому что она…Дает: Позволяет: Помогает: Все знают, что после любой операции чего-то человеку «нельзя». Поэтому многие интересуются, например, можно ли после операции рожать или лучше сначала завести ребенка, а потом корректировать зрение? Важное преимущество лазерной коррекции близорукости — она не влечет за собой, в отличие от всех остальных хирургических вмешательств, никаких новых ограничений в будущем. В осторожных США, где можно подать в суд на производителя по малейшему поводу, в некоторых клиниках лазерной офтальмохирургии пациенту дают подписаться под памяткой со следующим текстом: «От этого метода еще никто не ослеп. Но вы можете быть первым». Однако шанс ухудшения здоровья вообще или зрения в частности после операции не выше, чем возможные побочные действия и осложнения от ношения очков и контактных линз. Лазерные операции привлекательны еще и тем, что: Что делает близорукость с вашими глазамиГлаз как оптическая система состоит из двух структур: При близорукости (миопии) лучи света фокусируются не на сетчатой оболочке глаза, а перед ней, поэтому на сетчатку зрительная картинка попадает уже размытой, «не в фокусе». Кстати, сама ткань роговицы — оптическая биоткань — является научной загадкой. Ученые до сих пор не могут объяснить, почему эта живая ткань прозрачна, как неживое стекло! Но использовать ее свойства уже научились. Что делает лазер с вашими глазамиДобиться четкого изображения можно двумя путями. Первый — исправить фокусное расстояние от «объектива»-роговицы до сетчатки, что невозможно. Второй — сменить «объектив», преломляющую способность линзы-роговицы, чтобы сетчатка оказалась в фокусе. Для этого надо изменить профиль роговицы. Перепрофилирование — суть лазерной коррекции. Вне зависимости от конкретных «торговых» названий разных клиник и фирм, в мире существуют 2 лазерных технологии. • Фоторефрактивная кератэктомия (ФРК, PRK).Дословный перевод: дозированное удаление ткани роговицы методом выпаривания с помощью эксимерного лазера. Первая разработка лазерной хирургии. С поверхности роговицы с помощью луча эксимерного лазера сначала убирается эпителий (это возможно различными способами). Потом происходит испарение (фотохимическая абеляция) роговицы в нужных, точно рассчитанных с помощью компьютера местах, не затрагивая другие ткани. Остается дождаться, пока регенерирует (зарастет) эпителий — на его восстановление уходит от 24 до 72 часов. Операции делаются поочередно на каждом глазу. Пока не восстановится эпителий, пациент чувствует инородное тело в глазу, резь, плохо переносит свет, и глаза сильно слезятся, поэтому ему лучше находиться в затемненном помещении, пока на 3-4 день после операции не начнется восстановительный период. В течение 1-3 месяцев надо будет закапывать прописанные лечащим врачом специальные капли. • Эксимерлазерный кератомилез (ласик).Английское слово lasik — аббревиатура названия метода laser assotiated in sito keratomilesis, что переводится как «лазерная гравировка роговицы прямо в живом глазе». Это самая современная на сегодняшний день лазерная разработка. Она совмещает микрохирургические и лазерные методы, тогда как при ФРК работают только лазером. За 2-3 секунды микрохирургическим автоматиче-ским аппаратом — микрокератома — срезается эпителий роговицы в виде круглого лос-кута диаметром 8 мм на ножке и откидывается, как крышечка. Затем с помощью лазерного луча испаряется роговица, и создается ее новый правильный профиль. Затем «крышечка» — лоскут эпителия — закрывается и через несколько минут сам «прилипает» к роговице за счет имеющегося в ткани коллагена. Никаких швов и времени на восстановление эпителия здесь не требуется, так как защитный слой роговицы не повреж-дается, как при ФРК, поэтому пациент не испытывает дискомфорта после операции. Через 2 — 24 часа зрение в норме. Возможно проведение операции сразу на двух глазах. Почему мы не выбираем операциюЛазерные операции — это современные высокие технологии, а они все имеют два крупных недостатка. Первый — высокая цена. Второй — поскольку расчеты ведет компьютер, для таких операций нужен особенно точный и четкий отбор пациентов. Человек должен полностью «подходить под операцию» — по состоянию роговицы, сетчатки и т. д. Соответственно отбор и операцию тоже должен проводить очень квалифицированный рефракционный хирург. 1. Вам предложат отказаться от идеи лазерной коррекции зрения в определенных случаях: • при аутоимммунных заболеваниях (коллагенозы, артриты и т.п.); 2. Относительные противопоказания для лазерной коррекции: • диабет, кардиостимулятор, беременность и кормление грудью (из-за гормональных изменений), эндогенные психозы, эпилепсия, наркомания, воспаления глаз. А также если у вас есть: 3. Прежде, чем принять решение об операции, нужно знать о ее возможных отрицательных сторонах и вероятных негативных последствиях. А также оценить риск успеха: • после лазерной операции опытным офтальмохирургом зрение становится нормальным Не путайте лазер с насечками!Причина: Суть метода: Проблемы метода: Почему его все-таки выбирают: «Здоровье от природы» Комментарии На портале
Звездочкой (*) отмечены поля, обязательные для заполнения. |
Источник








