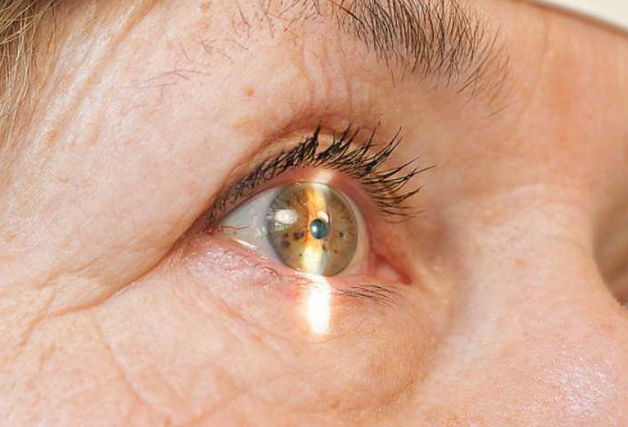
Что такое глиоз сетчатки
При эпиретинальном глиозе в области макулы образуется наслоение клеток с верхней поверхности сетчатки, что может привести к образованию пленки (мембраны). Эта пленка действует по принципу домино на сетчатку, и может привести к значительному нарушению зрения. Пациенты с эпиретинальным глиозом жалуются на расстройство зрения и ухудшение остроты зрения. Эти осложнения со временем могут усиливаться.
Макулярный разрыв сетчатки (или макулярное отверстие) – это дефект ткани в центральной части сетчатки. В области этого отверстия наступает потеря зрения, и большинство пациентов замечают появление серого пятна.
Причины появления эпиретинального глиоза и макулярного разрыва сетчатки
Причины появления эпиретинального глиоза и макулярного разрыва сетчатки в большинстве случаев неясны. Но все же существуют различные факторы, которые способствуют возникновению заболевания. К ним относятся отверстия в сетчатке, отслоение сетчатки, закупорка сосудов сетчатки, воспалительные заболевания поражения глазного яблока. Эпиретинальный глиоз может возникнуть также после операции катаракты или отслоения сетчатки.
Глиоз и макулярный разрыв сетчатки с точки зрения пациентов
Здоровый глаз: здоровый глаз распознает изображение четко и неискаженно.
- Эпиретинальный глиоз: пациент замечает, что прямые линии искривляются, в центре изображение расплывается.
- Макулярный разрыв сетчатки: появление темного пятна в центре означает возникновение макулярного отверстия.
Как можно проверить функцию макулы?
Уже на ранней стадии эпиретинальный глиоз и макулярное отверстие изменяют качество изображения сетчатки. Первые симптомы можно проверить дома с помощью теста Амслера.
Самостоятельное обследование с помощью теста Амслера провести несложно:
- Посмотрите на решетку в очках с нормального расстояния для чтения.
- Закройте поочередно глаза, так чтобы Вы могли видеть лишь одним глазом.
- Посмотрите прямо на центр решетки на черную точку.
- Обратите внимание на то, какими Вы видите линии, прямыми или искривленными и нечеткими.
- Повторите то же самое другим глазом.
Тест Амслера дает Вам возможность контролировать ситуацию.
Диагноз глиоз и макулярный разрыв сетчатки
При посещении глазного врача расскажите о ваших наблюдениях и замеченном Вами ухудшении зрения. После установления остроты зрения следует расширение зрачков глазными каплями и основательное обследование сетчатки на щелевой лампе со специальной лупой. Затем следует дальнейшее специализированное обследование.
Оптическая когерентная томография
Оптическая когерентная томография представляет собой самый современный и точный метод диагностики эпиретинального глиоза и макулярных отверстий. Затем благодаря полученным от оптической когерентной томографии данным будет сделана картина самого высшего качества и разрешения единичного слоя сетчатки. Таким образом, обследование отнимает совсем мало времени и абсолютно безболезненно (никакого контакта с глазами, без приема контрастного вещества). С помощью оптической когерентной томографии могут быть замечены изменения сетчатки на самой ранней стадии.
Обязательно ли оперировать эпиретинальный глиоз и макулярные отверстия сетчатки? Макулярный разрыв сетчатки и эпиретинальный глиоз лечатся оперативно.
В крайне редких случаях макулярное отверстие в сетчатке может исчезнуть само по себе, без лечения. Конечно, точные факторы, способствующие такому выздоровлению, неизвестны. Если макулярное отверстие образовалось уже давно, становится ясно, что шансы на выздоровление посредством операции значительно снижаются, так что при таких обстоятельствах оперативное вмешательство уже неоправдано. В общем, первый своевременный диагноз может показать, рекомендуется ли делать операцию или нет.
При обнаружении эпиретинального глиоза, самым решающим является момент назначения операции, индивидуальный для каждого. Как правило, Вам посоветуют прибегнуть к операции, если острота зрения настолько ухудшилась, что мешает Вам в повседневной жизни.
Источник
Эпидемиология
Сахарный диабет является одним из наиболее распространённых заболеваний. По последним статистическим данным, эта патология выявлена у 5% неотобранного населения мира, а диабетическая ретинопатия занимает первое место среди причин слепоты и слабовидения (Международный конгресс по эпидемиологии сахарного диабета. Лондон, 1990 г.)
Этиология и патогенез
В развитии диабетической ретинопатии важное значение имеют возраст начала сахарного диабета и его длительность. У пациентов с началом диабета до 30 лет частота ретинопатии возрастает от 50% после 10-12 лет от начала диабета до 75% и более после 20 лет. Если сахарный диабет диагностируется в более позднем возрасте, ретинопатия может развиваться гораздо быстрее и наблюдается в 75-80% случаев уже через 7-8 лет.
Ключевым фактором в развитии диабетической ретинопатии является недостаточность инсулина, вызывающая накопление интерцеллюлярного сорбитола и фруктозы, что способствует повышению осмотического давления, развитию внутриклеточного отёка, утолщению эндотелия капилляров и сужению их просвета. Повышение уровня протеинов в плазме увеличивает агрегацию форменных элементов крови и тормозит фибринолиз, обусловливая микротромбообразование, гибель перицитов и эндотелиальных клеток в ретинальных капиллярах, что нарушает проницаемость сосудистой стенки и приводит к межклеточному отёку тканей сетчатки. Нарушение перфузии в парафовеальных сосудах создаёт условия для развития экссудативной макулопатии. Прогрессирующая облитерация ретинальных капилляров становится причиной ишемии сетчатки, сопровождающейся выработкой вазоформативного фактора, способствующего развитию неоваскуляризации как начала пролиферативных изменений на глазном дне.
Диагностика
Основными методами диагностики считаются офтальмоскопия и ФАГД. Офтальмоскопия при диабетической ретинопатии выявляет многообразные патологические изменения на глазном дне. Для систематизации этих проявлений с учётом предшествующих классификаций (F.L’Esperanse, 1975; L.Weng, H.Little, 1977), в 1984 г. проф. Л.А. Кацнельсон разработал классификацию диабетической ретинопатии, позволяющую выделить 2 основные формы заболевания.
Классификация диабетической ретинопатии
- Препролиферативная форма.
- васкулярная фаза;
- экссудативная фаза (с отёком макулы, без отёка макулы);
- геморрагическая или экссудативно-геморрагическая фаза.
- Пролиферативная форма.
- с неоваскуляризацией;
- с глиозом I, II, III, IV стадии;
- с тракционной отслойкой сетчатки.
Подразумевается, что каждая последующая фаза содержит элементы предыдущей.
Клиника
Характерным признаком васкулярной фазы препролиферативной диабетической ретинопатии считается появление микроаневризм. Они обычно развиваются в зонах локальной капиллярной окклюзии и представляют собой мешотчатые выросты стенок капилляров. Кроме того, на этой стадии наблюдается увеличение калибра ретинальных вен — флебопатия и расширение аваскулярной зоны, свидетельствующее о начавшейся облитерации парафовеальных капилляров (рис. 4-1, 4-2, 4-3, 4-4).
Экссудативная фаза (рис. 4-4, 4-5, 4-6, 4-7, 4-8, 4-9, 4-10, 4-11, 4-12, 4-13, 4-14, 4-15, 4-16) диагностируется тогда, когда есть твёрдый и мягкий экссудат и относительно небольшая геморрагическая активность. Твёрдый экссудат содержит липидный выпот. Мягкий, или ватообразный, экссудат сопровождает процессы ишемии сетчатки и возникает в зонах микроваскулярной окклюзии. Сосудистые изменения усугубляются; появляются шунтированные сосуды, муфты, редупликации, телеангиэктазии. На более позднем этапе возникает обструкция прекапиллярных артериол и капилляров, объединяемая термином «интраретинальная микроангиопатия». В центральной зоне появляется отёк макулярной области, длительное существование которого приводит к развитию кистовидной дистрофии.
Геморрагическая фаза (рис. 4-17, 4-18) чаще встречается при юношеском диабете. Она отличается злокачественным течением и более быстрым переходом в пролиферативную форму. В клинической картине на первый план выступают множественные кровоизлияния в виде пятен, полос, языков пламени. Создаётся опасность прорыва внутренней пограничной мембраны и распространения кровоизлияний в эпиретинальное пространство и стекловидное тело. Отмечаются выраженные изменения ретинальных вен с множеством констрикций, напоминающих связку сосисок. Нарушается проницаемость сосудистой стенки (рис. 4-19, 4-20). Появление ишемических зон сетчатки, определяемых в основном при флюоресцентной ангиографии (рис. 4-21, см. рис. 4-25), говорит о прогрессировании заболевания и скором переходе процесса в пролиферативную форму с неоваскуляризацией и разрастанием глиозной ткани (рис. 4-22, 4-23, 4-24, 4-25, 4-26, 4-27, 4-28, 4-29, 4-30, 4-31, 4-32, 4-33, 4-34). В зависимости от распространённости глиозной ткани выделяют 4 степени глиоза:
- I степень — участки глиоза в заднем полюсе или средней части вдоль сосудистых аркад, не захватывающие диск зрительного нерва;
- II степень — глиоз диска зрительного нерва;
- III степень — глиоз диска зрительного нерва и в области сосудистых аркад;
- IV степень — циркулярные полосы глиоза, захватывающие диск, сосудистые аркады и темпоральные межаркадные зоны сетчатки.
Глиальная ткань может пролиферировать в стекловидное тело, вызывая тракцию и отслойку сетчатки.
Лечение
В терапии диабетической ретинопатии имеют значение режим питания и нормализация углеводного обмена (инсулин, пероральные сахароснижающие препараты). К настоящему времени сложилось мнение, что консервативное лечение диабетических изменений глазного дна малоэффективно. Наиболее целесообразно длительное назначение ангиопротекторов (доксиум, диваскан, предиан).
Методом выбора при диабетической ретинопатии является своевременная и адекватная лазерная коагуляция сетчатки.
При развитии фиброваскулярной ткани в центральной зоне возможно её хирургическое удаление с эндолазерной коагуляцией.
Осложнения
Гемофтальм, тракционная отслойка сетчатки и вторичная неоваскулярная глаукома — наиболее частые осложнения диабетической ретинопатии, лечение которых требует, как правило, хирургического вмешательства.
При рецидивирующем гемофтальме проводится витрэктомия или витрэктомия с транссклеральной криокоагуляцией сетчатки.
Тракционная отслойка сетчатки, сочетающаяся с очень грубой патологией глазного дна, практически инкурабельна.
В менее тяжёлых случаях проводят швартотомию и циркляж силиконовой лентой.
Развитие вторичной неоваскулярной глаукомы в начальной стадии требует дегидратационной терапии (диакарб, фуросемид), курсов субконьюнктивальных инъекций дексазона и инстилляций b-блокаторов (тимолол, арутимол, окупрес). При появлении выраженного стойкого болевого синдрома рекомендуется криопексия цилиарного тела.
Литература
- Кацнельсон Л.А. Клинические формы диабетической ретинопатии / / Вестник офтальмологии. — 1989. — № 5. — С. 43-47.
- Кацнельсон Л.А., Форофонова Т.И., Бунин А.Я. Сосудистые заболевания глаз. — М.: Медицинна, 1990. — С. 43-82.
- Little H. diabetic retinopathy. — New York: Thieme, 1983. — 396 р.
- Francis A.L’Esperance Jr.Ophthalmic lasers. Photocoagulation, photoradiation and surgery.- St.Louis-Toronto-London, — 1983.
| Васкулярная фаза препролиферативной диабетической ретинопатии. Микроаневризмы в макулярной и парамакулярной зонах |
| Препролиферативная диабетическая ретинопатия. Микроаневризмы в макулярной и парамакулярной зонах. ФАГД. Артериовенозная фаза. |
| Препролиферативная диабетическая ретинопатия. Микроаневризмы, расширение аваскулярной зоны за счет частичной окклюзии прекапиллярных артериол макулярной области ФАГД. Артериовенозная фаза. |
| Экссудативная фаза препролиферативной диабетической ретинопатии. Отложение твердого экссудата, мелкие геморрагии, микроаневризмы. |
| Экссудативная фаза препролиферативной диабетической ретинопатии. Грубые отложения твердого экссудата в макулярной области, пятнистые кровоизлияния, очаг мягкого экссудата кнутри от ДЗН. |
| Экссудативная фаза препролиферативной диабетической ретинопатии. Мягкий экссудат, локализованный вдоль ретинальных сосудов на средней периферии глазного дна. |
| Препролиферативная диабетическая ретинопатия. Отложения твердого экссудата в парамакулярной зоне, микроаневризмы. Фотография в бескрасном свете. |
| Препролиферативная диабетическая ретинопатия. ФАГД того же больного, что и предыдущий снимок. Поздняя венозная фаза. Твердый экссудат не флюоресцирует и не экранирует подлежащую флюоресценцию. Расширенная аваскулярная зона (ишемия макулы), ишемические зоны сетчатки, множественные микроаневризмы. |
| Препролиферативная диабетическая ретинопатия. Мелкие отложения твердого экссудата, микроангиопатия, ватообразные очаги мягкого экссудата, окруженные расширенными сосудами и перифокальными геморрагиями. Фотография в бескрасном свете. |
| Препролиферативная диабетическая ретинопатия. ФАГД того же больного, что и предыдущий снимок. Артериовенозная фаза. Интраретинальная микроангиопатия, экстравазальная флюоресценция вокруг зон мягкого экссудата с небольшим его контрастированием, ишемия макулы. |
| Препролиферативная диабетическая ретинопатия. Отложения твердого и мягкого экссудата, геморрагии по ходу верхневисочного сосудистого пучка, неравномерное расширение вен. |
| Препролиферативная диабетическая ретинопатия. ФАГД поздняя фаза. Венозная фаза. Вены резко расширены, ишемические зоны сетчатки. Сосуды в парамакулярной зоне омегообразно изменены. Микроаневризмы. Разорванность парафовеальной сосудистой сети, экстравазальный выход флюоресцеина. |
| Интраретинальная микроангиопатия. Телеангиэктазии, микроаневризмы, мелкие ишемические зоны сетчатки при диабетической ретинопатии. ФАГД. Артериовенозная фаза. |
| Интраретинальная микроангиопатия. ФАГД того же больного, что и на предыдущем снимке. Поздняя фаза. Экстравазальная гиперфлюоресценция кистовидного отека макулярной области. |
| Диабетическая макулопатия. Отек сетчатки в центральной зоне, отложения твердого экссудата, мелкие геморрагии. Сужение артерий второго порядка с фрагментированным кровотоком, деколорация ДЗН. |
| Диабетическая макулопатия. ФАГД того же больного, что и на предыдущем снимке. Флюоресценция кистовидного отека макулярной области в виде цветка |
| Геморрагическая фаза препролиферативной диабетической ретинопатии. Мелкие пятнистые и перистые интраретинальные геморрагии, единичные отложения твердого экссудата, микроаневризмы в центральной зоне глазного дна. |
| Геморрагическая фаза препролиферативной диабетической ретинопатии. Штрихообразные геморрагии, расположенные в слое нервных волокон перипапиллярной области. Небольшой очаг мягкого экссудата под ДЗН, преретинальные геморрагии. |
| ФАГД. Артериовенозная фаза. Экстравазальный выход флюоресцеина из сосудов на средней периферии глазного дна. |
| Пролиферативная диабетическая ретинопатия. Четкообразные вены, прокрашивание стенки сосуда, ишемические зоны сетчатки, окруженные экстравазальной флюоресценцией, омегообразная вена. ФАГД. Поздняя фаза. |
| Начальная ишемия сетчатки на средней периферии глазного дна, видны небольшие ишемические зоны, окруженные расширенными, микроаневризматически измененными сосудами. ФАГД. Поздняя фаза. |
| Неоваскулярная фаза пролиферативной диабетической ретинопатии. Неоваскуляризация диска зрительного нерва. |
| Неоваскуляризация диска зрительного нерва с преретинальными кровоизлияниями в центральной зоне глазного дна. |
| Неоваскуляризация сетчатки. |
| Пролиферативная диабетическая ретинопатия. Обширные поля ишемии сетчатки с неоваскуляризацией. ФАГД. Поздняя венозная фаза. |
| Пролиферативная диабетическая ретинопатия. Экстравазальная гиперфлюоресценция с плоской ретинальной неоваскуляризацией. ФАГД. Поздняя фаза. |
| Пролиферативная диабетическая ретинопатия. Перипапиллярная неоваскуляризация. ФАГД. Артериальная фаза. |
| Пролиферативная диабетическая ретинопатия. ФАГД того же больного, что и на предыдущем снимке. Поздняя фаза. Сливная экстравазальная гиперфлюоресценция в зоне перипапиллярной неоваскуляризации |
| Пролиферативная диабетическая ретинопатия. Глиоз с неоваскуляризацией второй степени на ДЗН. |
| Пролиферативная диабетическая ретинопатия. Глиоз третьей степени с неоваскуляризацией в области ДЗН и височных сосудистых аркад. |
| Пролиферативная диабетическая ретинопатия. Парусообразный глиоз с неоваскуляризацией на ДЗН. |
| Пролиферативная диабетическая ретинопатия. Начальный глиоз диска зрительного нерва с неоваскуляризацией. |
| Пролиферативная диабетическая ретинопатия. Глиоз второй степени с неоваскуляризацией. Фотография в бескрасном свете. |
| Пролиферативная диабетическая ретинопатия. ФАГД того же больного, что и на предыдущем снимке. Ранняя венозная фаза. Обширные ишемические зоны сетчатки в центре и по сосудистым аркадам; экстравазальная гиперфлюоресценция из новообразованных сосудов в глиозной ткани на диске зрительного нерва и в перипапиллярной области. |
| Пролиферативная диабетическая ретинопатия. Глиоз четвертой степени с тракционной отслойкой сетчатки. |
К содержанию атласа патологии глазного дна
Источник
Одной из самых важных частей в строении человеческого глаза является макула. В ней происходит фокус светового пучка, благодаря чему человек имеет способность видеть окружающий мир. Существует целый ряд заболеваний, в которые вовлекается макула глаза. Если их не лечить своевременно, можно полностью потерять зрение.
Что такое макула
Эта часть зрительного органа ещё носит название жёлтого пятна. Оно располагается в центре сетчатки и фокусирует в себе световой пучок. К жёлтому пятну прикреплены многочисленные палочки и колбочки, которые участвуют в восприятии окружающего мира. Именно здесь формируется чёткость, ясность и восприятие цветовой гаммы окружающего мира.
Структура
Своё второе название макула получила из-за своего желтого цвета. Он обусловлен пигментами лютеином и зеаксантином.
Макула является центральной частью сетчатки, имеющей диаметр 5,5мм. В ней в свою очередь выделяется своя центральная часть, называемая фовеа и имеющая 1,5 мм. Макула расположена на заднем полюсе глаза.
На центральной части расположены колбочки, которые обеспечивают качество центрального зрения. Они дают возможность воспринимать цвета и мелкие частицы мира. На периферии сетчатки расположены палочки. Они играют роль в восприятии света и позволяют видеть в сумерки. Также они дают возможность глазу замечать боковые предметы. Это то, что называют боковым зрением.
В макуле нет кровяных сосудов, что позволяет свету беспрепятственно попадать на фоторецепторы, отвечающие за зрительное восприятие. Попадая через зрачок, он фокусируется в колбочках, которые передают световой импульс дальше по зрительному нерву в мозг.
Пигменты обеспечивают защиту макулы от внешних раздражителей на сетчатку глаза. Их уменьшение приводит к повреждениям и дегенерации сетчатки. Чаще всего это происходит с возрастом.
Причины патологии макулы глаза
Есть много причин, из-за которых могут произойти патологические процессы в макуле. Вот основные из них:
- Возрастные изменения. Со временем количество пигмента снижается, в результате чего уменьшается защита этой области глаза. Также некоторые возрастные заболевания приводят к нарушениям зрения.
- Воспалительные процессы в области глазного яблока. Они могут быть вызваны различными факторами.
- Инфекции глаза. К ним относятся туберкулёз, некоторые венерические заболевания и другие.
- Травмы глаза, ранения проникающего характера в результате удара или попадания в глаз инородного тела.
- Некоторые эндокринные заболевания, диабет и гипертензия.
- Заболевания кровеносных сосудов в глазном яблоке, их закупорка или разрыв.
Патологический процесс может привести к изменению структуры глазного яблока, а также стать причиной изменений в макуле, что нарушит способность этой части органа выполнять свои функции.
Заболевания макулы глаза
Патологии этой области глаза не доставляют человеку боли, поэтому не всегда можно их обнаружить вовремя. Различают такие заболевания:
- Дистрофические изменения в сетчатке в результате преклонного возраста.
- Отечность макулы, вызванная воспалением.
- Разрыв тканей в центральной части сетчатки.
- Ретинит, распространившийся и на макулу глаза.
- Глиоз, характеризующийся образованием спаечного процесса между стекловидным телом глаза и его сетчаткой.
Каждое из этих заболеваний заслуживает отдельного внимания.
Дистрофия сетчатки глаза
Заболевание встречается у людей пожилого возраста, очень редко патология может возникнуть у детей. Процессы, происходящие в глазу при этой болезни необратимы.
В молодости это заболевание может прогрессировать в случае травмирования глаз, при беременности, при болезнях сердечно-сосудистой системы или при диабете.
Различают сухую форму заболевания, влажную, периферическую и пигментную:
- Сухая форма дистрофии обычно поражает один глаз и не является тяжёлой патологией. Хуже, когда она переходит во влажную форму.
- Влажная форма – это опасное заболевание, от которого может полностью пропасть зрение. В результате патологических процессов происходят кровоизлияния под сетчаткой. От этого разрастаются соединительные ткани, и сетчатка сдвигается с места. Влажная дистрофия может быстро развиваться на обоих глазах, слепота может иметь необратимый характер.
- Периферические изменения происходят в периферической области сетчатки. В результате может иметь место полное отслоение оболочки сетчатки или её разрыв. На первых стадиях тяжело диагностировать. Но при запущенном состоянии лечению не подлежит.
- Изменения в пигментном составе встречаются очень редко. В основном такая форма передаётся по наследству. В результате заболевания нарушается восприятие цветов, возникает куриная слепота и уменьшается зрительное поле. Даёт тяжёлые осложнения.
Любые дистрофические изменения в глазном органе приводят к значительному уменьшению зрения, часто необратимого характера. Если вовремя диагностировать болезнь, можно приостановить патологические процессы и улучшить состояние. Иногда может помочь только хирургическое вмешательство.
Отёк макулы глаза
Отёк жёлтого пятна глаза может быть результатом травмы или хирургической операции. Также такой симптом может наблюдаться, если у пациента есть диабет или проблемы с сосудами. Например, при тромбозе сосудов в области глазного яблока могут появиться отёки.
В результате приведённых факторов образуется накопление жидкости по центру сетчатки, и зрение значительно снижается.
Разрыв макулы глаза
Данная патология происходит при возрастных изменениях, при травме или после операции. А также при некоторых болезнях:
- Возрастному разрыву макулы предшествует отслоение сетчатки.
- При травме разрыв происходит в том месте, где сетчатка тоньше всего.
- При, например, эпиретинальном фиброзе происходит образование спаек, которые натягивают макулу и разрывают её.
Заболевание лечится при помощи операции. Небольшие разрывы могут зажить сами.
Ретинит с вовлечением макулы глаза
Это воспалительный процесс, который поражает сетчатку. Причиной патологии является инфекция, которая попадает в глазницу из очагов, находящихся в организме. Это может быть при туберкулёзе, сифилисе, герпесе, ревматизме и других заболеваниях.
Ретинит может быть вызван вирусами или сепсисом. Нередко патология встречается у больных с ВИЧ. Макула вовлекается в воспаление чаще у людей пожилого возраста.
Глиоз глаза
Иногда заднее стекловидное тело изменяется и образует плёнку на сетчатке. На ней появляются бороздки, и от этого она выглядит, как помятый целлофан. Свет, попадающий на макулу через эту плёнку, неправильно рассеивается и изображение искажается. Это приводит к ухудшению зрения, и помочь может только операция.
Симптоматика и диагностирование
О том, что в потере зрения виноваты патологии в жёлтом пятне, могут рассказать специальные обследования. Их назначают в том случае, когда присутствуют определённые симптомы.
К ним относятся расстройства восприятия цвета, яркости и контрастности окружающего мира. Также у больного может измениться восприятие размеров окружающих предметов. Они могут казаться либо увеличенными, либо уменьшенными. Также изменения в макуле часто дают искривлённое изображение.
При таких симптомах назначается подробная офтальмоскопия, оптическая томография, флюоресцентная ангиография и компьютерная периметрия.
Симптоматическое лечение
Лечение патологий жёлтого пятна глаза проводится в зависимости от клинических проявлений. Часто медикам удаётся лишь приостановить изменения в сетчатке, потому что они необратимы.
Заболевания, вызванные инфекциями, лечат противомикробными препаратами, действующими непосредственно на возбудителя. Лечение проводят попутно с лечением основного заболевания.
При отслоении сетчатки и отёчности применяется лазерная терапия или хирургическая операция. Попутно назначаются противовоспалительные препараты.
Иногда в область стекловидного тела вводят специальные медикаменты. В некоторых случаях приходится удалять стекловидное тело и наполнять глазное яблоко специальной смесью из газа и воздуха. Со временем эта смесь рассасывается, и зрение восстанавливается.
В любом случае успех лечения зависит от своевременного обращения к специалисту. Чем раньше будет выявлена патология, тем легче её можно будет вылечить.
Источник