Чешуя вокруг глаз причины и лечение
Заболевание чешуйчатый блефарит больше известно под названием себореи век. В запущенном состоянии недуг доставляет дискомфорт и имеет неприятный вид. Заболевание не самое распространенное, но изучено оно очень хорошо. Лечение чешуйчатого блефарита в большинстве случаев вполне успешно, главное – своевременно диагностировать недуг и следовать всем рекомендациям врача.
Общее понятие и виды блефарита
Блефариты – обширная группа глазных заболеваний, относящихся к воспалительным процессам век. Как правило, болезнь трудно поддаётся лечению. Для каждого вида разработаны специальные препараты, методики лечения блефаритов могут значительно отличаться. По видам заболевание классифицируют следующим образом:
- Простой блефарит.
- Аллергический.
- Чешуйчатый (себорейный).
- Язвенный.
- Демодекозный.
Простой блефарит – самый легкий по симптомам и лечению вид, но в запущенной форме может протекать тяжело, с эрозиями и гнойными выделениями. Язвенной формой чаще болеют молодые люди. Причина – воспаление волосяных луковиц.
Демодекозный вид возникает при поражении век клещом железница угревая (Demodex Folliculorum). Этот клещ входит в состав микрофлоры эпидермиса, питается отмершими клетками и в норме не вызывает воспалительных процессов. При снижении иммунитета он стремительно размножается, поражая края глазного века.
Причиной аллергического блефарита становятся любые раздражающие факторы – аллергены. Воспаление начинается при непосредственном попадании частиц-раздражителей на слизистую органов зрения и края век.
О чешуйчатом виде мы поговорим подробнее и рассмотрим все симптомы и лечение блефарита данного типа.
Симптомы себорейного блефарита
Основным симптомом блефарита чешуйчатого типа являются характерные чешуйки по контуру век и корням ресниц. Чешуйки белого, серовато-бурого или желтого цвета, по виду напоминают перхоть. Чешуйки сильно крепятся к коже. Если пробовать их удалить, обнажаются участки истонченной кожи, на которых образуется желтая корка, а без адекватного лечения – эрозии и язвы.
Явление сопровождается покраснением и утолщением век, зудом, который усиливается по вечерам. Глаза быстрее устают и становятся чувствительны к внешним раздражителям: пыли, ветру и свету. Сопутствующими признаками себорейного блефарита являются:
- усиленное слезотечение;
- сухость глаз;
- отечные веки;
- шелушение век;
- склеивание ресниц пучками;
- комочки на ресницах;
- белый налет на ресницах;
- ощущение постороннего тела внутри глаза.
Несвоевременное определение симптомов и запоздалое лечение чешуйчатого блефарита приводит к серьезным осложнениям в виде поседения и выпадения ресниц.
Формы и стадии развития
Чешуйчатый блефарит классифицируют по характеру протекания и месту локализации. По характеру протекания он бывает острым, подострым, хроническим. Хроническая форма с систематическими рецидивами типична для себорейного блефарита, но нередки случаи и острой формы.
По локализации себорейное поражение век подразделяется на следующие виды:
- Краевой передний – блефарит чешуйчатого типа легкой формы, поражаются только ресничная линия век.
- Краевой задний – поражение распространяется на мейбомиевы железы, которые отвечают за выделение жирового секрета;
- Ангулярный (угловой) – поражаются поверхность внутренних уголков глаз.
Различают также три степени развития болезни, из которых самой тяжелой является третья. На этой стадии под многочисленными корочками образуются гнойные выделения, которые при склеивании образуют пучки. При удалении гнойных корок появляется кровь, наблюдается выпадение или изменение цвета ресниц.
Первая степень отличается иногда бессимптомным протеканием, и выявить ее можно лишь с помощью биомикроскопии, но чаще в легкой форме себорейного блефарита наблюдается покраснение век, небольшая отечность и зуд.
Вторая степень характеризуется образованием сухих чешуек, отечностью, зудом, жжением, иногда сопровождающимся болью. На этой стадии развития чешуйчатого блефарита гнойных выделений не наблюдается.
Причины возникновения
Чешуйчатый блефарит может появляться как самостоятельное заболевание, так и протекать на фоне иных болезней. В группу риска попадают люди, имеющие следующие патологии:
- нарушение процессов метаболизма;
- сахарный диабет;
- заболевания ЖКТ;
- анемия;
- гиповитаминоз;
- аллергические реакции;
- туберкулез;
- различные дисфункции органов зрения.
Также себорея век возникает в результате:
- несоблюдения норм санитарии и нарушения правил личной гигиены;
- снижения иммунитета, например, после перенесенных вирусно-инфекционных заболеваний;
- длительных и систематических зрительных нагрузках, вызывающих синдром сухости глаз.
Практически всегда чешуйчатый блефарит является сопутствующим заболеванием дерматита себорейной формы, поражающего эпителий на участках тела с волосяным покровом.
Диагностика
Диагностика начинается с визуального осмотра органов зрения, в частности, с изучения краев век. При наружном осмотре офтальмолог определяет наличие чешуек, степень отечности и покраснения. Далее назначается микроскопическое исследование, в ходе которого врач определяет вид и степень развития болезни.
При обнаружении первых симптомов чешуйчатого блефарита лечение начинают незамедлительно, в противном случае на борьбу с недугом уйдут годы.
Лечение чешуйчатого блефарита
Чешуйки при себорее век легко отделяются руками, но выполнять данную процедуру самостоятельно не рекомендуется. Туалет век проводится офтальмологом, в процессе используется микроскоп и пинцет, чтобы удалить мелкие частички.
Лечение блефарита чешуйчатого типа требует комплексной терапии. Помимо профессионального очищения офтальмолог назначает медикаменты, массаж, физиотерапию. В домашних условиях практикуются компрессы и протирания век отварами по народным рецептам.
Медикаменты
Туалет век проводится ватными тампонами, промоченными в физрастворе. При трудном отделении чешуек от века используется вазелин для их размягчения или любые мази на основе сульфаниламида. После удаления корочек и чешуек веки обрабатывают антисептическими растворами: фурацилином, хлоргексидином или любыми другими аналогами. Далее проводится массаж век, после чего очищенный участок протирают спиртом, а затем зеленкой (раствор бриллиантина зеленого).
После очищения век врач накладывает противовоспалительную мазь на выбор:
- Гидрокортизон 1%;
- Дексаметазон 0,1%.
Процедуру наложения мази пациент самостоятельно повторяет дома на ночь. Если заболевание перешло в третью стадию развития, когда наблюдаются гнойные выделения, офтальмолог назначает антибиотики местного действия в виде мазей:
- тетрациклиновую 1%;
- тобрамициновую 0,3%;
- эритромициновую 1%.
Антимикробные мази можно заменить глазными каплями “Флоксал”, “Колбиоцин”, “Тобрадекс”. При ощущении сухости глаза дополнительно закапывают аналоги натуральной слезы, самым известным из которых является препарат “Визин”.
При остром течении чешуйчатого блефарита офтальмолог может назначить антибиотики перорального применения.
Физиотерапия
Физиотерапия при блефарите чешуйчатого типа направлена на:
- снижение воспалительных процессов на веках;
- устранение симптоматики в виде зуда, жжения, отечности;
- уменьшение реакции век на внешние неблагоприятные раздражители;
- стимуляцию работы сальных (мейбомиевых) желез век.
Для устранения болезненных симптомов чешуйчатого блефарита показано физиотерапевтическое лечение электрофорезом с применением новокаина, димексида или лидокаина. Для устранения зуда и жжения назначается местная дарсонвализация – физиотерапевтическая процедура, нормализующая питание тканей глаза и расслабляющая спазмированные сосуды. Для устранения отечности назначается низкочастотная магнитотерапия. Данная процедура способствует заживлению микротравм, нормализует кровоснабжение, улучшает питание тканей. Для профилактики и устранения бактерий из места поражения назначается лекарственный электрофорез с применением пеницилина или других видов антибиотиков.
Физиотерапия не рекомендуется при тяжелой степени близорукости, онкологических заболеваниях глаз, наличии гнойных выделений.
Массаж
При чешуйчатом блефарите массаж выполняется для стимуляции желез, выделяющих жировую смазку, и часто совмещается с нанесением лекарственных средств. В результате, всасывание мазей ускоряется, а значит процесс выздоровления протекает быстрее. Перед массажем проводится удаление чешуек, затрудняющих отток секрета сальных желез. Курс массажа обычно состоит из 20 процедур.
Народные средства
Как дополнение к медикаментам и физиотерапевтическому лечению чешуйчатого блефарита применяются промывания отварами лекарственных трав. При выборе рецепта предпочтение отдается настоям, обладающим антибактериальным, заживляющим и смягчающим действием. Рекомендуется промывания ромашкой, календулой, укропом.
Для приготовления чайную ложку любой из перечисленных трав заливают стаканом воды, доводят до кипения и томят на водяной бане в течение 15 минут. Далее отвар накрывают крышкой и настаивают, пока не остынет. Выполняют промывания перед нанесением лекарственных мазей и закапыванием глаз на ночь.
Как долго лечится блефарит? В среднем этот недуг проходит за 7-10 дней при грамотном и своевременном лечении.
Профилактические меры
Чешуйчатый блефарит – трудноизлечимая болезнь с неприятной симптоматикой, ее легче предотвратить, чем вылечить. Профилактические меры стандартны:
- необходимо соблюдать гигиену глаз: не трогать веки руками без веской причины, перед использованием линз тщательно очищать руки с мылом;
- после трудового дня в условиях вредного производства лицо очищается антибактериальными средствами;
- чтобы в процессе работы глаза не подвергались вредному воздействию, применяются защитные очки.
Лечение чешуйчатого блефарита принимает затяжной характер при несвоевременно начатой терапии, а также при невыполнении рекомендаций врача. При первых симптомах обратитесь за врачебной помощью и не прерывайте курс назначенного лечения. Только в этом случае прогноз избавления от этого недуга будет благоприятным.
Автор статьи: Каплинская Анна Олеговна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Когда краснеет и шелушится кожа вокруг глаз, чувствуется сильный зуд, это может быть симптомом аллергической реакции организма, воспаления или другого кожного заболевания. После проведения диагностики врач-дерматолог назначает лечение, которое заключается в наружной обработке раздражения и приеме лекарств внутрь. Наряду с аптечными медикаментами используются народные средства.
Причины шелушения вокруг глаз
Для определения причины, по которой появилось шелушение вокруг глаз, врач должен подробно опросить пациента и выяснить, когда возникли неприятные симптомы. Во время визуального обследования определяется форма пятен, их выраженность и локализация возле глаз. Если после этого не получается поставить точный диагноз, назначаются дополнительные анализы. Различают внутренние и внешние причины, из-за которых возникло вокруг глаз покраснение и шелушение.
К факторам влияния внешней среды относятся:
- долгое сидение за монитором компьютера;
- укусы насекомых;
- инфекции;
- перемена климата;
- травмы глаз;
- ношение линз;
- обветривание кожи;
- аллергия на косметику, шерсть животных, пыльцу, бытовую химию.
Демодекс
Микроорганизм под названием демодекс, или ресничный клещ, обитает в подкожном слое даже у здоровых людей, годами никак себя не проявляя. Размеры паразита составляют десятые части миллиметра, поэтому без специального оборудования его рассмотреть невозможно. Клещ передается от одного человека к другому и поражает участки на теле, где кожа тоньше.
Часто он приводит к тому, что шелушится кожа вокруг глаз, появляется сухость и покраснение, ресницы склеиваются. Для того, чтобы точно установить или исключить присутствие ресничного клеща, необходимо взять соскоб с пораженной области. Анализ проводится в лаборатории под микроскопом. После выявления паразита врач назначает лечение. Современные мази от демодекоза помогают парализовать, уничтожить клеща, снять воспаление.
Аллергические реакции
Люди, страдающие от аллергии, часто не подозревают о своем недуге. Он может проявляться у взрослого и ребенка, как кашель, насморк, трещины в уголках глаз, аллергическое шелушение кожи. При появлении таких симптомов рекомендуется сразу же обратиться к аллергологу. Самое сложное в этой ситуации – выявить аллерген, ставший причиной реакции. Для этого назначают полное обследование со сдачей анализов крови и мочи.
Однако еще до того, как будут готовы результаты обследования, нужно исключить все вероятные причины, по которым сохнет кожа вокруг глаз. Факторами, влияющими на аллергию, могут стать:
- некачественная косметика;
- лекарственные препараты;
- пыльца растений;
- реакция на пищевые продукты;
- температурные перепады.
Инфекционные заболевания
Часто подобные симптомы связаны с перенесенными вирусными заболеваниями, которые передаются от одного человека к другому. Они приводят к тому, что поражается весь организм, осложнение переходит на глазки и кожу вокруг них. В этот список входят:
- ОРЗ;
- корь;
- грипп;
- краснуха.
После того, как эти болезни проходят, сухость вокруг глаз тоже исчезает, поэтому врачи советуют установить источник проблемы и устранить его. Если шелушение началось из-за инфекции глаз, то нужно срочно проконсультироваться у окулиста, чтобы воспаление не перешло в хроническую форму и не привело к слепоте. К инфекционным глазным заболеваниям относятся:
- блефарит;
- конъюнктивит;
- демодекс;
- ячмень;
- герпес на глазу;
- другие грибковые инфекции.
Когда причиной болезни становятся бактерии, нужно искать источник, чтобы избежать повторного заражения. Человек может заразиться вследствие контакта с другими людьми, животными. Блефарит и ячмень вызывает золотистый стафилококк, который присутствует на коже в скрытой форме. Риску заражения подвержены люди со слабым иммунитетом, не соблюдающие гигиену глаз.
Заболевания кишечника
Такие симптомы, как шелушение век, часто свидетельствуют о том, что произошли серьезные нарушения в работе желудочно-кишечного тракта. Причиной могут стать следующие заболевания пищеварительной системы:
- гастрит;
- дисбактериоз кишечника;
- хронический запор;
- нарушение всасываемости пищи.
Фактором, влияющим на образования сухой кожи и покраснения вокруг глаз, является неправильное питание, когда человек злоупотребляет жирной и жареной пищей, ест еду, приготовленную в фаст-фуде. В этом случае в организм попадают вредные канцерогены и токсины. Они выбрасывают в кровь отравляющие вещества, которые вызывают аллергию на коже. Такие же проявления беспокоят, если в рационе не хватает витаминов группы В и А, а так же из-за обезвоживания организма.
Шелушится кожа под глазами
Самой распространенной причиной, когда возникает шелушение под глазами, является несоблюдение режима дня. После бессонной ночи нижние веки отекают, постепенно отек начинает спадать, возвращаясь в нормальное состояние. Тонкий эпидермис возле глаз трескается, чешется и облазит. Если кожа под глазами шелушится и покраснела, на ней образовались небольшие пузырьки, то вероятнее всего это блефарит или атопический дерматит. За подтверждением болезни следует обратиться к дерматологу.
Лечение шелушения вокруг глаз
Определить, чем вызвано шелушение кожи вокруг глаз, и начать лечение, можно только после обследования доктором, постановки диагноза. Если не придерживаться этого правила, то вместо выздоровления и решения проблемы кожа начнет шелушиться сильнее, появятся новые осложнения. То, что подходит для одного вида заболевания, нельзя использовать для лечения другого. Антибиотики, которые применяют во время стафилококковой инфекции, могут спровоцировать аллергию.
Существуют народные методы, использующиеся для ухода за кожей, снятия воспаления, сухости, отечности, красноты:
- отвар ромашки;
- отвар череды;
- отвар календулы;
- сок алоэ;
- желток яйца;
- растительное масло – облепиховое, льняное, тыквенное, кунжутное или оливковое.
Недостаток этих средств в том, что они помогают, если кожа шелушится несильно, проявления носят временный характер. В борьбе с бактериальными инфекциями, кожными клещами, аллергическим раздражением применять их бесполезно. Для каждого заболевания используется своя стратегия лечения:
- Демодекс лечится серной мазью, которая не может повредить глаза, в отличие от спреев.
- Инфекционные болезни – антибиотическими препаратами.
- Аллергия – устранением раздражителя, антигистаминными средствами.
- Кишечные заболевания – приемом пробиотиков, увеличением суточного объема употребляемой жидкости.
- Гиперемия – увлажнением кожи, назначением лекарств, способствующих нормализации кровообращения.
Источник: https://4-women.ru/meditsina/dermatologiya/shelyshitsia-koja-vokryg-glaz-y-vzroslogo-i-rebenka-prichiny-i-chto-delat-v-domashnih-ysloviiah.html
Источник
Чешуйчатый блефарит (себорейный) — заболевание, при котором происходит поражение краев век.
Характерная особенность — у основания ресниц появляется белая или желтая корка похожая на себорею. Обычно воспаление происходит в обоих глазах.
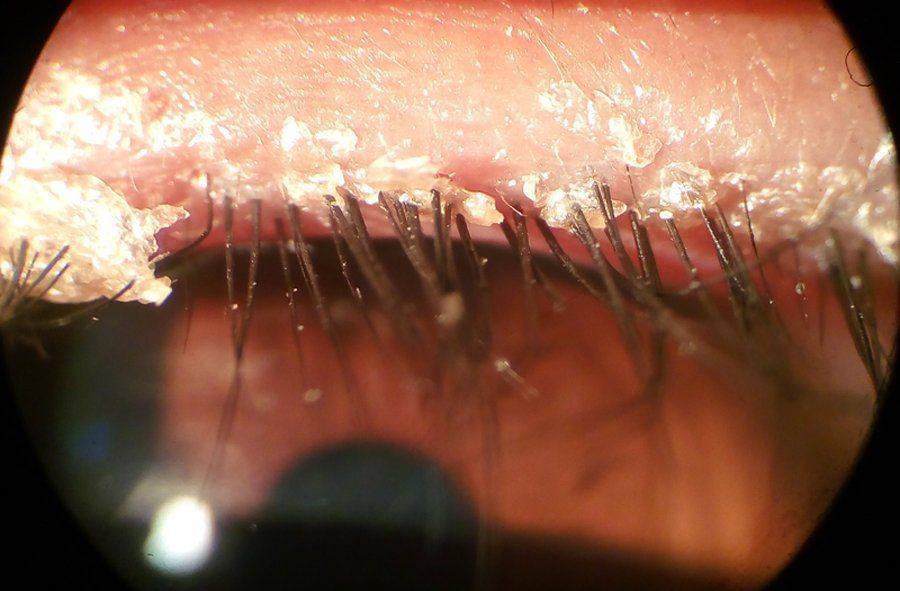
Болезнь может затрагивать не только веки, но и брови, волосистую часть головы.
В группе риска находятся дети и люди с ослабленным иммунитетом. А также блефарит может быть следствием других глазных болезней. Появиться чешуйчатый блефарит может в любом возрасте.
Формы заболевания
Классифицируются по месту локализации блефарита:
- передний краевой — самая легкая форма себорейного блефарита, веки человека поражаются только по ресничной линии;
- задний краевой — патология затрагивает мейбомиевы железы;
- угловой (ангулярный) — блефарит локализуется в уголках глаз.
По характеру блефарита:
- острый;
- подострый;
- хронический.
Стадии
В медицине выделяют три стадии болезни:
- 1 стадия — проявляется небольшим покраснением и зудом век;
- 2 стадия — на глазах появляются шелушащие чешуйки, отек и зуд усиливаются. Человек может чувствовать боль, жжение;
- 3 стадия — под корочками обнаруживается гной и кровь, выделения из глаза склеиваются, образуя пучки.
Причины
Факторов для развития болезни достаточно много, основными считаются:
- снижение иммунитета;
- инфекционные и вирусные заболевания;
- неблагоприятные условия жизни;
- несоблюдение правил гигиены;
- эндокринные патологии.
Следует знать, что чешуйчатый вид блефарита обычно сопровождается себорейным дерматозом, который поражает волосяную часть головы.
Дополнительные причины развития болезни:
- дефекты зрения (миопия, дальнозоркость);
- синдром «сухого глаза»;
- заболевания полости рта (кариес, пародонтоз);
- долгое нахождение в неблагоприятных погодных условиях (дождь, ветер);
- хронические заболевания внутренних органов;
- недостаток витаминов;
- аллергия.
Признаки и симптомы
Основной симптом болезни — появления на веках шелушащихся чешуек. При этом чешуйки очень прочно сцеплены с кожей, поэтому убрать их с век затруднительно.
Так же стоит отметить, что специалисты категорически запрещают удалять образовавшиеся корки на веках, это действие может привести к образованию язв и эрозий.
Также для чешуйчатого блефарита характерна следующая симптоматика:
- отек и покраснение век;
- жжение и зуд;
- светочувствительность;
- выпадение ресниц;
- быстрая утомляемость глаз;
- мутные выделения из сальных желез.
У большинства людей больных чешуйчатым блефаритом обнаруживается кератоконъюнктивит, для которого характерны такие симптомы, как ощущение инородного тела в глазах.
Диагностика
Лечение всех видов блефарита занимается врач офтальмолог.
Диагностика включает осмотр глаз и исследование на щелевой лампе. В некоторых случаях необходима биопсия.
Лечение
Блефарит лечится комплексно, используются физиотерапия, назначаются лекарственные препараты, массаж.
Медикаментозная терапия
При медикаментозной терапии используются следующие препараты:
- капли для увлажнения слизистой глаз;
- антибактериальные средства (тетрациклиновая или эритромициновая мазь);
- гормональные препараты — гормональные средства (гидрокортизон, гентамицин) назначаются врачом только в том случае, если лечение антибиотиками не принесло должного результата, длительность лечения не более 20 дней;
- лекарства для быстрого заживления ран – обычно офтальмолог выписывает солкосерил гель;
- иммуностимуляторы.
Если у пациента выявлены сопутствующие заболевания, то проводится терапия по их устранению.
Физиотерапия
Физиотерапия одна из главных составляющих в комплексном лечении заболевания, оказывает общеукрепляющее, антибактериальное воздействие на организм человека.
Обычно пациенту показаны следующие процедуры:
- УФЧ — такая терапия улучшает кровообращение в тканях глаза, век, снимает воспалительный процесс;
- Микроволновая терапия — оказывает схожее с УФЧ воздействие на организм человека;
- Электрофорез — для устранения чешуйчатого блефарита электрофорез пенициллина или синтомицина, зоны век и глаз, через прокладку. Затем через 1–2 месяца назначается электрофорез с витамином В1 и аскорбиновой кислотой;
- Дарсонваль — используется при легких формах себорейного блефарита. Продолжительность сеанса 2 минуты.
Массаж
При чешуйчатой форме блефарита врачи рекомендуют проводить курс массажа не только в период лечения, но также для профилактики и предупреждения рецидивов.
Массаж ускоряет процесс выздоровления, улучшает обменные процессы.
Выполняется процедура специальной палочкой с шариком на одном конце и выемкой на другом (продается в аптеке). Шарик нужен для нанесения мази, а выемка для проведения массажа.
Техника выполнения:
- небольшими нажатиями палочки проводить по линии века по направлению внешнего края;
- техника используется для нижнего и верхнего века.
Гигиенические правила во время лечения
При проведении лечения необходимо придерживаться некоторых правил:
- На время лечения запрещено пользоваться косметикой.
- Каждодневное промывание и обработка глаз антисептическими средствами.
- Примочки с теплой водой 3 раза в день.
- Исключить аллергены.
- Соблюдать режим дня.
- Во время лечения стараться как можно больше отдыхать.
Народные советы
Народная медицина используется в качестве вспомогательного способа. Так как течение болезни уборное и не всегда результат виден сразу, рекомендуется проводить начатые процедуры до конца, только в таких случаях будет заметен эффект.
Для снятия воспаления рекомендуется наносить на веки масла:
- персиковое;
- облепиховое;
- репейное.

Также при чешуйчатом лишае полезно делать примочки на основе отваров полезных растений. Снимают воспаление, отек:
- ромашка;
- очанка;
- василек;
- луговой клевер;
- листья ландыша лесного.
Травяные сборы
Приготовление отваров из трав:
- Смесь семян тмина и очанки залить 200 мл воды, поставить на маленький огонь, варить 45 минут. Затем добавить подорожник и варить еще 5 минут. Напиток должен настаиваться 20 часов. После чего процедить и закапывать в глаза по 2–3 капли, курс лечения 24 дня.
- Смешать сухую ромашку и календулы, залить стаканом воды, поставить на огонь и варить 5 минут. Когда отвар остынет его необходимо выпить. Готовить травяной напиток нужно каждый день. Длительность лечения 30 дней.
- Цветы бузины и василька залить кипятком, дать настояться. Промывать глаза 3 раза в день в течение 20 дней.
- Сухой чистотел и чабрец залить горячей водой, дать настояться час, промывать глаза 3 раза в день.
- Смешать цветки одуванчика и календулы, проварить на медленном огне 15 минут, после процедить. Делать компрессы каждый день.
Хозяйственное мыло
Мыльный раствор смешать с отваром чабреца в равных пропорциях, аккуратно протирать веки, избегая попадания в глаза.
После обязательно промыть глаза проточной водой.
Какие бывают осложнения от болезни
Если болезнь не лечить, то могут развиться другие офтальмологические патологии:
- конъюнктивит — болезнь характеризуется воспалением и отеком век.
- кератит — патологический процесс роговицы глаза.
- трихиаз — неправильный рост ресниц.
- халязион — уплотненное образование на веке.
Что можно и что нельзя при чешуйчатом блефарите
При блефарите нельзя:
- носить линзы;
- посещать бани, сауны;
- купаться;
- находиться на улице в ветреную погоду.
Можно:
- читать и работать за компьютером, но соблюдать ограничения;
- в хорошую погоду совершать длительные прогулки;
- соблюдать правила гигиены (умываться, делать массаж).
Профилактические мероприятия
Для профилактики развития данного заболевания нужно соблюдать рекомендации:
- запрещено трогать глаза руками;
- рацион должен быть сбалансированным;
- не пользоваться чужой, просроченной косметикой;
- для предупреждения рецидивов необходимо периодически пропивать витаминные комплексы;
- избегать травм, инфекций глаз;
- обязательно носить очки, если они рекомендованы окулистом.
Диета
Во время лечения пациент должен употреблять, как можно больше продуктов содержащих витамины В, А, E.

В рационе должны присутствовать:
- овощные и ягодные свежевыжатые соки;
- молочные продукты;
- зелень;
- яйца;
- фрукты;
- рыба.
Исключить жареное, соленое, сладкое.
Прогноз
Себорейный блефарит — рецидивирующая болезнь. Успех в лечения зависит от соблюдения пациентом всех предписаний врача, гигиенических правил, а также исключения негативных факторов, которые могут влиять на болезнь.
Лечение должно быть полноценным.
Однако даже при соблюдении всех мер, периодически заболевание может повторяться.
В отношении зрения прогноз благоприятный, но существует риск образования глубоких шрамов, для удаления которых может потребоваться операция.
Читайте также:
Источник