Черное пятно на сетчатке
Офтальмологические заболевания сегодня никого не удивляют. Большая часть подростков и молодых людей пользуются очками, так как много времени проводят перед компьютерами и телевизорами. Очень часто распространенные болезни глаз вызывают явление под названием скотома.

Как распознать скотому
Полем зрения является все пространство, которое человек видит при неподвижности головы и глаз. У некоторых людей поле зрения в некоторых местах застилается странными темными пятнами, которые и называют скотомами.
Слово «скотома» в переводе с греческого означает «темнота», чем и обусловлено название этой аномалии – небольшого слепого участка на поле зрения, который не относится к его периферическим границам. Вокруг скотомы человек видит нормально.
В зависимости от характера появления, скотомы разделяют на физиологические и патологические. Физиологические скотомы присутствуют на поле зрения каждого человека, но при бинокулярном (способность видеть предметы обоими глазами) и монокулярном (предметы и объекты воспринимаются только одним глазом) зрении они не воспринимаются по той причине, что поля разных глаз перекрываются.
Перекрытие полей и невидимость физиологических скотом обуславливаются постоянными движениями глазных яблок. Благодаря этим непроизвольным движениям человек редко ощущает пятна в поле зрения. Обнаружить физиологическую скотому при нормальном зрении можно только во время обследования.
Патологические скотомы являются следствием определенного расстройства. Возможные причины возникновения скотом:
- поражение сетчатки, оболочки с сосудами, зрительного нерва и проводящих путей;
- нарушение физиологии глаза (глаукома, тяжелая близорукость, ретинопатия диабетическая).
Классификация скотом
Так как причин появления аномалий на поле зрения множество, различают несколько видов скотом по характеру поражения, форме, типу и локализации.
Виды патологических скотом
- положительная скотома или субъективная скотома, которая заметна человеку и закрывает часть видимых предметов;
- отрицательная или субъективно не ощущаемая, когда человек не замечает пятен, но их можно выявить при обследовании зрения;
- мерцательные, которые представляют собой мерцание по контуру в течение 20-30 минут.
Мерцательные скотомы нередко сопровождаются тошнотой, рвотой, головной болью.

Формы скотом
- дугообразные;
- овальные;
- круглые;
- клиновидные;
- кольцевидные;
- с неправильным очертанием.
Типы скотом
- Абсолютные. Полное отсутствие зрительной функции в пораженном участке. Предмет в поле зрения не виден.
- Относительная. Пятна не полностью слепые, зрение сохраняется, но очень снижено. По этой причине белый предмет кажется не светлым, а цветные объекты ненасыщенными.
- Мерцательная скотома, глазная мигрень. Временное или регулярно повторяющееся деформирование зрительного поля. Главной причиной мерцательной скотомы выступает не патология глаза, а неврологические нарушения (дисфункция зрительного анализатора в коре мозга вследствие плохого кровоснабжения зрительного центра). Мерцательная скотома возникает вследствие стресса, недосыпания, переутомления, курения, колебаний в гормональном фоне, всплесков эмоций, физических нагрузок. Нередко мерцательная скотома возникает у подростков. Причина кроется в развитии системы кровообращения при быстром росте организма. В этом возрасте также случаются перегрузки нервной системы, что также влияет на центр зрения.
- Цветовые. Состояние, при котором человек не различает или не видит цвета.
Скотома может появиться в любом участке поля зрения.
Читайте также: Вкрапления, мушки, черная точка в глазу – могут быть результатом второстепенных или глубоких патологических отклонений в функциональности зрительных анализаторов.
Классификация по очагу поражения
- Центральная скотома. Наблюдается в точке фиксации, в центральной области поля зрения. Причиной появления такой скотомы может быть патология сетчатки или папилло-макулярного пучка в зрительном нерве. Центральная скотома является ранним симптомом рассеянного склероза, патологии желтого тела.
- Периферическая. Располагается на периферии поля. Чаще всего возникает при нарушениях в участках сетчатки, отдаленных от центра. Такое явление характерно для дистрофии и ретинита.
- Парацентральная. Располагаются вокруг точки фиксации, однако без затрагивания. Для этого типа характера скотома Бьеррума – один из признаков развития глаукомы. По этому симптому можно спрогнозировать болезнь: наблюдается увеличение скотомы при повышении давления в глазу и уменьшение пятна при снижении давления. Поздняя стадия глаукомы сочетается с парными кольцевидными скотомами Бьеррума.
- Перицентральная. Располагается вокруг точки фиксации.

Причины возникновения скотом
Глазное яблоко изнутри покрывает сетчатка, сплетенная из нервных окончаний, задача которых состоит в регистрации изображения и передаче их к зрительному нерву, откуда увиденное поступает в головной мозг.
У некоторых людей (в особенности у пожилых) есть предрасположенность к поражению и разрыву сетчатки. Это происходит в те моменты, когда глаз двигается слишком быстро и стекловидное тело, заполняющее полость глазного яблока, двигает сетчатку и разрывает ее. Впоследствии возникает скотома – темное пятно перед глазами, которые мешает видеть изображение.
У больных сахарным диабетом или гипертонией скотома является признаком отслойки сетчатки. Иногда причиной становятся травмы глаза. Болезни, связанны со зрительным нервом, чаще всего провоцируют возникновение цветовых скотом на красный и зеленый цвета. При патологиях сетчатки человеку труднее различать желтый и зеленый. Ранняя стадия глаукомы характеризуется сужением поля зрения в кольцо.
С возрастом стекловидно тело в глазном яблоке расслаивается, образуя белые волокна коллагена. Они накапливаются в глазу, деформируя свет, который поступает на сетчатку.
Причин появления скотом много, но основные можно собрать в такой список:
- катаракта;
- глаукома;
- ретинит;
- хориоретинит;
- травмы глаз;
- дистрофические процессы;
- дефекты разных отделов глаза;
- патология сетчатки;
- поражение нервных волокон при гипертонии и влиянии токсических веществ;
- рассеянный склероз;
- микротромбоз сосудов;
- ретробульбарный неврит;
- нехватка питательных веществ с последующей атрофией зрительного нерва;
- стрессы, психозы и неврозы;
- напряжение;
- повышение внутричерепное давление (злокачественная гипертензия).
У беременных женщин возникновение скотомы может быть симптомом преэклампсии. Это тяжелое состояние, при котором требуется срочная медицинская помощь.
Диагностика скотомы и причин ее появления
Явление связано с нарушением зрительной функции, поэтому для диагностики и лечения нужно обращаться к офтальмологу. Даже если симптомов нет, но имелись травмы глаза, нужно пройти обследование заранее. При подозрении на скотому офтальмолог первым делом проведет простой тест: попросил пациента смотреть на свой нос, и будет спрашивать, замечает ли он движения вблизи своего пальца.
Симптомы скотомы:
- пятна в глазу;
- потемнение и помутнение;
- мушки и паутинки;
- мигрень.
Методы диагностики патологий глаза:
- КТ головного мозга;
- УЗИ глазного яблока;
- офтальмоскопия (оценка состояния глазного дна);
- измерение артериального и внутриглазного давления.
Методы выявления скотом:
- периметрия, когда пациент помещается на сферическую поверхность;
- кампиметрия, когда пациент остается на плоскости.
Изначально врач должен установить место возникновения причины скотомы: сетчатка, хрусталик, зрительный нерв, стекловидное тело или оптический тракт в мозг. Томография позволяет выявить болезни зрительного нерва и мозга. Оценка скорости импульсов между глазом и мозгом дают возможность понять, где и как сильно был поврежден зрительный нерв. Если причина в кровообращении, диагностировать патологию можно путем исследования сосудов головы и шеи.

Лечение причин появления скотомы
Лечение скотомы невозможно без устранения причины. При обнаружении опухолей показано срочное удаление. Бывает, что весь зрительный нерв сдавливает рак. В таком случае нужно в первую очередь удалять новообразование. Устранение дефектов полей зрения отходит на второй план.
При отслойке сетчатки требуется немедленное хирургическое вмешательство. Отслойка сетчатки – серьезнейшее нарушение. Разрывы можно вылечить с помощью лазера.
Мерцательные скотомы при спазмах сосудов мозга поддаются лечению спазмолитическими средствами. Нередко скотомы незначительны, их сложно заметить самостоятельно, поэтому многие люди обращаются к офтальмологу уже когда болезнь достаточно развилась.
Если причиной возникновения скотом было помутнение стекловидного тела, используют рассасывающую терапию. Она медленная, но практически всегда действенная. Параметры такого лечения безопасны, что позволяет использовать их на протяжении длительного периода.
Если патология в зрительном нерве, мозгу или сетчатке, показаны такие методы лечения:
- Устранение источника. При закупорке сосудов и патологии кровообращения прибегают к лечению сосудов. При инфекции проводят соответствующие мероприятия. Возможно потребуется лечение аутоиммунного заболевания.
- Стимуляция поврежденного участка. Для этого используют метод магнитной стимуляции и пептидные средства. Нередко осуществляют стимуляцию мозга и зрительного нерва. Во время процедуры подаются разряды тока по нервным путям, что провоцирует их регенерацию.
Причин возникновения скотомы может быть множество. Одни незначительные, другие представляют серьезную опасность. Поэтому при появлении пятен в глазах нужно срочно обращаться к офтальмологу.
Избавиться от скотомы своими силами невозможно. Пока не установлена причина ее появления, даже врач не может назначить правильное лечение. Единого метода лечения скотом не существует. При устранении причины деформация поля зрения исчезнет без дополнительной терапии.

Профилактика скотом и патологий глаза
Любые изменения полей зрения являются последствием нарушения. Чтобы выявить первопричину, пациентам нередко приходится проходить десятки тестов.
Способы предотвратить деформацию полей зрения:
- контроль психо-эмоционального состояния;
- измерение артериального давления;
- гигиена зрительных органов;
- своевременное обращение к врачу при любых признаках офтальмологической патологии.
Иногда для обеспечения профилактики патологий глаза требуется помощь других специалистов: психотерапевта, невропатолога, терапевта.
Скотома — прогноз
При скотоме будущее пациента зависит от полноценности диагностики и своевременности оказания квалифицированной помощи. Поэтому при появлении каких-либо симптомов нужно обращаться в проверенную клинику, где опытные врачи располагают оснащением и современными технологиями.
Контактные линзы каких брендов вам знакомы?
Источник
 Ряд офтальмологических патологий проявляются как черная точка в глазу, которая передвигается вместе с взглядом. И если одни из них относительно безобидны и обуславливаются переутомлением, другие требуют комплексного обследования и даже хирургического лечения.
Ряд офтальмологических патологий проявляются как черная точка в глазу, которая передвигается вместе с взглядом. И если одни из них относительно безобидны и обуславливаются переутомлением, другие требуют комплексного обследования и даже хирургического лечения.
Иногда симптом проходит самостоятельно, но в тяжелых случаях точки могут сливаться воедино, что значительно нарушает зрение.
Оглавление:
1. Слепые пятна в глазу: причины
2. Факторы, способствующие появлению плавающих темных точек
3. Заболевания, при которых появляются черные точки в глазу
— Повреждение глаз
— Отслойка сетчатки
— Диабетическая ретинопатия
— Гипертензивная ретинопатия
— Увеит
— Старение и деградация макулы
4. Что делать при появлении черных пятен в глазу
5. Лечение при появлении черной точки в глазу
— Травма глаза
— Отслойка сетчатки
— Диабетическая ретинопатия
— Возрастная макулодистрофия
— Гипертензивная ретинопатия
— Воспалительные заболевания
Слепые пятна в глазу: причины
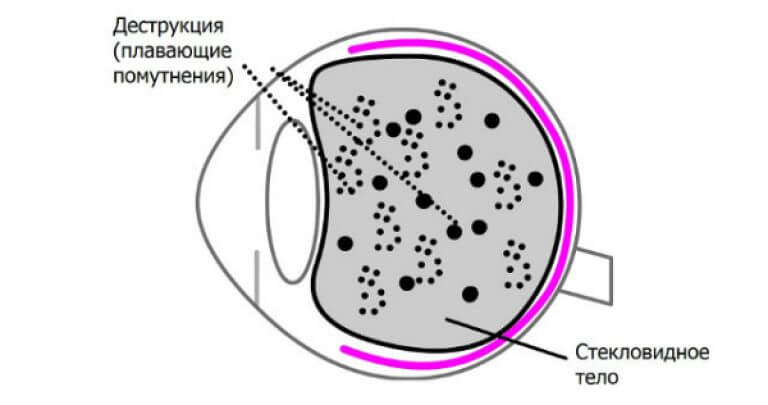
Стекловидное тело – жидкостная среда между хрусталиком и сетчаткой. При негативном воздействии отмершие клетки скапливаются именно в нем. Крупные образования отбрасывают тень на сетчатку, что проявляется выпадением полей зрения.
Черные точки, перемещающиеся со взглядом, также известны как плавающие или слепые пятна. Особенно четко патология проявляется, когда вы смотрите на однотонную поверхность, такую как белая бумага или чистое небо.
При резких движениях головы или наклонах зрительный дефект исчезает, но затем появляется снова.
Длительное напряжение зрительного анализатора, например, при чтении книги или вождении автомобиля, также делают более заметным этот симптом.
Факторы, способствующие появлению плавающих темных точек
Предрасполагающие факторы вариативны, к ним относят:
- возраст старше 55 лет;
- перенесенные офтальмологические операции, отягощенный анамнез;
- сахарный диабет;
- курение, алкоголизм и прочие интоксикации;
- заболевания щитовидной железы;
- атеросклероз;
- гипертоническая болезнь;
- гипотония;
- бактериальные и вирусные инфекции;
- перенапряжение органов зрения;
- авитаминоз;
- длительная гипоксия (кислородное голодание);
- травма головы;
- генетическая предрасположенность;
- остеохондроз шейного отдела позвоночника, провоцирующий недостаточное кровоснабжение головы.
Заболевания, при которых появляются черные точки в глазу
Черные точки или линии в поле зрения могут возникать из-за различных факторов, что определяет их размер, форму и распределение. Ниже мы перечислим некоторые из возможных причин.
Повреждение глаз
Травматизация может привести к нарушению целостности сетчатки, стекловидного тела или более глубоких структур, вследствие чего появляются плавающие черные точки. Типичные ситуации:
-
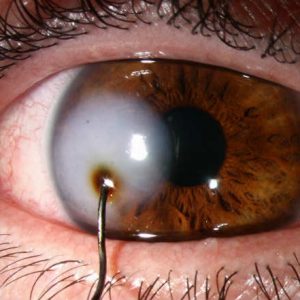 Удар кулаком в глаз (контузия), что вызывает внутреннее кровотечение в стекловидном теле, отбрасывающее тень на сетчатку.
Удар кулаком в глаз (контузия), что вызывает внутреннее кровотечение в стекловидном теле, отбрасывающее тень на сетчатку. - Царапина в результате взаимодействия с острым предметом.
- Инородные тела глаза: зерна, щепки, металлические и стеклянные частицы, которые могут повредить роговицу глаза.
- Глубокое проникновениеострого предмета: палочки, иглы, осколки стекла и пр.
- Ожог: контакт с химическим реагентом или воздействие высокой температуры на глазное яблоко.
- Вредное излучение: ультрафиолетовые лучи от солнца или искусственных ламп могут привести к сильному повреждению сетчатки глаза.
Отслойка сетчатки
В норме сетчатая оболочка спаяна с сосудистой. Под воздействием провоцирующих факторов происходят разрывы, через которые жидкость из стекловидного тела попадает под сетчатку и отслаивает ее от сосудистой оболочки (первичная отслойка). Нарушается питание фоторецепторов (палочек и колбочек), утрачивается их функция и происходит отмирание.
Симптомы:
- появление множественных точек на фоне кровоизлияний в стекловидном теле;
- пелена в одном из полей зрения;
- вспышки;
- ухудшение зрения;
- искривление форм предметов;
- уменьшение симптоматики после сна.
Патология на начальных стадиях может никак не проявляться, а симптомы присутствуют только при вовлечении макулярной части.
Диабетическая ретинопатия
Состояние развивается на фоне изменения сосудов при длительно существующем сахарном диабете любого типа, особенно в стадии декомпенсации.
Диабетическая ретинопатия проявляется снижением остроты зрения или его полной потерей, ночной слепотой, утратой способности различать цвета. Изначально пациент может предъявлять жалобы на плавающие или темные пятна, передвигающиеся вместе со взглядом.
Обратите внимание
Чем дольше существует сахарный диабет, тем выше вероятность ретинопатии. Так, у пациентов, страдающих СД в течение 20-30 лет, повреждение ретинальных сосудов регистрируется в 90-100% случаев.
Повышенная проницаемость, окклюзия, неоангиогенез и рубцовые изменения – основные механизмы для развития патологии.
Если у пациента есть сопутствующая миопия высокой степени, хроническая почечная недостаточность, артериальная гипертензия, ожирение и атеросклероз – ретинопатия прогрессирует быстрее.
Гипертензивная ретинопатия
При нарушении работы сердечно-сосудистой системы повышается артериальное давление. Гипертензивная ретинопатия характеризуется внутренним кровотечением из-за разрыва кровеносных сосудов. Скопление сгустков приводит к появлению слепого пятна или черных точек в глазах.
Увеит
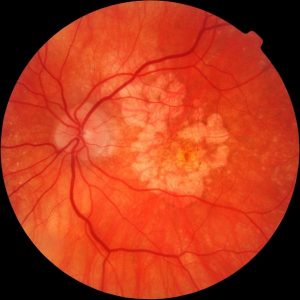 На фоне воспалительного процесса в среднем слое глаза, питающего сетчатку, происходит повреждение сосудов. Сгустки крови блокируют прохождение света, что приводит к видению черных точек.
На фоне воспалительного процесса в среднем слое глаза, питающего сетчатку, происходит повреждение сосудов. Сгустки крови блокируют прохождение света, что приводит к видению черных точек.
Старение и деградация макулы (возрастная макулярная дегенерация, ВМД, макулодистрофия)
Ведущий механизм – дистрофические процессы в сетчатке глаза, приводящие к уменьшению диаметра питающих сосудов.
Для патогенеза значимы следующие аспекты:
- первичное старение ретинального пигментного эпителия и мембраны;
- патологическое воздействие продуктами перекисного окисления липидов;
- гемодинамические нарушения на фоне атеросклеротического отложения бляшек на стенках сосудов;
- генетическая предрасположенность.
Важно
Макула имеет еще одно название: желтое пятно. Ее функция – обеспечение центрального зрения и цветоощущения.
В 85% регистрируют сухую (атрофическую) форму макулодистрфии. Атрофия проявляется желтоватыми пятнами – друзами. Они могут быть твердыми и мягкими, единичными и множественными. Утрата остроты зрения происходит постепенно.
Влажная (неоваскулярная) форма встречается в 10-15% случаев. Чаще – это прогрессирование атрофической ВМД. Избыточный неоангиогенез носит компенсаторный характер и направлен на усиление трофики и подачи кислорода в сетчатку глаза.
По мере прогрессирования патологии через сосуды выпотевают клетки крови и жидкость, что приводит к отеку и микрокровоизлияниям, а клетки сетчатки погибают. Одно из проявлений этого процесса – присутствие слепых пятен в центральном зрении.
Если сосуды прорастают пигментный слой, возможна отслойка сетчатки с формированием рубца. Потеря зрения в этом случае необратима.
Мелькание пятен перед глазами – здесь только один из симптомов (больше характерен для сухой ВМД). Кроме этого может быть следующее:
- постепенная/быстрая утрата остроты зрения;
- изменение контрастности (неяркие цвета);
- туман перед глазами;
- быстрая утомляемость;
- искажение контуров;
- выпадение полей зрения;
- головная боль.
У многих пациентов на начальной стадии болезнь протекает бессимптомно. При рубцовой форме утрачивается не только центральное, но и периферическое зрение.
Что делать при появлении черных пятен в глазу
Важно
При любых симптомах неблагополучия необходимо обратиться на очный прием к окулисту.Пациенту проводят профильное комплексное обследование и по показаниям направляют на консультации специалистов: эндокринолога, терапевта и пр.
Обязательны лабораторные тесты:
- общий анализ крови;
- сахар;
- липидный профиль;
- гормоны щитовидной железы.
Если предстоит оперативное вмешательство, исследуют кровь на ВИЧ, гепатиты В и С, сифилис.
Инструментальная диагностика включает:
-
 периметрию (определение полей зрения);
периметрию (определение полей зрения); - тонометрию (измерение внутриглазного давления);
- визиометрию (оценка остроты зрения);
- осмотр при помощи щелевой лампы;
- офтальмоскопию (осмотр сетчатки, диска зрительного нерва, оценка сосудистой сети);
- флюоресцентную ангиографию;
- УЗИ глазных яблок;
- электрофизиологические методы;
- МРТ орбит, головного мозга (чаще при подозрении на опухоль).
Обратите внимание
Алгоритм обследования в каждом случае индивидуален.
Лечение при появлении черной точки в глазу
Терапевтические мероприятия зависят от первопричины.
Травма глаза
Первичная обработка, инстилляции антибактериальных, обезболивающих и кровеостанавливающих и рассасывающих препаратов.
Под контролем внутриглазного давления закапывают атропин или пилокарпин.
При проникающем ранении выполняют экстренное хирургическое вмешательство, в дальнейшем возможно проведение реконструктивных офтальмологических операций.
В период реабилитации назначают витаминные комплексы, рассасывающие средства, физиотерапию.
Отслойка сетчатки
Преимущественно лечение хирургическое, включает криопексию (заморозку) в местах повреждения, лазерную фотокоагуляцию, удаление стекловидного тела (витрэктомию), склерозирование и пневматическую ретинопексию в сочетании с криопексией, фотокоагуляцией или лазерным воздействием.
Дополнительно назначают препараты:
- Эмоксипин;
- Таурин;
- Тауфон;
- Офтальм-Катахром;
- Квинакс;
- Эмокси-Оптик;
- Папаверин;
- Витамины группы В;
- Ацетилсаллициловую кислоту;
- Пентоксифиллин и пр.
Диабетическая ретинопатия
Основа терапии – нормализация уровня глюкозы в крови и коррекция образа жизни.
Важно
При нормальном уровне глюкозы в крови прогрессирование диабетической ретинопатии значительно уменьшается.
Препараты при диабетической ретинопатии:
- ангиопротекторы;
- витамины;
- кортикостероиды;
- биологические пептиды.
Интравитреальные инъекции (Бевацизумаб, Ранибизумаб) уменьшают диабетический макулярный отек и неоваскуляризацию диска или сетчатки.
Кортикостероиды при диабетической ретинопатии замедляют процессы, связанные с воспалением:
- отек;
- отложение фибрина;
- осаждение коллагена;
- расширение капилляров;
- миграцию лейкоцитов и фибробластов.
Представитель – Триамцинолон (синтетический глюкокортикостероид). В сочетании с лазеротерапией эффект от лечения выше.
Оперативные вмешательства:
- Фотокагуляция;
- Витрэктомия;
- Криотерапия.
Правильное питание и физическая нагрузка помогают в поддержании оптимального веса, что дополнительно позволяет контролировать сахарный диабет и его осложнения.
Возрастная макулодистрофия
На начальной стадии специфической терапии не требуется, но важно устранить/минимизировать факторы риска, способствующие прогрессированию патологии.
Консервативное лечение:
-
 витаминно-минеральные комплексы;
витаминно-минеральные комплексы; - антиоксиданты;
- дезагреганты;
- пептидные биорегуляторы;
- кортикостероиды;
- сосудорасширяющие средства;
- препараты, способствующие улучшению микроциркуляции;
- полиненасыщенные жирные кислоты.
Некоторые специалисты считают обоснованным применение физиотерапии: УЗ, фоно- и электрофорез, гипербарическая оксигенация.
Медикаментозное лечение в качестве единственной меры при влажной форме ВМД неэффективно.
Вместе с медикаментозной терапией выполняют лазерную коагуляцию сетчатки, что является стандартом при лечении возрастной макулодистрофии.
Обратите внимание
Научно доказано: введение ингибиторов неоангиогенеза интравитреально (Луцентис и Авастин) помогает стабилизировать состояние, но длительное их использование приводит к атрофии хориоретинального слоя.
Гипертензивная ретинопатия
Устранение основного провоцирующего фактора – повышенного артериального давления.
Коррекция поведения: правильное питание, физическая активность, прием гипотензивных препаратов.
Лекарства:
- сосудорасширяющие средства;
- антикоагулянты;
- ангиопротекторы;
- ингибиторы неоангиогенеза;
- противосклеротические препараты;
- поливитамины и пр.
В продвинутой стадии, когда гипоксия нарушает зрение, выполняют лазерную коагуляцию.
Воспалительные заболевания
В зависимости от провоцирующего агента (вирус, бактерия, грибы) выбирают соответствующие препараты: противовирусные, антибиотики с широким спектром действия или антимикотики. Препараты могут использоваться как в качестве местной, так и системной терапии.
Дополнительно назначают поливитамины, иммуномодуляторы и пр.
Мишина Виктория, врач, медицинский обозреватель
12,321 просмотров всего, 1 просмотров сегодня
Загрузка…
Источник

