Черная точка сетчатки глаза
 Ряд офтальмологических патологий проявляются как черная точка в глазу, которая передвигается вместе с взглядом. И если одни из них относительно безобидны и обуславливаются переутомлением, другие требуют комплексного обследования и даже хирургического лечения.
Ряд офтальмологических патологий проявляются как черная точка в глазу, которая передвигается вместе с взглядом. И если одни из них относительно безобидны и обуславливаются переутомлением, другие требуют комплексного обследования и даже хирургического лечения.
Иногда симптом проходит самостоятельно, но в тяжелых случаях точки могут сливаться воедино, что значительно нарушает зрение.
Оглавление:
1. Слепые пятна в глазу: причины
2. Факторы, способствующие появлению плавающих темных точек
3. Заболевания, при которых появляются черные точки в глазу
— Повреждение глаз
— Отслойка сетчатки
— Диабетическая ретинопатия
— Гипертензивная ретинопатия
— Увеит
— Старение и деградация макулы
4. Что делать при появлении черных пятен в глазу
5. Лечение при появлении черной точки в глазу
— Травма глаза
— Отслойка сетчатки
— Диабетическая ретинопатия
— Возрастная макулодистрофия
— Гипертензивная ретинопатия
— Воспалительные заболевания
Слепые пятна в глазу: причины
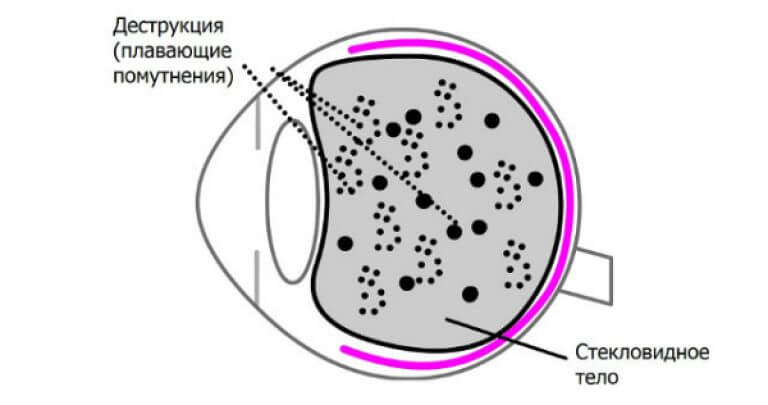
Стекловидное тело – жидкостная среда между хрусталиком и сетчаткой. При негативном воздействии отмершие клетки скапливаются именно в нем. Крупные образования отбрасывают тень на сетчатку, что проявляется выпадением полей зрения.
Черные точки, перемещающиеся со взглядом, также известны как плавающие или слепые пятна. Особенно четко патология проявляется, когда вы смотрите на однотонную поверхность, такую как белая бумага или чистое небо.
При резких движениях головы или наклонах зрительный дефект исчезает, но затем появляется снова.
Длительное напряжение зрительного анализатора, например, при чтении книги или вождении автомобиля, также делают более заметным этот симптом.
Факторы, способствующие появлению плавающих темных точек
Предрасполагающие факторы вариативны, к ним относят:
- возраст старше 55 лет;
- перенесенные офтальмологические операции, отягощенный анамнез;
- сахарный диабет;
- курение, алкоголизм и прочие интоксикации;
- заболевания щитовидной железы;
- атеросклероз;
- гипертоническая болезнь;
- гипотония;
- бактериальные и вирусные инфекции;
- перенапряжение органов зрения;
- авитаминоз;
- длительная гипоксия (кислородное голодание);
- травма головы;
- генетическая предрасположенность;
- остеохондроз шейного отдела позвоночника, провоцирующий недостаточное кровоснабжение головы.
Заболевания, при которых появляются черные точки в глазу
Черные точки или линии в поле зрения могут возникать из-за различных факторов, что определяет их размер, форму и распределение. Ниже мы перечислим некоторые из возможных причин.
Повреждение глаз
Травматизация может привести к нарушению целостности сетчатки, стекловидного тела или более глубоких структур, вследствие чего появляются плавающие черные точки. Типичные ситуации:
-
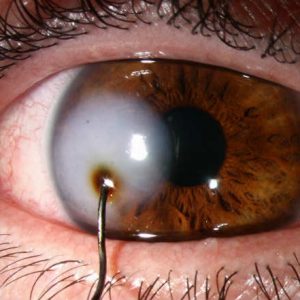 Удар кулаком в глаз (контузия), что вызывает внутреннее кровотечение в стекловидном теле, отбрасывающее тень на сетчатку.
Удар кулаком в глаз (контузия), что вызывает внутреннее кровотечение в стекловидном теле, отбрасывающее тень на сетчатку. - Царапина в результате взаимодействия с острым предметом.
- Инородные тела глаза: зерна, щепки, металлические и стеклянные частицы, которые могут повредить роговицу глаза.
- Глубокое проникновениеострого предмета: палочки, иглы, осколки стекла и пр.
- Ожог: контакт с химическим реагентом или воздействие высокой температуры на глазное яблоко.
- Вредное излучение: ультрафиолетовые лучи от солнца или искусственных ламп могут привести к сильному повреждению сетчатки глаза.
Отслойка сетчатки
В норме сетчатая оболочка спаяна с сосудистой. Под воздействием провоцирующих факторов происходят разрывы, через которые жидкость из стекловидного тела попадает под сетчатку и отслаивает ее от сосудистой оболочки (первичная отслойка). Нарушается питание фоторецепторов (палочек и колбочек), утрачивается их функция и происходит отмирание.
Симптомы:
- появление множественных точек на фоне кровоизлияний в стекловидном теле;
- пелена в одном из полей зрения;
- вспышки;
- ухудшение зрения;
- искривление форм предметов;
- уменьшение симптоматики после сна.
Патология на начальных стадиях может никак не проявляться, а симптомы присутствуют только при вовлечении макулярной части.
Диабетическая ретинопатия
Состояние развивается на фоне изменения сосудов при длительно существующем сахарном диабете любого типа, особенно в стадии декомпенсации.
Диабетическая ретинопатия проявляется снижением остроты зрения или его полной потерей, ночной слепотой, утратой способности различать цвета. Изначально пациент может предъявлять жалобы на плавающие или темные пятна, передвигающиеся вместе со взглядом.
Обратите внимание
Чем дольше существует сахарный диабет, тем выше вероятность ретинопатии. Так, у пациентов, страдающих СД в течение 20-30 лет, повреждение ретинальных сосудов регистрируется в 90-100% случаев.
Повышенная проницаемость, окклюзия, неоангиогенез и рубцовые изменения – основные механизмы для развития патологии.
Если у пациента есть сопутствующая миопия высокой степени, хроническая почечная недостаточность, артериальная гипертензия, ожирение и атеросклероз – ретинопатия прогрессирует быстрее.
Гипертензивная ретинопатия
При нарушении работы сердечно-сосудистой системы повышается артериальное давление. Гипертензивная ретинопатия характеризуется внутренним кровотечением из-за разрыва кровеносных сосудов. Скопление сгустков приводит к появлению слепого пятна или черных точек в глазах.
Увеит
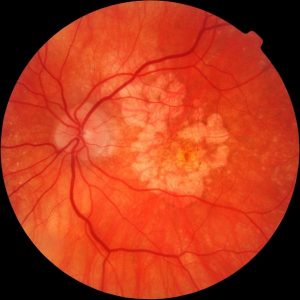 На фоне воспалительного процесса в среднем слое глаза, питающего сетчатку, происходит повреждение сосудов. Сгустки крови блокируют прохождение света, что приводит к видению черных точек.
На фоне воспалительного процесса в среднем слое глаза, питающего сетчатку, происходит повреждение сосудов. Сгустки крови блокируют прохождение света, что приводит к видению черных точек.
Старение и деградация макулы (возрастная макулярная дегенерация, ВМД, макулодистрофия)
Ведущий механизм – дистрофические процессы в сетчатке глаза, приводящие к уменьшению диаметра питающих сосудов.
Для патогенеза значимы следующие аспекты:
- первичное старение ретинального пигментного эпителия и мембраны;
- патологическое воздействие продуктами перекисного окисления липидов;
- гемодинамические нарушения на фоне атеросклеротического отложения бляшек на стенках сосудов;
- генетическая предрасположенность.
Важно
Макула имеет еще одно название: желтое пятно. Ее функция – обеспечение центрального зрения и цветоощущения.
В 85% регистрируют сухую (атрофическую) форму макулодистрфии. Атрофия проявляется желтоватыми пятнами – друзами. Они могут быть твердыми и мягкими, единичными и множественными. Утрата остроты зрения происходит постепенно.
Влажная (неоваскулярная) форма встречается в 10-15% случаев. Чаще – это прогрессирование атрофической ВМД. Избыточный неоангиогенез носит компенсаторный характер и направлен на усиление трофики и подачи кислорода в сетчатку глаза.
По мере прогрессирования патологии через сосуды выпотевают клетки крови и жидкость, что приводит к отеку и микрокровоизлияниям, а клетки сетчатки погибают. Одно из проявлений этого процесса – присутствие слепых пятен в центральном зрении.
Если сосуды прорастают пигментный слой, возможна отслойка сетчатки с формированием рубца. Потеря зрения в этом случае необратима.
Мелькание пятен перед глазами – здесь только один из симптомов (больше характерен для сухой ВМД). Кроме этого может быть следующее:
- постепенная/быстрая утрата остроты зрения;
- изменение контрастности (неяркие цвета);
- туман перед глазами;
- быстрая утомляемость;
- искажение контуров;
- выпадение полей зрения;
- головная боль.
У многих пациентов на начальной стадии болезнь протекает бессимптомно. При рубцовой форме утрачивается не только центральное, но и периферическое зрение.
Что делать при появлении черных пятен в глазу
Важно
При любых симптомах неблагополучия необходимо обратиться на очный прием к окулисту.Пациенту проводят профильное комплексное обследование и по показаниям направляют на консультации специалистов: эндокринолога, терапевта и пр.
Обязательны лабораторные тесты:
- общий анализ крови;
- сахар;
- липидный профиль;
- гормоны щитовидной железы.
Если предстоит оперативное вмешательство, исследуют кровь на ВИЧ, гепатиты В и С, сифилис.
Инструментальная диагностика включает:
-
 периметрию (определение полей зрения);
периметрию (определение полей зрения); - тонометрию (измерение внутриглазного давления);
- визиометрию (оценка остроты зрения);
- осмотр при помощи щелевой лампы;
- офтальмоскопию (осмотр сетчатки, диска зрительного нерва, оценка сосудистой сети);
- флюоресцентную ангиографию;
- УЗИ глазных яблок;
- электрофизиологические методы;
- МРТ орбит, головного мозга (чаще при подозрении на опухоль).
Обратите внимание
Алгоритм обследования в каждом случае индивидуален.
Лечение при появлении черной точки в глазу
Терапевтические мероприятия зависят от первопричины.
Травма глаза
Первичная обработка, инстилляции антибактериальных, обезболивающих и кровеостанавливающих и рассасывающих препаратов.
Под контролем внутриглазного давления закапывают атропин или пилокарпин.
При проникающем ранении выполняют экстренное хирургическое вмешательство, в дальнейшем возможно проведение реконструктивных офтальмологических операций.
В период реабилитации назначают витаминные комплексы, рассасывающие средства, физиотерапию.
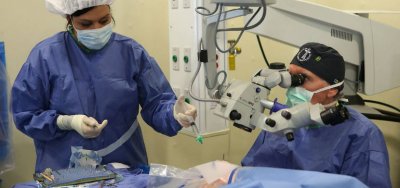
Отслойка сетчатки
Преимущественно лечение хирургическое, включает криопексию (заморозку) в местах повреждения, лазерную фотокоагуляцию, удаление стекловидного тела (витрэктомию), склерозирование и пневматическую ретинопексию в сочетании с криопексией, фотокоагуляцией или лазерным воздействием.
Дополнительно назначают препараты:
- Эмоксипин;
- Таурин;
- Тауфон;
- Офтальм-Катахром;
- Квинакс;
- Эмокси-Оптик;
- Папаверин;
- Витамины группы В;
- Ацетилсаллициловую кислоту;
- Пентоксифиллин и пр.
Диабетическая ретинопатия
Основа терапии – нормализация уровня глюкозы в крови и коррекция образа жизни.
Важно
При нормальном уровне глюкозы в крови прогрессирование диабетической ретинопатии значительно уменьшается.
Препараты при диабетической ретинопатии:
- ангиопротекторы;
- витамины;
- кортикостероиды;
- биологические пептиды.
Интравитреальные инъекции (Бевацизумаб, Ранибизумаб) уменьшают диабетический макулярный отек и неоваскуляризацию диска или сетчатки.
Кортикостероиды при диабетической ретинопатии замедляют процессы, связанные с воспалением:
- отек;
- отложение фибрина;
- осаждение коллагена;
- расширение капилляров;
- миграцию лейкоцитов и фибробластов.
Представитель – Триамцинолон (синтетический глюкокортикостероид). В сочетании с лазеротерапией эффект от лечения выше.
Оперативные вмешательства:
- Фотокагуляция;
- Витрэктомия;
- Криотерапия.
Правильное питание и физическая нагрузка помогают в поддержании оптимального веса, что дополнительно позволяет контролировать сахарный диабет и его осложнения.
Возрастная макулодистрофия
На начальной стадии специфической терапии не требуется, но важно устранить/минимизировать факторы риска, способствующие прогрессированию патологии.
Консервативное лечение:
-
 витаминно-минеральные комплексы;
витаминно-минеральные комплексы; - антиоксиданты;
- дезагреганты;
- пептидные биорегуляторы;
- кортикостероиды;
- сосудорасширяющие средства;
- препараты, способствующие улучшению микроциркуляции;
- полиненасыщенные жирные кислоты.
Некоторые специалисты считают обоснованным применение физиотерапии: УЗ, фоно- и электрофорез, гипербарическая оксигенация.
Медикаментозное лечение в качестве единственной меры при влажной форме ВМД неэффективно.
Вместе с медикаментозной терапией выполняют лазерную коагуляцию сетчатки, что является стандартом при лечении возрастной макулодистрофии.
Обратите внимание
Научно доказано: введение ингибиторов неоангиогенеза интравитреально (Луцентис и Авастин) помогает стабилизировать состояние, но длительное их использование приводит к атрофии хориоретинального слоя.
Гипертензивная ретинопатия
Устранение основного провоцирующего фактора – повышенного артериального давления.
Коррекция поведения: правильное питание, физическая активность, прием гипотензивных препаратов.
Лекарства:
- сосудорасширяющие средства;
- антикоагулянты;
- ангиопротекторы;
- ингибиторы неоангиогенеза;
- противосклеротические препараты;
- поливитамины и пр.
В продвинутой стадии, когда гипоксия нарушает зрение, выполняют лазерную коагуляцию.
Воспалительные заболевания
В зависимости от провоцирующего агента (вирус, бактерия, грибы) выбирают соответствующие препараты: противовирусные, антибиотики с широким спектром действия или антимикотики. Препараты могут использоваться как в качестве местной, так и системной терапии.
Дополнительно назначают поливитамины, иммуномодуляторы и пр.
Мишина Виктория, врач, медицинский обозреватель
12,255 просмотров всего, 2 просмотров сегодня
Загрузка…
Источник

Черные точки в глазах – это распространенное явление, с которым хотя бы раз сталкивалась большая часть населения планеты.
Они могут иметь различное происхождение и вызываются как совсем незначительными нарушениями, так и серьезными патологиями глаза.
Иногда они совсем неназойливы и быстро исчезают, но бывают случаи, когда они заполоняют значительную часть поля зрения и мешают нормальному рассмотрению окружающих предметов.
Что это такое?
Между хрусталиком и сетчаткой находится стекловидное тело глаза. Это та среда, которая составляет большую часть от объема органа зрения, она заполнена жидкостью.
Когда глаза испытывают негативные воздействия и происходит отмирание их клеток, то они скапливаются именно в стекловидном теле.
Когда таких клеток становится много, то их образования становятся достаточно крупными, чтобы отбрасывать тень на сетчатку. Эту тень мы и видим как точки черного цвета, перемещающиеся вместе со взглядом.
Особенно часто такие мушки появляются при взгляде на яркие источники света, так как они сильнее засвечивают клеточные образования.
Стекловидное тело может претерпевать и внутреннюю деградацию. В этом случае его ткани будут разрушаться с образованием непроницаемых для света лоскутков.
Причины

Такие процессы могут провоцироваться как незначительными нарушениями работы организма, так и серьезными патологиями. Среди многообразия причин можно выделить следующие:
- Механические повреждения глаза. Травмы и ожоги способствуют отмиранию клеток.
- Диабетическая ретинопатия, при которой происходит отслоение сетчатки от стекловидного тела.
- Наличие в глазу инородных тел и грязи.
- Возраст после 55 лет. Деградация глазных тканей к такому возрасту неизбежно. Появление мушек, как правило, сопровождается с общей деградацией зрения.
- Авитаминоз. Недостаточность питания тканей глаза может приводить к отмиранию части из них.
- Переутомление и перенапряжение, в особенности слишком долгая работа за компьютером.
- Проблемы с кровообращением, вызываемые нарушением работы сосудов шеи и головы, а также потреблением алкоголя и курением. Лопнувшие сосуды выбрасывают сгустки крови, которые могут скапливаться в стекловидном теле и затемнять его.
- Поражение глазной ткани патогенными вирусами, бактериями и грибками.
- Деструкция стекловидного тела может быть и отдельной, самостоятельной болезнью, возникающей вследствие генетической предрасположенности.
Симптоматика
Черные образования в глазах могут иметь разные проявления. Они могут быть нитчатыми и зернистыми. В первом случае, в поле зрения появляются черные линии, которые сплетаются в целые сети.
Во втором случае, формы черных образований ограничиваются точками. Они отличаются тем, что точки возникают, как правило, из-за попадания в глаза инородных тел, в то время как паутинка и сетка свойственны внутренней деградации стекловидного тела.
Одной из главных особенностей черных точек в глазах является то, что если повернуть голову быстро, то точки будут следовать за взглядом с задержкой. Это связано с большей инерционностью жидкой среды стекловидного тела.
При серьезных патологиях точки могут сопровождаться вспышками в глазах и прочими нарушениями визуального восприятия. Пожилые люди часто сталкиваются с тем, что мушек становится так много, что это мешает видеть очертания предметов.

Лечение и профилактика
Есть две хирургические методики, направленные на устранение дефектов стекловидного тела. Первая называется витрэктомия. Это очень сложная операция, суть которой заключается в полном или частичном замещении стекловидного тела на аналогичное по своему составу вещество.
Схематично она выглядит следующим образом:

Применяется только в тех случаях, когда точки в глазах серьезно уменьшают способность видеть.
Вторая методика менее радикальна, она именуется витреозилисом. Это процедура лазерного дробления лоскутков и прочих крупных образований в стекловидном теле.

Энергия лазера размельчает их до состояния множества элементов, слишком маленьких для отбрасывания тени на сетчатку, как следствие черные точки перед глазами исчезают.
Операция довольно дорогостоящая, а также не всегда эффективна в борьбе с небольшими образованиями.
В большинстве случаев, когда точек немного, и появляются они нечасто, достаточно стандартной местной терапии с использованием таких капель как Эмоксипин, Тауфон, Вобэнзим.
Не лишней будет и борьба с системными причинами возникновения точек в глазах: нормализация кровообращения, восстановление здоровья сосудов (особенно находящихся в шейной части), потребление витаминов и минералов в достаточном количестве. При таком лечении точки пройдут быстро, в течение месяца.
Возможно применение народных средств, нацеленных на устранение той или иной патологии, вызывающей мушки перед глазами. Но установить их причину в этом случае следует однозначно.
Обязателен визит к врачу в том случае, если точки возникли после головной травмы, повреждения глаз или их ожога, после сопутствующих болевых ощущениях, при ухудшении зрения. В этих случаях черные точки с большей вероятностью являются симптомами более серьезных патологий.
Во избежание развития деструкции стекловидного тела не допускайте попадания в глаз инородных тел, а если оно произошло, то не втирайте его в роговицу, а промойте глаз водой.
Укрепляйте иммунитет, чтобы избежать заражения глаза грибком или бактериями. Не потребляйте алкоголь, не курите. Старайтесь давать организму хотя бы минимальную физическую нагрузку. Не перенапрягайте глаза, соблюдайте предписанный врачом режим ношения очков при дальнозоркости или близорукости.
Для укрепления здоровья глаз нужны витамины. Вот некоторые из самых популярных:
Итоги

Обнаружение одной или нескольких черных точек перед глазами не всегда является основанием для паники, так как может быть симптомом простого переутомление глаз или попадания туда небольшого инородного тела.
Но большое число черных точек, которые не исчезают долгое время, говорит о более серьезных патологиях в стекловидном теле, например, об отмирании его тканей или отслоении его от сетчатки.
В таком случае необходимо хирургическое вмешательство, заключающееся в лазерном дроблении отмерших тканей или даже полной замене стекловидного тела.
Чтобы не доводить глаза до такого состояния, нужно избегать их переутомления, механических повреждений и потреблять оптимальное количество витаминов.
Полезное видео
Это видео может вам пригодиться:

Детский офтальмолог
Доктор Татьяна посвятила себя лечению патологий глаз у детей. Она занимается терапией абсолютно различных болезней и травм – близорукость, астигматизм, конъюнктивит. Работает в области офтальмологии с 2001 года.Другие авторы
Комментарии для сайта Cackle
Источник


