Чем лечить кератит и язву роговицы
Кератит – серьезное заболевание глаз, которое характеризуется мощным воспалительным процессом. Существует несколько его разновидностей – каждая имеет свои особенности.
При кератите происходит воспаление роговицы, из-за чего у человека возникает светобоязнь, активно идут слезы, пациент мучается от зуда и болезненности.
Наибольшую опасность имеет травматический и инфекционный кератит, так как эти заболевания требуют специфического лечения. Если своевременно не приступить к полноценной терапии, существует высокая вероятность развития осложнений.

Разновидности и симптомы
Кератит – группа заболеваний, которая требует комплексного полноценного лечения. Если вы будете игнорировать неприятные ощущения, то существует риск развития серьезных осложнений – вплоть до слепоты.
Очень важно своевременно обратиться к квалифицированному специалисту, который проведет расширенное диагностическое обследование.
Из полученных данных вам смогут назначить полноценное лечение, благодаря которому риск возникновения осложнений будет минимальным.
Поверхностный кератит
Поверхностный кератит – воспалительное заболевание глаза, которое обладает наибольшей распространенностью. Суть его проста: небольшой участок роговицы покрывается многочисленными вкраплениями. Учитывайте, что это неспецифическая патология.
Спровоцировать ее возникновение могут следующие факторы:
- Химический ожог;
- Вирусный конъюнктивит;
- Синдром сухого глаза;
- Блефарит;
- Воздействие ультрафиолета;
- Неправильное ношение контактных линз;
- Прием некоторых лекарственных средств;
- Воздействие токсических компонентов;
- Паралич лицевого нерва.

Распознать симптомы кератита поверхностной формы достаточно просто. Чаще всего пациенты жалуются на повышенную чувствительность к свету, ощущение постороннего предмета в глазу, выделение большого количество слезы.
Также может происходить снижение остроты зрения. Диагностировать поверхностную форму кератита можно по исследованию роговицы щелевой лампой. Также применяется офтальмоскопия – исследование глаза при помощи красящего пигмента.
Обычно такое состояние отступает спустя 3-4 недели. Лечение заключается в отказе от ношения контактных линз, использовании антибактериальных мазей для повязок. Также могут потребоваться и другие лекарственные средства.
Учитывайте, что поверхностный кератит крайне склонен к рецидивам, которые чаще всего распространяются на края глаза.
Аллергический кератит
Аллергический кератит – заболевание глаза, при котором воспалительный процесс возникает на фоне мощной аллергической реакции. Распознать его удается по роговичному синдрому: у пациента развивается светобоязнь, блефароспазм, слезотечение.
Кроме того, в этой оболочке могут появиться инфильтраты. Диагностика аллергического кератита в первую очередь заключается в визуальном осмотре поверхности глаза.
После этого специалисту нужно определить остроту зрения пациента, провести биомикроскопию и анальгезиметрию. В некоторых случаях необходима процедура, во время которой производится окрашивание роговицы.
Лечение аллергического кератита заключается в приеме кортикостероидов и антигистаминных средств. Очень важно придерживаться схемы, которую разработал вам ваш лечащий врач. Учитывайте, что подобная лекарственная терапия нередко вызывает побочные эффекты.
Регулярно посещайте специалиста, дабы не допустить развития каких-либо осложнений. Из-за аллергического кератита происходит сужение глазной щели, что доставляет пациенту огромный дискомфорт. Кроме того, в течение длительного срока у пациента может быть ощущение постороннего предмета в глазу.
Длительное время его мучает отечность и воспаленность.

Туберкулезный кератит
Туберкулезный кератит – редкая форма заболевания, при котором роговица глаза поражается из-за активности палочки Коха.
Именно этот микроорганизм и способствует развитию этого опасного заболевания. Для его проникновения в организм достаточно непродолжительного контакта с носителем туберкулеза.
Учитывайте, что данная форма кератита требует особого лечения – в противном случае существует высокая вероятность развития осложнений.
На данный момент выделяют 4 стадии туберкулезного кератита:
- Глубокий диффузный – поражается средний и глубокий роговичный слой. Во время осмотра врач может диагностировать отдельные инфильтраты. Если же поражается глубинный слой роговицы, то существует высокая вероятность образования новых кровеносных сосудов. Чаще всего патология распространяется только на один глаз.
- Ограниченный – в глазу формируются отдельные инфильтраты, они могут быть единичными. При этом может формироваться васкуляризация или же помутнение стромы.
- Туберкулезно-аллергический – наиболее распространенная форма кератита. Чаще всего она возникает следствие аллергии на этот микроорганизм. Распознать туберкулезно-аллергический кератит можно по воспалению роговицы, белому или розовому узелку.
- Гематогенный – форма туберкулеза, при которой формируется одностороннее поражение. Воспаление незначительное, но при этом оно затрагивает глубинные слои стромы.
Распознать туберкулезную форму кератита достаточно тяжело. Для этого пациенту необходимо пройти комплексное диагностическое обследование.
Среди основных симптомов данного состояния можно выделить светобоязнь, ощущение песка в глазу, зуда и рези. Кроме того, роговица может темнеть, на ней нередко образуются пузырьки.

Травматический кератит
Травматический кератит – поражение роговицы глаза, которое развивается на фоне негативного воздействие на эту оболочку. В зависимости от того, что именно спровоцировало нарушение целостности этой оболочки, выделяют следующие разновидности травматического кератита:
- Механический – возникает из-за воздействия на глаз инородного тела;
- Контузионный – вследствие тупой травмы глаза;
- Лучевой – вследствие воздействия радиации;
- Термический – возникает из-за ожога;
- Химический – воздействие на глаз кислоты или щелочи;
- Мейбомиевый.
Диагностировать травматическую форму кератита можно по сильным болезненным ощущениям, чрезмерному оттоку слезной жидкости, блефароспазму. Чтобы осмотреть глаз, врачу приходится использовать специальные анестезирующие капли.
Чтобы определить глубину поражения, применяют различные красящие растворы. Для лечения травматической формы кератита применяют антибактериальные препараты широкого спектра действия. Чтобы не допустить образования передних спаек, назначают мидриатики.

Инфекционный кератит
Инфекционный кератит – наиболее распространенная форма поражения роговицы глаза. Она возникает вследствие воспалительного процесса, запущенного деятельность патогенными микроорганизмами.
На данный момент выделяют бактериальные, вирусные и грибковые формы этого недуга. Учитывайте, что лечением патологии занимается исключительно квалифицированный лечащий врач, который проведет расширенную диагностику.
Чаще всего распознать инфекционный кератит удается по следующим признакам:
- Покраснение глаза;
- Появление выделений;
- Чрезмерная чувствительность к свету;
- Раздражительность и болезненность в глазу;
- Снижение остроты зрения;
- Ощущение постороннего предмета в глазу.
Под воздействием микробной микрофлоры развивается дегенеративный процесс. В будущем существует высокая вероятность поражения различными кокками и синегнойной палочкой.

Спровоцировать возникновение бактериального кератита способен иммунодефицит, сахарный диабет, хронические инфекции, прием некоторых лекарственных препаратов, неправильное пользование контактными линзами.
Распознать бактериальный кератит можно по резкой боли, слезотечению, повышенной чувствительностью к свету.
Вирусная форма кератита возникает вследствие проникновения вируса на поверхность глазной оболочки. Распознать ее можно по отечности и покраснению тканей. Кроме того, на поверхности роговицы формируются множественные пузырьки.
Спровоцировать подобные симптомы способен вирус герпеса. По мере развития роговица становится мутной, радужка глаза темнеет. Также спровоцировать недомогание способен аденовирусный кератит.
Грибковая форма кератита возникает следствие активности дрожжей и мицелиальных грибов. Чаще всего спровоцировать заражение способны различные травмы. Именно по этой причине такая патология в основном диагностируется у сельских жителей. Занести инфекцию в глаз способен удар веткой.
Патогенные микроорганизмы стремительно распространяются по поверхности роговицы, после чего вызывают крайне неприятные ощущения у человека.

Лечение кератита
Лечение кератита глаза полностью зависит от формы этого недуга. В первую очередь пациенту необходимо пройти комплексное обследование, которое позволяет определить особенности развития заболевания.
Если же у вас имеется инфекционное заражение, проводится терапия антибиотиками, противовирусными лекарствами и антимикотиками. Для этого используют различные глазные капли и специальные мази.
Кроме того, на время лечения следует полностью отказаться от ношения контактных линз, чтобы не усугублять негативное воздействие на роговицу.
Если же кератит вызван повреждением роговицы, то в первую очередь следует удалить инородное тело. После этого пациенту назначают увлажняющие капли, которые способствуют быстрому заживлению. Кроме того, они выполняют защитную функцию – создают специальную пленку.
Благодаря стероидным каплям удается остановить воспалительный процесс, благодаря чему вероятность рубцевания гораздо ниже.

Учитывайте, что заниматься назначением лекарственных препаратов должен исключительно квалифицированный лечащий врач.
Если кератит вызван воздействием ультрафиолетом на глаза, то врачи обычно назначают нестероидными противовоспалительные средства. С их помощью удается быстро снизить болезненные ощущения, а также не допустить развития воспаления.
Если же кератит вызван недостатком полезных компонентов в организме, назначают витаминные комплексы. В случае длительного отсутствия результата от медикаментозной терапии, необходимы хирургические вмешательства.
В большинстве случаев нескольких недель терапии достаточно, чтобы пойти на поправку.

Последствия кератита
Кератит – серьезное заболевание, которое поражает глаза. Если у вас возникли какие-либо первые признаки этого заболевания, следует как можно скорее обратиться к лечащему врачу. Если длительное время игнорировать данное заболевание, существует высокая вероятность развития осложнений.
Если вы не сможете своевременно начать терапию медикаментозными лекарствами, потребуется проведение хирургического вмешательства. Доказано, что в 8% из-за кератита происходит полная гибель глаза, а в 17% – специалист удаляет роговицу вследствие осложнений.
Если у вас возникло помутнение роговицы или лейкома, то производится процедура пересадки роговицы.
Кроме того, нередко после кератита возникает киста конъюнктивы глаза. Если такое произошло, часть роговицы удаляется хирургическим путем.
Кисты на глазу возникает вследствие закупорки отдельных желез. Распознать подобное состояние удается по появлению множественных пузырьков.
Образовавшиеся на глазах пузырьки препятствуют нормальному морганию. Из-за этого поверхность глазного яблока раздражается, требуется незамедлительное хирургическое вмешательство. В таком случае врач отправит пациента на терапию лазером или высокочастотным током.
Процедура безболезненная, требует проведения местной анестезии. При грамотном подходе удается максимально сократить длительность нетрудоспособности, а также минимизировать риск развития осложнений. Старайтесь регулярно обращаться к врачу, чтобы своевременно диагностировать отклонения.
Источник
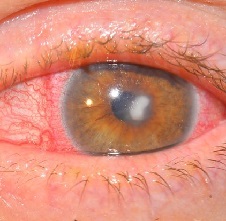 Кератит – это распространенное заболевание глаз, для которого характерно поражение роговицы.
Кератит – это распространенное заболевание глаз, для которого характерно поражение роговицы.
В толще роговой оболочки при этом формируется воспалительный инфильтрат. Больной жалуется на сильные боли, слезотечение, чувство инородного тела и туман перед глазами. При отсутствии адекватного лечения на месте инфильтрата образуется бельмо, из-за чего у человека снижается острота зрения.
Опасность кератита заключается в том, что длительное протекание болезни может ухудшить зрение пациента и привести к помутнению роговицы глаза. Согласно статистике, доля кератита среди всех глазных воспалительных патологий составляет 5-6%.
Что это такое?
Кератит – воспалительное заболевание роговицы глаза, характеризующееся ее изъязвлением и помутнением.
Основные симптомы кератита – боль в глазах, их покраснение, слезотечение, светобоязнь, снижение остроты зрения. В конечном результате, развитие кератита может привести к появлению бельма и потере зрительной функции. Основные причины кератита – травмирование передней части глазного яблока (химическое, механическое или термическое), инфицирование глаза, наличие различных глазных патологий (нарушения обменных процессов, иннервации и др.).
Довольно частыми заболеваниями, которые сопровождают кератит являются – конъюнктивит (воспаление слизистой оболочки глаза), ирит (воспаление радужной оболочки), циклит (воспаление цилиарного тела) и склерит (воспаление склеры).
Классификация
По глубине охвата воспалительными явлениями кератиты бывают:
- поверхностные (до 1/3 толщи роговицы);
- глубокие (воспаляется вся строма).
По месту расположения инфильтрированной ткани кератит может быть:
- центральным (патологическая область находится в зоне зрачка);
- парацентральным (воспаление локализуется в районе пояса радужки);
- периферическим (инфильтрат присутствует в области лимба).
Чем ближе к центру роговицы формируется инфильтрат, тем более снижаются функциональные свойства глаза.
По причине возникновения кератиты классифицируют на:
- эндогенные (вызванные специфической бактериальной флорой, аллергиями, аутоиммунными процессами, авитаминозами). В эту же группу относят и кератиты с невыясненной этиологией (розацеа-кератит, нитчатый кератит).
- экзогенные (травматические, вирусные, микотические кератиты, патологии, появившиеся в результате размножения неспецифических микробов, на фоне конъюнктивитов, мейбомитов).
Причины возникновения
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией — бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом полиартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы — прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Симптомы кератита
Независимости от формы или причины развития, кератит (см. фото) имеет стандартные симптомы, которые проявляются у всех пациентов. К ним относятся:
- повышение чувствительности роговой оболочки глаза (именно тех участков, которые не были повреждены);
- язвенные образования на роговице;
- снижение остроты зрения или другие проблемы с глазами;
- из конъюнктивального мешка начинает выделяться гной или слизь;
- покраснение оболочки глаза (гиперемия);
- помутнение роговицы (может быть поверхностным или грубым);
- развитие роговичного синдрома, который сопровождается болевыми ощущениями в пораженном глазу, спазматическими сжатиями век, а также
- повышенным слезотечением.
Существует несколько видов кератита глаза, которые отличаются друг от друга по причинам возникновения и характерным признакам. Виды кератита:
- поверхностный;
- грибковый;
- вирусный герпетический;
- бактериальный;
- вирусный (общий).
Все эти виды патологии могут носить глубокий или поверхностный характер. Теперь рассмотрим каждый из них отдельно.
| Поверхностный | В основном развивается на фоне воспаления слизистой оболочки глаз или век пациента и выступает в качестве осложнения данных заболеваний. В редких случаях поверхностный кератит возникает при развитии мейбомита – это острое офтальмологическое заболевание, сопровождающееся воспалением мейбомиевых желез, которые находятся в толще века. Обычно эта форма достаточно сложно поддается терапии. |
| Вирусный | Данный вид кератита в народе еще называется древовидным. Главной причиной его развития является вирус герпеса, которым заражены все люди на планете, но лишь после активации вируса у больного проявляются симптомы. Патология поражает большинство слоев роговицы больного, что требует длительного и сложного лечения. Согласно статистическим данным, среди всех поражений глаз герпетического характера герпетический кератит диагностируется почти у 80% пациентов. Как правило, недуг поражает органы зрения людей возрастом от 5 лет. |
| Бактериальный | На развитие бактериальной формы кератита влияют болезнетворные микроорганизмы, в частности, бактерии бледной спирохеты, синегнойной палочки и стафилококка золотистого. Но кроме бактерий, привести к возникновению патологии может банальное несоблюдение правил личной гигиены. В первую очередь, это касается людей, которые носят контактные линзы. |
| Грибковый | Чаще всего данная форма кератита возникает в результате длительного приема сильнодействующих медицинских препаратов, которые относятся к группе пенициллиновых. О развитии патологии может свидетельствовать покраснение оболочки глаза пациента, появление резкой боли и т. д. Игнорирование этих признаков может привести к снижению остроты зрения или появлению бельма на глазу. |
| Общий | Еще один вид воспаления роговой оболочки глаза, известный как вирусный кератит. Существует много различных факторов, способствующих его развитию. К наиболее распространенным относятся снижение иммунной системы пациента и заражение аденовирусами, что чаще всего происходит при заболевании ОРВ, корью или ветрянкой. |
Кератит – это серьезное заболевание, игнорировать или запускать которое ни в коем случае нельзя, так как это может привести к серьезным осложнениям. Если вы заметили у себя или у своих близких появление перечисленных выше симптомов, тогда нужно сразу же обратиться за помощью к врачу. Только квалифицированный офтальмолог, проведя диагностическое обследование, сможет поставить точный диагноз и назначить соответствующее лечение.
Кератит у детей
Причиной, провоцирующими кератит у детей, является проникающая в роговицу инфекция. При этом она может попадать туда несколькими путями – отсюда и классификация заболевания. Кроме того, провоцировать появление данной болезни, и особенно кератита у детей, могут аденовирусы, а также такие инфекционные болезни как: ветрянка или корь.
Иногда родители тревожатся, заразен или нет кератит, так как в семье могут быть ещё дети, и нужно ли изолировать их от больного малыша. Да, он передаётся контактно. Многие симптомы кератита схожи с проявлениями аллергического конъюнктивита. Даже врачам требуется многоступенчатая и тщательная диагностика, чтобы развести эти два заболевания.
Первыми признаками заболевания будут:
- болевые ощущения в глазах;боязнь света;
- обильное слёзотечение;
- ухудшение зрения;
- непроизвольное сокращение круговой мышцы глаза, которое приводит к патологическому смыканию век;
- зуд и жжение в глазу.
Лечение ребенка больным кератитом начинается с промывания слезных путей, взятия мазка с целью определения возбудителя болезни и чувствительности его к антибиотикам. Проводят местную и общую терапию. Местная терапия базируется на таких методах как инсталляции и субконъюнктивальные инъекции. Общая терапия заключается во внутривенном, пероральном и внутримышечном введении лекарственных средств.
Фото

Диагностика
В диагностике кератита важное значение имеет его связь с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, воспалением других структур глаза, микротравмами глаза и т. д. При наружном осмотре глаза офтальмолог ориентируется на выраженность роговичного синдрома и местные изменения.
Ведущим методом объективной диагностики кератита служит биомикроскопия глаза, в ходе которой оценивается характер и размеры поражения роговицы. Толщину роговицы измеряют с помощью ультразвуковой или оптической пахиметрии. С целью оценки глубины поражения роговицы при кератите проводится эндотелиальная и конфокальная микроскопия роговицы. Изучение кривизны роговичной поверхности осуществляется путем проведения компьютерной кератометрии; исследование рефракции – с помощью кератотопографии. Для определения корнеального рефлекса прибегают к проведению теста на чувствительность роговицы или эстезиометрии.
С целью выявления эрозий и язв роговицы показано выполнение флюоресцеиновой инстилляционной пробы. При нанесении на роговицу 1% раствора флюоресцеина натрия, эрозированная поверхность окрашивается в зеленоватый цвет.
Важную роль для определения лечебной тактики при кератите играет бактериологический посев материала с дна и краев язвы; цитологическое исследование соскоба эпителия конъюнктивы и роговицы; ПЦР, ПИФ, ИФА-диагностика. При необходимости проводятся аллергологические, туберкулиновые пробы и т. д.
Как лечить кератит?
Различают несколько основных видов кератита:
- Вирусный. В большинстве случаев вызывается попаданием в глаз вируса герпеса. Характеризуется появлением всех типичных симптомах в выраженной форме.
- Бактериальный. Этот вид не так заметен на первых стадиях развития, но встречается чаще, особенно среди тех, кто использует контактные линзы (вследствие несоблюдения мер профилактики и гигиены).
- Грибковый. Одна из самых опасных форм, при которой наблюдается перфорация и изъязвление роговой оболочки.
- Амебный. Вызывается простейшим организмом Acanthamoeba и требует немедленного лечения, так как в запущенной форме может привести к потере зрения. Характеризуется большим количеством инфильтрата.
- Также большое количество инфильтрата наблюдается при гнойном кератите. Лечение такого вида заболевания – длительное и тяжелое, все симптомы заболевания проявляются наиболее ярко.
Иногда воспаление роговицы глаза происходит по причине воздействия солнечных лучей. Это фотокератит, при котором гнойные выделения могут присутствовать в небольших количествах.
Медикаментозное лечение
Для достижения скорейшего выздоровления применяют местную и системную терапию.
Системная терапия обязательно подразумевает:
- прием препаратов, призванных уничтожить возбудителей болезни. При гнойном воспалении назначают антибиотики (Ципрофлоксацин, Цефтриаксон, Моксифлоксацин). При вирусной природе кератита — Ацикловир. Грибковый кератит лечат Вориконазолом, Флуконазолом, Итраконазолом;
- пероприятия по дезинтоксикации (капельницы с физраствором или Реосорбилактом, обильное питье);
- назначение антигистаминных препаратов для уменьшения отечности (Зиртек, Зодак, Дезлоратадин).
Дополнительно больному назначают прием экстракта алоэ для улучшения трофики пораженных тканей и поливитаминные комплексы.
Кератиты любой природы требуют местного лечения. С этой целью применяют:
- глазные капли, содержащие антибиотики (Тобрекс, Флоксал);
- глазные капли с антисептиком (Офтамирин, Окомистин, Альбуцид), которые будут не только пагубно воздействовать на патогенные микроорганизмы, но и предупредят присоединение вторичной инфекции;
- капли Окоферон, если причиной болезни стал вирус;
- Зовиракс (мазь), если возбудителем кератита является вирус ветряной оспы или герпеса;
- капли с кортикоидами (Максидекс, Софрадекс, Тобрадекс), которые предупреждают поражение глубоких слоев роговицы;
- мази или гели, ускоряющие процессы регенерации (Лакропос, Корнерегель, Видисик).
Медикаментозное лечение кератита глаза, как правило, дополняют физиотерапией (фонофорез, электрофорез, магнитотерапия).
Паренхиматозный кератит требует специфического лечения. Первый этап — подготовка — прием йодистых препаратов, затем введение внутримышечно Биохинола. Второй этап — лечение пенициллином в течение 14 дней. Вместе с антибиотиком местно назначают мидриатики (Атропин, Ирифрин, Цикломед), желтую ртутную мазь, раствор дионина и кортикостероидные препараты.
Хирургическое лечение
В случае необходимости, врач может назначить хирургические методы лечения кератита (операцию), наиболее распространёнными из которых являются:
- Тарзорафия – частичное или полное ушивание краев век;
- Оптическая иридэктомия — иссечение участка радужной оболочки;
- Антиглаукоматозная операция – направлена на снижение внутриглазного давления и нормализацию зрительной функции;
- Кератопластика – замена поврежденного участка роговицы на трансплантат (пересадка роговицы).
Народные средства
Широко используются при лечении кератитов народные методы, которые в любом случае следует согласовать с врачом, чтобы избежать негативных последствий.
- Прополис. При вирусных кератитах, ранениях и ожогах, роговицу можно закапывать 1% водного экстракта прополиса, по 1 капле, 4-10 раз в сутки. В случае развития глаукомы и катаракты, курс продолжают до 6 недель, после делается перерыв и курс повторяют.
- Чистотел. Смешайте между собой сок травы чистотел с водным экстрактом прополиса, в пропорции 1:3. Закапывать средством глаза нужно на ночь по 2-3 капли, особенно при гнойных процессах и образовании бельма. В случае выраженного раздражения глаза и его пощипывания, к соку чистотела добавить немного больше водного экстракта прополиса.
- Лечение чесноком. Данное средство замечательно подходит для лечения герпетического кератита и герпеса на губах. Для приготовления средства необходимо выдавить над столовой ложкой через чеснодавку зубчик чеснока, после поместить кашицу с соком в небольшую емкость, например в пузырек из под жидкого лекарства. После залейте чесночную кашицу 1 ст. ложкой кипяченной охлажденной воды. После приложите палец к горлышку пузырька и тщательно взболтайте средство, и смоченным пальцем смажьте закрытое веко (снаружи). Подождите минуты 2, пока средство впитается в кожу века и повторите процедуру. Для профилактики повторного развития герпетического кератита, делайте смачивание чесночным средством глаза каждый день. Хранить средство можно до 10 дней в холодильнике, или же 2-4 дня при комнатной температуре.
- Облепиха. Для купирования симптоматики воспаления роговицы, с первого дня можно ежечасно закапывать глаз маслом облепихи, в последующие сутки закапывание нужно делать раз в 3-4 часа. Облепиховое масло также повышает остроту зрения.
- Алоэ. Срежьте пару крупных листков взрослого алоэ (растению должно быть не моложе 3х лет) и завернув в бумагу, положите их на 7 дней в холодильник, для настаивания. После отожмите из листков сок, процедите его, слейте в стеклянную тару, и растворите в нем 1 крупинку (размером с пшеничное зерно) мумиё. Полученную смесь нужно применять в виде глазных капель, закапывая ними оба глаза по 1 капле 1 раз в сутки. На второй месяц для закапывания можно применять чистый сок, без мумие.
Осложнения
После излечения кератита может остаться ряд осложнений:
- очаги помутнения, которые снижают остроту зрения (образуются рубцы, так называемое бельмо);
- развитие вторичной глаукомы;
- эндофтальмит (гнойные образования стекловидного тела);
- склерит;
- прободение роговицы;
- необратимое стойкое снижение зрения;
- атрофия зрительного нерва;
- септические осложнения.
Профилактика и прогноз
Прогноз при кератитах, в первую очередь зависит от локализации и глубины поражения роговицы. При своевременном лечении поверхностные инфильтраты полностью рассасываются либо остаются легкие помутнения, практически не оказывающие влияния на остроту зрения.
Глубокие кератиты, язвы, особенно если они локализуются в центральной и парацентарльной зоне роговицы, способны приводить к значительному снижению остроты зрения вследствие развития интенсивных помутнений и формирования грубых рубцов.
Профилактика кератитов заключается в предупреждении травм и микротравм глаза, что включает себя применение защитных очков, техники безопасности на производстве, строительстве.
Необходимо тщательное соблюдение правил ношения и ухода при использовании контактных линз; предупреждение попадания в глаз различных химических веществ, приводящих к развитию ожога роговицы и слизистой глаза; своевременное выявлении и лечении хронических блефаритов, конъюнктивитов; коррекция иммунодефицитных состояний. При начальных проявлениях заболевания своевременное обращение к специалисту является залогом успешного лечения и сохранения зрения.
Источник

