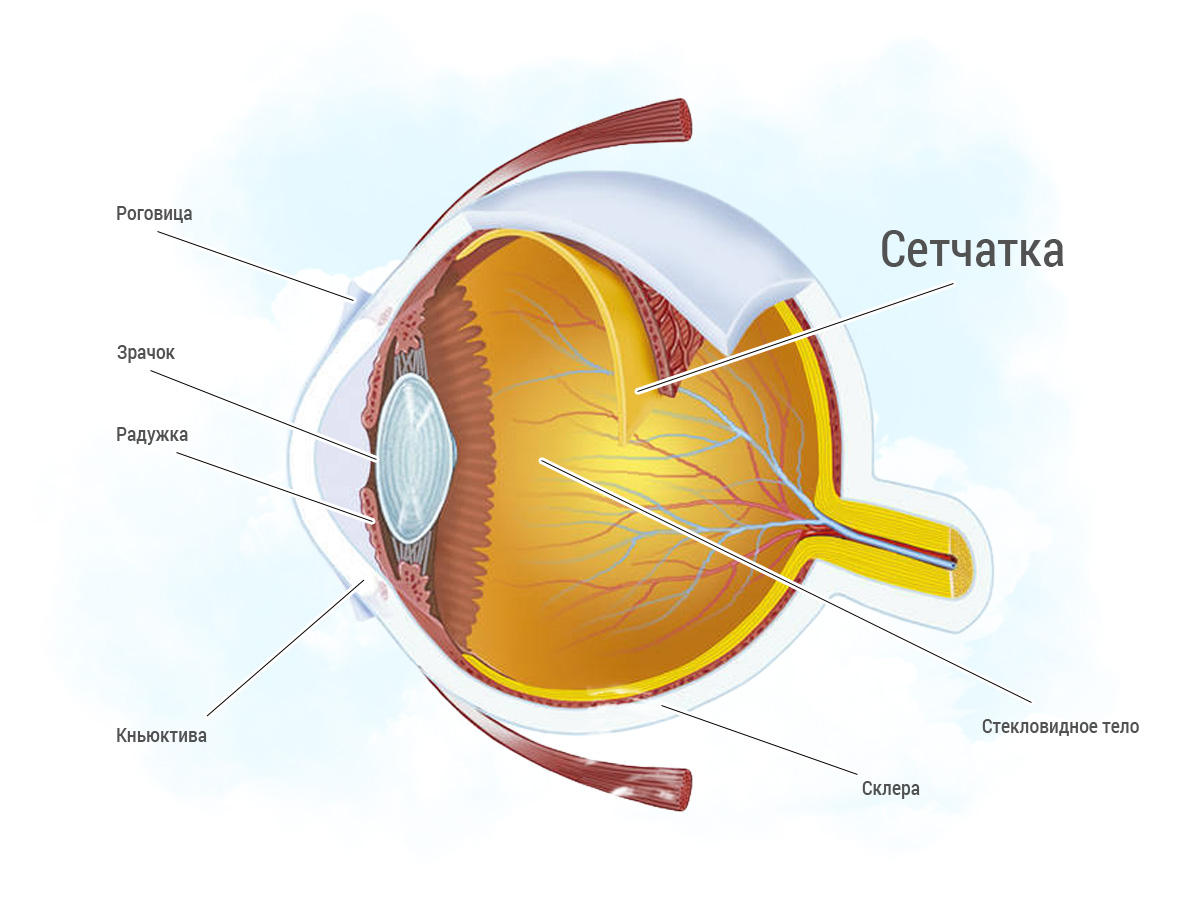
Центральная дистрофия сетчатки и инвалидность
Дистрофии сетчатки весьма различны по характеру морфологических изменений. Среди них в экспертной практике выделяют 2 группы: 1) хориоретинальные дистрофии, при которых первично поражаются сосуды хориокапиллярного слоя и периферические сосуды сетчатки; 2) тапеторетинальные дистрофии, характеризующиеся первичным поражением нейроэпителия сетчатки. К этой группе заболеваний относится пигментная дистрофия сетчатки.
Термин «абиодистрофия» при заболеваниях сетчатки подчеркивает их наследственную природу.
Дистрофии сетчатки (макулодистрофии) весьма часто приводят к глубокому нарушению зрения и инвалидности I и II групп. При экспертизе трудоспособности больных с дистрофическими изменениями сетчатой оболочки допускается большое число ошибок. Нередко хориоретинальные формы дистрофии трактуются как воспалительный процесс (туберкулез, токсоплазмоз и др.). В связи с этим возникает необходимость дифференциальной диагностики между хориоретинальными дистрофиями склеротического генеза, абиодистрофиями сетчатки и воспалительными заболеваниями. Кроме того, ошибки при экспертизе трудоспособности лиц с макулодистрофиями сетчатки бывают обусловлены несоответствием между выраженностью морфологических изменений и нарушением зрения при этих заболеваниях.
Для больных с хориоретинальными дистрофиями склеротического генеза характерно длительное сохранение высоких зрительных функций даже при выраженной картине заболевания.
Абиодистрофии сетчатки отличаются значительным нарушением зрительных функций, иногда при слабо выраженных или вовсе не выраженных изменениях в области желтых пятен (функциональные дистрофии).
Для центральных дистрофий сетчатки, развивающихся преимущественно в детском и юношеском возрасте, характерны двусторонность процесса и отчетливо выраженные изменения в области желтых пятен обоих глаз. Кроме снижения остроты зрения, у таких больных наблюдаются приобретенная патология цветового зрения, центральные, а чаще парацентральиые абсолютные или относительные скотомы, нарушение световой адаптации.
При исследовании белковых фракций крови выявляются изменения, соответствующие дистрофическому процессу (уменьшение содержания альбуминов, увеличение — глобулинов).
В развернутой стадии макулодистрофии появляется новая точка фиксации. Чаще она смещается кверху, кверху-кнутри или кверху- кнаружи, и при этом достигается более высокая острота зрения, чем при смещении точки фиксации книзу и кнаружи. В связи с изменением локализации точки фиксации в большинстве случаев обнаруживается не центральная, а парацентральная скотома. Расположение слепого пятна в подобных случаях зависит от локализации точки фиксации.
В комплекс исследований зрительных функций рекомендуется включать определение состояния фиксации на глазном дне. Смещение точки фиксации книзу или кнаружи всегда свидетельствует о значительном снижении остроты зрения вдаль, при этом она никогда не превышает 0,1.
При одинаковом состоянии зрения экспертное решение может быть различным в зависимости от социальных факторов.
В одних случаях больные, выполняющие работу, не предъявляющую высоких требований к состоянию центрального зрения (гардеробщик у шкафчиков, сторож в помещении и т. д.), даже при снижении зрения до 0,1 и наличии в поле зрения центральных абсолютных скотом размером 5 — 6°, могут быть признаны трудоспособными.
С другой стороны, больные, профессия которых предъявляет высокие требования к состоянию центрального зрения (педагоги, инженеры, конструкторы, счетные работники, чертежники, станочники, выполняющие точные работы и др.) — при снижении остроты зрения до 0,2, особенно вблизи, при наличии функциональной макулы, признаются ограниченно трудоспособными, так как значительное нарушение центрального зрения препятствует выполнению работ, связанных с напряжением зрения в течение всего рабочего дня.
Больным с макулодистрофиями сетчатки противопоказаны работы, связанные с тяжелым физическим напряжением из-за опасности отслойки сетчатки.
В подобных случаях они признаются ограниченно трудоспособными — им определяется
III группа инвалидности.
При невозможности рационального трудового устройства в обычных производственных условиях им определяется
II группа инвалидности.
При стойком снижении зрения до 0,03 больным устанавливается
I группа инвалидности. Обычно при таком снижении зрения у больных в поле зрения определяется центральная скотома до 15° в наименьшем диаметре измерения.
Пигментная дистрофия сетчатки является одной из форм тапеторетинальных дистрофий. Эта форма заболевания сетчатки, как и макулодистрофия, нередко приводит к глубокому нарушению зрения и тяжелой инвалидности. В одних случаях заболевание быстро приводит к слепоте, особенно в детском возрасте, в других — симптомы болезни обнаруживаются впервые у взрослых. Характерным признаком заболевания является появление кольцевой, иногда не замкнутой скотомы, которая, постепенно расширяясь, приводит к трубчатому полю зрения. По мере прогрессирования заболевания снижаются темновая адаптация и острота зрения. На глазном дне наблюдаются отложение глыбок пигмента в виде костных телец, восковидная атрофия дисков зрительных нервов, сужение сосудов сетчатки.
Атипичные формы характеризуются отсутствием пигмента в начальных стадиях заболевания или односторонним поражением сетчатки.
Следует выделять 3 формы пигментной дистрофии сетчатки: наследственную, врожденную и приобретенную.
К наследственной форме относятся поражения, наблюдающиеся у больных, родственники которых страдают пигментной дистрофией сетчатки.
Причиной врожденной и приобретенной формы пигментной дистрофии сетчатки могут быть инфекционные заболевания (сифилис, малярия, краснуха, корь, ветряная оспа, свинка, эпидемический энцефалит, полиомиелит, тиф, дифтерия, скарлатина), эндокринные заболевания, а также отравления и лучевое поражение.
Соответственно этиологии обе формы заболевания подразделяют на инфекционную, нейрогуморальную, токсическую и от повреждений.
Пигментная дистрофия сетчатки иногда сопутствует тяжелым поражениям центральной нервной системы (различным формам эпилепсии, рассеянному склерозу) или сочетается с шизофренией, олигофренией, сенсоневральной тугоухостью.
Клинический и трудовой прогноз определяется с учетом этиологии, патогенеза заболевания и сопутствующей патологии.
Прогрессирующее течение наблюдается при всех формах заболевания, однако приобретенная форма отличается более медленным развитием. При пигментной дистрофии сетчатки происходят характерные для каждой формы заболевания изменения содержания фракции белков, липо- и глюкопротеидов сыворотки крови.
Больные с начальной стадией заболевания, у которых наблюдаются кольцевые скотомы, легкая или средняя степень нарушения темповой адаптации, не могут выполнять работу, связанную с пребыванием в темноте или при сумеречном освещении, с вождением транспорта, у движущихся механизмов.
В любой стадии заболевания противопоказана работа, связанная с опасностью интоксикации, травматизма, а также на высоте.
В дальнейшем, по мере снижения остроты зрения, становится недоступен труд чертежника, швеи и т. п., требующий различения мелких деталей вблизи.
КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ ПАТОЛОГИИ ЗРЕНИЯ У ВЗРОСЛЫХ В 2020 ГОДУ
Инвалидность не устанавливается в случае, если у больного имеется:
1. Острота зрения (лучше видящим или единственного глаза в условиях максимальной переносимой коррекции) > 0,3.
2. Концентрическое сужение поля зрения, лучше видящего или единственного глаза от 60° до 40° (включительно) без абсолютных скотом в остаточных полях зрения.
3. Относительные парацентральные несливные скотомы.
Инвалидность 3-й группы устанавливается в случае, если у больного имеется:
1. Острота зрения (лучше видящим или единственного глаза в условиях максимальной переносимой коррекции) коррекцией) более 0,1 до 0,3 (включительно).
2. Концентрическое сужение поля зрения, лучше видящего или единственного глаза менее 40° до 20° (включительно).
3. Единичные, сливные абсолютные центральные скотомы до 5 градусов и сливные абсолютные парацентральные скотомы или кольцевидные скотомы при концентрическом сужении полей зрения лучше видящего или единственного глаза от 55 до 40 градусов (включительно).
Инвалидность 2-й группы устанавливается в случае, если у больного имеется:
1. Острота зрения (лучше видящим глазом видящим глазом с коррекцией) 0,1 — 0,05.
2. Концентрическое сужение поля зрения, лучше видящего или единственного глаза менее 20° до 10° (включительно).
3. Центральные абсолютные скотомы более 5 до 10 лучше видящего или единственного глаза.
Инвалидность 1-й группы устанавливается в случае, если у больного имеется:
1. Острота зрения (лучше видящим глазом с коррекцией) 0,04 — 0
Острота зрения (лучше видящего или единственного глаза с оптимальной коррекцией) 0 — 0,04.
2. Концентрическое сужение поля зрения, лучше видящего или единственного глаза менее 10°.
3. Центральные абсолютные скотомы более 10 лучше видящего или единственного глаза.
КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ ПАТОЛОГИИ ЗРЕНИЯ У ДЕТЕЙ В 2020 ГОДУ
Инвалидность не устанавливается в случае, если у ребенка имеется:
Для детей в возрасте 0 — 3 года: наличие предметного зрения.
Для детей в возрасте 4 — 17 лет: острота зрения лучше видящего (единственного) глаза с оптимальной коррекцией более 0,3.
Любая степень концентрического сужения полей зрения лучше видящего (единственного) глаза до 40° при отсутствии скотом.
Категория «ребенок-инвалид» устанавливается в случае, если у больного имеется:
1. Для детей в возрасте 0 — 3 года: отсутствие предметного зрения.
2. Для детей в возрасте 4 — 17 лет:
острота зрения лучше видящего (единственного) глаза с оптимальной коррекцией более 0,1 до 0,3 включительно.
Концентрическое сужение поля зрения лучше видящего (единственного) глаза от 39° до 20° включительно.
Центральные абсолютные скотомы лучше видящего (единственного) глаза, 5° и менее.
3. Для детей в возрасте 4 — 17 лет:
острота зрения лучше видящего (единственного) глаза с оптимальной коррекцией 0,1 — 0,05 включительно.
Концентрическое сужение полей зрения лучше видящего (единственного глаза) от 19° до 10° включительно.
Центральные абсолютные скотомы лучше видящего (единственного) глаза менее 10 градусов, но более 5°.
4. Для детей в возрасте 4 — 17 лет:
острота зрения лучше видящего (единственного) глаза с оптимальной коррекцией от 0,04 до 0 включительно.
Концентрическое сужение полей зрения лучше видящего (единственного) глаза от 9° до 0° включительно.
Центральные абсолютные скотомы лучше видящего (единственного) глаза 10° и более.
Получить официальное заключение о наличии (или отсутствии) оснований для установления инвалидности больной может только по результатам своего освидетельствования в бюро МСЭ соответствующего региона.
Порядок оформления документов для прохождения МСЭ (включая и алгоритм действий при отказе лечащих врачей направлять больного на МСЭ) достаточно подробно расписан в этом разделе форума:
Оформление инвалидности простым языком
Источник
Источник
 Инвалидность по зрению ухудшает качество жизни пожилого человека.
Инвалидность по зрению ухудшает качество жизни пожилого человека.
Он уже не может воспринимать окружающий мир. Ему становится сложнее обслуживать самого себя и делать даже самую простую работу.
Мучает какая-то проблема? Введите в форму «Симптом» или «Название болезни» нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции! Здесь можно записаться на прием к врачу.
Правила оформления и необходимые документы
 Как оформить инвалидность по зрению? Чтобы ее оформить, надо получить заключение врача-офтальмолога, который должен предоставить направление на медико-социальную экспертизу.
Как оформить инвалидность по зрению? Чтобы ее оформить, надо получить заключение врача-офтальмолога, который должен предоставить направление на медико-социальную экспертизу.
На такую экспертизу имеют право направлять:
- Пенсионный фонд Российской Федерации;
- Органы социальной защиты.
Сделать они могут, когда врач поставил неутешительный диагноз. Если все перечисленные организации отказываются направлять больного на экспертизу, то они обязаны выдать документ об отказе, с которым больной может самостоятельно обратиться в организацию, которая занимается экспертизой.
В этой организации уже после обращения решают, насколько просьба больного соотносится с действительной потребностью в инвалидности.
Медико-социальная экспертиза может быть проведена в тех учреждениях, которые специально для этого предполагаются:
- Федеральное бюро медико-социальной экспертизы (МСЭ);
- Созэти в каждом субъекте федерации главные бюро медико-социальной экспертизы;
- Территориальный орган, который является филиалом главного бюро. Бюро медико-социальной экспертизы.
Чтобы пройти экспертизу, больной должен обратиться по месту жительства в находящееся там бюро. Если нужны обследования специального характера, то заявитель может быть направлен в главное и федеральное бюро.
Специалисты исследуют:
- Самого больного;
- Условия проживания;
- Место работы;
- Психологический портрет.
Присваивать или нет инвалидность, решается на голосовании.
Какие льготы есть у инвалидов 1,2,3 группы:
- Льготы на основе компенсации обслуживания в санаториях;
- На покупку лекарств;
- На транспортные расходы;
- На оплату коммунальных услуг;
- На капитальный ремонт;
- На имущественный налог.
Инвалидам положена ежемесячная пенсия, бесплатное социальное обслуживание и возможность бесплатно получить образование. Некоторая категория инвалидов имеет право на получение субсидий на жилье.
Критерии инвалидности по нарушению зрения
 Инвалидность не имеет возрастных ограничений, но чаще ее получают с приходом старости.
Инвалидность не имеет возрастных ограничений, но чаще ее получают с приходом старости.
Зрительный анализатор помогает человеку получать восемьдесят процентов информации. Если зрение снижается, человек теряет способность себя обслуживать. Ему становится сложнее ориентироваться в пространстве и передвигаться в нем.
Есть критерии инвалидности по зрению:
- По травме глаза или болезни;
- По нарушениям и по тому насколько они выражены и какую стойкость имеют;
- Можно ли восстановить зрение;
- Насколько человек будет социально и физически ограничен.
Чтобы признать человека инвалидом собирается экспертиза, которая имеет государственную лицензию и руководствуется определенным Постановлением.
По критериям выделяют 3 степени потери зрения. По ним устанавливают группу инвалидности, анализируя и оценивая, насколько нарушена зрительная функция.
Ограничения жизнедеятельности
 Ограничения жизнедеятельности бывают 3 степеней:
Ограничения жизнедеятельности бывают 3 степеней:
- Под первую степень ограничений попадают люди, которые без посторонней помощи себя обслуживают и ведут обычную жизнь.
Но появились некоторые трудности, например — уходит больше времени или нет возможности, что-то сделать за один раз, приходится деятельность дробить. Либо требуются средства, которые выполняют вспомогательную роль.
- Вторая — это когда требуется помощь других лиц, или надо создавать особые условия для полноценной деятельности больного. Чаще нарушение здоровья является достаточно стойким.
- Ограничения по третьей степени представляют то состояние больного, когда его называют полностью недееспособным, и ему постоянно требуется помощь других людей.
Видео
Существующие группы инвалидности

- Первую группу можно получить, если ограничения жизнедеятельности относятся к третьей степени тяжести. То есть это полная потеря возможности видеть или, иначе, слепота или почти слепота обоих глаз.
- Вторая группа дается, если жизнедеятельность ограничена в связи со второй степенью тяжести. Больной плохо видит двумя или одним глазом, это ему мешает жить своей обычной жизнью, требуется помощь посторонних людей.
- Под третью группу попадают больные тяжестью ограничений жизнедеятельности первой степени. Это слабовидение средней выраженности, ограничения в работе, которые связаны со зрением, возможность корректировать зрение контактными линзами и очками.
Инвалидность по каждому заболеванию устанавливается индивидуально, здесь дается оценка:
- Возраста пациента;
- Диагноза;
- Степени тяжести заболевания;
- Профессии больного.
Часто группа и степень инвалидности меняются, потому что заболевания глаз часто прогрессируют. Регулярно требуются ее уточнения и подтверждения.
1-я группа:
- Острота зрительной функции не более 0,04;
- Поле зрения сужается до 10 градусов;
- КЧСМ, не более 20, ЭЧ не менее 300.
2-я группа:
- Острота — 0,05;
- Поле зрение 10-20 градусов;
- КЧСМ менее 20, ЭЧ не более 300.
3-я группа:
- Острота — 0,1-0,3;
- Поле зрения 20-40;
- КЧСМ не более 30, ЭЧ не более 120.

Какие заболевания приводят к потере зрения

- Склериты, блефариты, дакриоциститы, конъюнктивиты, приводят к потере временной нетрудоспособности.
После адекватного лечения трудоспособность восстанавливается.
Но бывают тяжелые случаи, когда лечение не приводит к положительному эффекту, а трудоспособность не восстанавливается, появляется нужда в получении инвалидности.
- Заболевания, которые связаны с роговой оболочкой, которые могут появиться как следствие: сифилиса, малярии, туберкулеза, травм, пневмококковых язв. Насколько больной трудоспособен выясняется по остроте зрения и в зависимости от вида его работы.
Чаще при средней степени снижения зрительной функции пациенту дают 3-ю группу, если снижение резкое и корректирование невозможно, тогда предоставляется 2-я группа.
- Катаракта. Если она прогрессирует и приводит к резкому снижению зрения, или является старческой прогрессирующей двусторонней катарактой, предполагается 2-я или 3-я группа.
- Осложненная близорукость, в прогрессирующем виде приводит к инвалидизации 2-ой и 3 группы.
- Астигматизм, дальнозоркость высокой степени. Стойкая трудоспособность наблюдается редко. Но при высокой степени дальнозоркости можно получить 3-ю группу.
- Глаукома. Заболевание приводит к полной потере зрения. При глаукоме трудоспособность определяют по тому, в какой стадии находится заболевание, как оно протекает, насколько компенсировано, и какой врачом поставлен прогноз.
По анализу этих параметров, заболевание может привести ко всем группам инвалидности.
- Пигментная дегенерация сетчатки тоже может привести ко всем группам.

Источник
Инвалидность при пигментной дистрофии сетчатки | |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
|