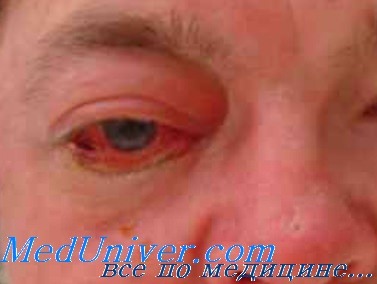
Целлюлит орбиты глаза лечение
Орбитальный целлюлит — воспаление тканей глаза позади орбитальной перегородки. Это чаще всего объясняется распространением острой инфекции в глазницу либо из соседних пазух, либо через кровь. Когда она влияет на заднюю часть глаза, он известен как ретро-орбитальный целлюлит.
Это не следует путать с периорбитальным целлюлитом, который относится к целлюлиту впереди перегородки.
Признаки и симптомы[править | править код]
Общие признаки и симптомы орбитального целлюлита включают в себя боль при движении глаз, внезапную потерю зрения, выпячивание зараженного глаза, и ограничение движение глаза . Наряду с этими симптомами, пациенты, как правило, наблюдают покраснение и отёк век, боль, выделения, невозможность открыть глаза, иногда лихорадка и вялость. Это, как правило, вызвано предшествующим синуситом. Другие причины включают заражение близлежащих структур, травмы и предыдущие операции.
Причины[править | править код]
Орбитальный целлюлит обычно происходит от бактериального заражения распространяемое через околоносовые пазухи. Другие пути возникновения орбитальнго целлюлита — инфекции в кровотоке или инфекции кожи века. Инфекции верхних дыхательных путей, синусит, травмы глаз, глазные или периокулярные инфекции и системные инфекции — все они увеличивают риск орбитального целлюлита.
Золотистый стафилококк , пневмококк и бета-гемолитический стрептококк — три бактерии, которые ответственны за орбитальный целлюлит.
- Золотистый стафилококк является грам-положительной бактерией, которая является наиболее частой причиной стафилококковых инфекций. Инфекция золотистого стафилококка может распространиться на орбиту из кожи. Эти организмы способны производить токсины, которые повышают их вирулентность, что приводит к воспалительной реакции, наблюдаемой при орбитальном целлюлите. Инфекции стафилококков определяются по классификации их кластеров по методу Грама. Золотистый стафилококк образует большие желтые колонии (которые отличается от других стафилококковых инфекций, таких как стафилококк эпидермальный которая образует белые колонии).
- Пневмококк , также грамположительная бактерия, ответственная за орбитальный целлюлит, благодаря своей способности заражать пазухи носа (синусит). Стрептококковые бактерии способны устанавливать свою собственную вирулентность и могут вторгнуться в окружающие ткани, вызывая воспалительную реакцию в виде орбитального целлюлита (по аналогии с золотистым стафилококком). Стрептококковые инфекции идентифицируются по культуре, их формированию пар или цепочек. Пневмококк производит зеленый (альфа) гемолиз или частично снижает количество красных кровяных телец с гемоглобином.
Лечение[править | править код]
Немедленное лечение всегда очень важно при орбитальном целлюлите. Лечение обычно включает в себя внутривенные (IV) антибиотики в больнице и частые наблюдения (каждые 4-6 часа). Наряду с этим выполняются некоторые лабораторные тесты; в том числе общий, дифференциальный и культурный анализы крови.
- Антибактериальная терапия — орбитальный целлюлит обычно вызывается стафилококком и стрептококком, в обоих случаях пенициллины и цефалоспорины — лучший выбор IV антибиотиков. Тем не менее, из-за увеличения влияния MRSA (метициллин-устойчивого золотистого стафилококка) для лечения орбитального целлюлита также может быть использованы ванкомицин , клиндамицин, или доксициклин . Если улучшение отмечается после 48 часов IV антибиотиков, медицинские профессионалы могут рассмотреть вопрос о переводе пациента на пероральный прием антибиотиков (которые должны использоваться в течение 2-3 недель).
- Хирургическое вмешательство . Абсцесс может угрожать зрению или неврологическому статусу пациента с орбитальным целлюлитом, поэтому иногда необходимо хирургическое вмешательство. Хирургия, как правило, требуется для дренажа пазух и если поднадкостничный абсцесс присутствует в средней орбите, дренаж может быть выполнена эндоскопически. После операции, пациенты должны регулярно проверяться у их хирурга и находятся под пристальным наблюдением.
Прогнозы[править | править код]
Хотя орбитальный целлюлит считается офтальмологической проблемой, но если пройдено медицинское лечение, то прогноз хороший.
Рейтинг смерть и слепоты без лечения[править | править код]
Бактериальные инфекции орбиты уже давно ассоциируется с риском катастрофическиих местных последствий и внутричерепного распространения.
Естественное течение заболевания, о чем свидетельствуют Gamble (1933), в эпоху до появления антибиотиков привело к смерти 17 % пациентов и к постоянной слепоте — 20 %.
Осложнения[править | править код]
Осложнения включают потерю слуха, заражение крови , менингит , Тромбоз кавернозного синуса и повреждение зрительного нерва (что может привести к слепоте).
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- Nageswaran, Savithri; Woods, Charles R.; Benjamin, Daniel K.; Givner, Laurence B.; Shetty, Avinash K. Orbital Cellulitis in Children (англ.) // Pediatric Infectious Disease Journal (англ.)русск.. — 2006. — 1 August (vol. 25, no. 8). — P. 695—699. — doi:10.1097/01.inf.0000227820.36036.f1. — PMID 16874168.
- Howe L., Jones N. Guidelines for the management of periorbital cellulitis/abscess (англ.) // Clinical Otolaryngology (англ.)русск. : journal. — 2004. — Vol. 29, no. 6. — P. 725—728. — doi:10.1111/j.1365-2273.2004.00889.x. — PMID 15533168.
- Garcia G.H., Harris G.J. Criteria for nonsurgical management of subperiosteal abscess of the orbit: analysis of outcomes (англ.) // Ophthalmology : journal. — 2000. — Vol. 107, no. 8. — doi:10.1016/S0161-6420(00)00242-6.
- Ferguson M.P., McNabb A.A. Current treatment and outcome in orbital cellulitis (англ.) // Australian and New Zealand Journal of Ophthalmology : journal. — 1999. — Vol. 27, no. 6. — P. 375—379. — doi:10.1046/j.1440-1606.1999.00242.x. — PMID 10641894.
- Noel L.P., Clarke W.N., MacDonald N. Clinical management of orbital cellulitis in children (англ.) // Canadian Journal of Ophthalmology : journal. — 1990. — Vol. 25, no. 1. — P. 11—16. — PMID 2328431.
- Shapiro E., Wald E., Brozanski B. Periorbital cellulitis and paranasal sinusitis: a reappraisal (итал.) // Pediatric Infectious Disease : diario. — 1982. — V. 1, n. 2. — doi:10.1097/00006454-198203000-00005.
Ссылки[править | править код]
- University of Toronto
- MedlinePlus.
- Merck Manual.
- Handbook of Ocular Disease Management.
- Orbital Cellulitis Photos and Medical Notes Case Study and discussion of misdiagnosis by four hospitals for the same patient.
- American Academy of Ophthamology
- Death Rates for Orbital Cellulitis (недоступная ссылка)
- Pub Med Health — Orbital Cellulitis
Воспалительные заболевания | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| |||||||||||
| |||||||||||
| |||||||||||
| |||||||||||
| |||||||||||
| |||||||||||
Источник
Орбитальный целлюлит: причины, диагностика, лечениеОрбитальный целлюлит — неотложное состояние, требующее своевременной диагностики и лечения. В тяжёлых случаях инфекция может молниеносно прогрессировать в течение нескольких часов и приводить к развитию смертельных осложнений. Эпидемиология и этиология: Анамнез. Прогрессирующий отёк тканей, окружающих глаз, в течение 1-3 дней. Заболеванию может предшествовать респираторная инфекция, синуситы. Внешний вид орбитального целлюлита. При орбитальном целлюлите наблюдают эритему, отёк, хемоз, экзофтальм, ограничение подвижности и болезненность при движениях глазного яблока. Симптомы прогрессируют в течение 24-48 ч. При развитии инфекции возможно снижение остроты зрения. Иногда возникает лихорадка; при исследовании крови обнаруживают лейкоцитоз. Важно отличать симптомы орбитального целлюлита от пресептального целлюлита, при котором наблюдают лишь отёк и покраснение век.
Визуализация. Для установления диагноза КТ не проводят, но её выполняют для определения источника инфекции (например, синусита, орбитального абсцесса) и исключения других патологических процессов (например, опухоли орбиты). При обнаружении инородных тел или абсцесса орбиты может потребоваться дополнительное хирургическое вмешательство. Особые случаи. Для предотвращения распространения инфекции, способного привести к тромбозу кавернозного синуса, необходимо своевременно назначить лечение. Дифференциальная диагностика орбитального целлюлита: Лабораторные исследования. При исследовании крови количество лейкоцитов может быть в пределах нормы. Информативность посева крови обсуждается. Лечение орбитального целлюлита. Немедленное внутривенное введение антибиотиков широкого спектра действия, проведение визуализирующих исследований орбиты и тщательный мониторинг состояния в течение первых 24-48 ч. Прогноз. Хороший, но иногда возможны осложнения (абсцесс, тромбоз кавернозного синуса). — Также рекомендуем «Абсцесс орбиты: причины, диагностика, лечение» Оглавление темы «Инфекционные болезни глаз»:
|
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Бактериальный орбитальный целлюлит — это угрожающее жизни инфекционное воспаление мягких тканей позади тарзоорбитальной фасции.
Встречается в любом возрасте, но чаще у детей. Наиболее часто возбудителями являются Strep. pneumoniae, Staph. aureus, Strep. pyogenes и Н. influenzae.
 [1], [2], [3], [4]
[1], [2], [3], [4]
Что вызывает орбитальный целлюлит?
- Синусит, чаще всего этмоидит, обычно поражает детей и лиц молодого возраста.
- Распространение пресептального целлюлита через тарзоорбитадьную фасцию.
- Распространение местной инфекции при дакриоцистите. инфекции средней части лица, зубов. В последнем случае орбитальному целлюлиту предшествует воспаление верхнечелюстной пазухи.
- Гематогенное распространение.
- Посттравматический развивается в течение 72 ч после повреждения тарзоорбитальной фасции. Клиническая картина может быть нетипичной при наличии царапины или гематомы.
- Постхирургический как осложнение операции на сетчатке, слезных органах или орбите.
Симптомы орбитального целлюлита
Орбитальный целлюлит проявляется ярко выраженной слабостью, подъемом температуры, болью и нарушением зрения.
- Одностороннее поражение, болезненность, локальное повышение температуры, покраснение периорбитальных тканей и отек века.
- Экзофтальм, который обычно скрыт отеком века, чаще со смещением кнаружи и вниз.
- Офтальмоплегия с болезненностью при попытке движения глазом.
- Нарушение функции зрительного нерва.
Осложнения орбитального целлюлита
- Со стороны органа зрения: экспозиционная кератопатия, повышение внутриглазного давления, окклюзия центральной артерии или вены сетчатки, эндофтальмит и оптическая нейропатия.
- Внутричерепные (менингит, абсцесс головного мозга и тромбоз кавернозного синуса) встречаются редко. Последнее — крайне опасное и должно быть заподозрено при двухсторонней симптоматике, быстро нарастающем экзофтальме и застойных явлениях в венах лица, конъюнктивы и сетчатки. Дополнительные признаки: быстрое нарастание клинических симптомов прострации, сильной головной боли, тошноты и рвоты.
- Поднадкостничный абсцесс чаще локализуется на внутренней стенке орбиты. Представляет серьезную проблему, т.к. может быстро прогрессировать и распространяться в полость черепа.
- Орбитальный абсцесс редко бывает связан с целлюлитом орбиты и развивается после травмы или операции.
Префасциальный целлюлит
Префасциальный целлюлит — инфекционное поражение мягких тканей кпереди от тарзоорбитальной фасции. По сути он не относится к орбитальным заболеваниям, но рассматривается здесь потому, что его необходимо дифференцировать с орбитальным целлюлитом — более редкой и потенциально более серьезной патологией. Иногда, быстро прогрессируя, переходит в целлюлит орбиты.
Причины
- травма кожи, например царапина или укус насекомого. Обычно возбудителями являются Staph. aureus или Strep. pyogenes;
- распространение местной инфекции (халазион или дакриоцистит);
- гематогенный перенос инфекции из отдаленного инфекционного очага, расположенного в верхнем дыхательном тракте или среднем ухе.
Симптомы: односторонность, болезненность, покраснение периорбитальных тканей и отек века.
В отличие от орбитального целлюлита экзофтальма нет. Острота зрения, зрачковые реакции и движения глаза не нарушаются.
Лечение: внутрь ко-амоксиклав 250 мг каждые 6 ч. В тяжелых случаях может потребоваться внутримышечное введение бензилпенициллина суммарно 2,4-4,8 мг за А инъекции и внутрь флюклоксации по 250-500 мг каждые 6 часов
 [5], [6], [7], [8], [9], [10], [11], [12]
[5], [6], [7], [8], [9], [10], [11], [12]
Лечение орбитального целлюлита
- Необходима госпитализация со срочным проведением офтальмологического и отоларингологического обследований. Интракраниальный абсцесс может потребовать нейрохирургической операции дренирования.
- Антибактериальная терапия состоит из внутримышечного введения цефтазидима по 1 г каждые 8 ч и метронидазола внутрь по 500 мг каждые 4 часа для подавления анаэробной инфекции. При аллергии на пенициллин используют ванкомицин внутривенно. Антибактериальная терапия должна продолжаться до тех пор, пока температура тела не будет нормальной в течение 4 дней.
- Функции зрительного нерва.необходимо контролировать каждые 4 ч путем оценки зрачковых реакций, остроты зрения, цвето- и евстовосприятия.
- Исследования по показаниям:
- Подсчет количества лейкоцитов.
- Посев крови.
- КТ орбиты, пазух носа, головного мозга. КТ орбиты помогает дифференцировать тяжелый пресептальный целлюлит от целлюлита орбиты.
- Люмбальная пункция при наличии менингеальных или церебральных симптомов.
- Хирургическое вмешательство должно рассматриваться при:
- Неэффективности антибиотиков.
- Снижении зрения.
- Орбитальном или субиериостальном абсцессе.
- Атипичной клинической картине и необходимости биопсин.
Обычно бывает необходимо дренировать инфицированную пазуху, как и орбиту.
Источник