Болезнь бехтерева глаза лечение
Болезнь Бехтерева (болезнь Бехтерева — Штрюмпелля — Мари, анкилозирующий спондилоартрит) — системное заболевание, характеризующееся хроническим воспалением преимущественно суставов позвоночника, крестцово-подвздошного сочленения, с ограничением или полной потерей подвижности за счет анкилозирования, кальцификации связок.
В. М. Бехтерев (1892) впервые описал основные клинические симптомы болезни и предложил ее выделить в самостоятельную нозологическую форму. А. Strumpell (1894) показал, что в основе болезни лежит хронический анкилозирующий воспалительный процесс в позвоночнике и крестцово-подвздошных сочленениях.
В 1898 г. Marie выявил ризомиелическую форму болезни. В 1904 г. Frenkel предложил называть болезнь анкилозирующим спондилоартритом. Следует отметить, что спондилоартрит может наблюдаться и при таких заболеваниях, как псориатический артрит, болезнь Рейтера, язвенный колит, синдром Бехчета, ювенильный хронический артрит и другие.
Болезнь Бехтерева чаще поражает лиц молодого возраста (20-40 лет), по данным F. D. Hart (1955) 8,5 % лиц, заболевают в возрасте 10-15 лет, страдают в основном мужчины (до 80%-90%), у женщин заболевание диагностируется редко в связи с атипичным началом и течением процесса.
Этиология
До настоящего времени причина болезни Бехтерева не установлена. Возможно, в развитии заболевания существенную роль играет наследственная предрасположенность. Так по данным A. Ryckewaert (1975), распространенность болезни Бехтерева среди родителей больных составляет 3%, а в контрольной группе — 0,5%.
Л. И. Беневоленская и соавт. (1980) отметила, что частота встречаемости болезни Бехтерева среди родственников I степени родства составляет 2,4%, что в 20 раз чаще, чем в общей популяции. О генетической предрасположенности к болезни Бехтерева может свидетельствовать выявление, более чем у 90% больных, антигена гистосовместимости HLA В27. При других спондилоартритах он определяется реже (в 30-60%) и только у 7% лиц в обычной популяции.
Из приобретенных факторов, в развитии болезни Бехтерева могут принимать участие инфекционные агенты. Ранее большое значение отводили мочеполовой инфекции или стрептококковому поражению, а также клебсиеллам. Исследования, проведенные в последнее время, показывают, что микроорганизмы не являются причиной болезни Бехтерева, они лишь провоцируют увеит и периферический артрит.
Клиническая картина
Начало болезни почти всегда незаметное, клинические проявления разнообразны.
В.А. Насонова и М.Г. Астапенко (1989) выделяют несколько вариантов начала болезни:
1. При первичной локализации процесса в области крестца заболевание начинается с постепенного появления типичных болей воспалительного типа в пояснично-крестцовом отделе (иногда по типу радикулитов или ишиаса). С течением времени эти боли постепенно усиливаются и часто сочетаются с болями в суставах.
2. При первичном поражении суставов, что чаще имеет место у юношей, в дебюте болезни наблюдается только подострый моно-, олигоартрит, чаще асимметричный и нестойкий, а явления сакроилеита присоединяются позже.
3. В детском и подростковом возрасте заболевание начинается как полиартрит с появления летучих болей, иногда с небольшой припухлостью в периферических (крупных и мелких) суставах. Частое сочетание суставного синдрома с небольшим повышением температуры тела, сердцебиением и увеличением СОЭ делает клиническую картину у этих больных схожей с атакой острого ревматизма, хотя объективных показателей ревмокардита не обнаруживается. При локализации артрита в мелких суставах кистей клиническая картина чрезвычайно напоминает ревматоидный артрит, в дальнейшем присоединяются признаки сакроилеита.
4. В редких случаях болезнь начинается с острого лихорадочного синдрома (высокая лихорадка неправильного типа с колебаниями температуры в течение суток в пределах 1-2°С, ознобы, проливные поты, быстрое похудание и развитие трофических нарушений, резкое увеличение СОЭ). У этих больных наблюдаются полиартралгии и полимиалгии, а артриты могут появиться только через 2-3 недели.
5. При первичной внесуставной локализации процесса заболевание может дебютировать поражением глаз (ирит, иридоциклит) или, реже, аортитом или кардитом в сочетании с высокими показателями активности воспалительного процесса. Суставной синдром и симптомы сакроилеита, при этом варианте, появляются через несколько месяцев.
Болезнь Бехтерева у женщин имеет некоторые особенности: артралгии мало выражены, артриты с длительной ремиссией, отсутствуют клинические признаки сакроилеита, функция позвоночника долгое время остается сохранной, прогрессирование заболевания медленное.
У 5%-10% лиц первым признаком заболевания является ирит или иридоциклит.
Поражение глаз при болезни Бехтерева встречается в 10%-50% и протекает в виде ирита, иридоциклита или эписклерита, могут наблюдаться кератит и конъюнктивит.
Передний увеит
Воспаление в глазу протекает в виде двустороннего экссудативного негранулематозного острого ирита или иридоциклита, чаще встречающегося у лиц юного возраста, и характеризующегося рецидивами, интервалы между которыми могут достигать нескольких лет.
Обычно процесс острый, с перикорнеальной инъекцией, светобоязнью и небольшой болью в глазу, зрительными нарушениями. Часто наблюдаются отек роговицы и нежные роговичные преципитаты, иногда в передней камере глаза появляется экссудат, который быстро рассасывается под влиянием лечения. Задние синехии обычно довольно тонкие. Помутнение стекловидного тела возникает относительно редко. Иногда появляются отек в макулярной зоне сетчатки и гиперемия диска зрительного нерва. Выраженность ирита или иридоциклита не связана с клиническими проявлениями спондилоартрита.
У большинства больных увеит развивается в сроки от 3 мес. до 36 лет после начала общего заболевания.
В некоторых случаях мы наблюдали неспецифическое течение заболевания.
Больной 60 лет, обратился с жалобами на резкое снижение зрения правого глаза. Впервые правый глаз заболел 16 лет назад. Диагностирован иридоциклит, предположительно, ревматической этиологии. Тогда же появились боли в суставах. После неспецифической антибактериальной терапии наступила ремиссия. Следующее обострение иридоциклита возникло через 10 лет, затем рецидивы участились. Во время последнего рецидива развилась отслойка сетчатки. К этому времени острота зрения на правом глазу снизилась до счета пальцев у лица.
При осмотре: OD — секклюзия зрачка, циклитические мембраны в стекловидном теле. В нижней половине глазного дна складчатая высокая отслойка сетчатки. OS — задние синехии, стекловидное тело не изменено, глазное дно без особенностей.
Ревматолог на основании клинических и рентгенологических данных диагностировал болезнь Бехтерева — Штрюмпелля — Мари (центральная форм).
Лечение: ретробульбарно дексазон, субконъюнктивально атропин, мезатон, дексазон, инстилляции дексаметазона, мезатона; внутрь индометацин.
Пациент выписан с улучшением. На правом глазу острота зрения повысилась до 0,02. Отслойка сетчатки в значительной степени уменьшилась, складчатость сетчатки сохранилась только в центральной зоне.
Диагноз болезни Бехтерева был установлен не сразу, несмотря на рецидивирующий увеит, который сочетался с артритом. Только тщательное рентгенологическое исследование позволило выявить анкилозирование крестцово-подвздошных суставов и межпозвоночных сочленений.
Увеиты при анкилозирующем спондилоартрите протекают относительно благоприятно.
Тяжелые постувеальные осложнения выявляются редко. Осложненная катаракта, вторичная глаукома, атрофия зрительного нерва наблюдаются в единичных случаях, как правило, при давности заболевания свыше 10 лет.
Диагностика
Диагноз болезни Бехтерева в ранней стадии труден. По данным V. Enzmann (1980), только у 20% больных патология распознается через 6-7 лет от ее начала.
Наблюдения В.А. Насоновой с соавт. (1989) показывают, что болезнь Бехтерева можно подозревать уже в самой ранней стадии у мужчин подросткового или молодого возраста при наличии следующих признаков: 1) болей воспалительного типа в суставах или пояснице; 2) симметричного моно- или олигоартрита суставов ног; 3) болезненности при пальпации пояснично-крестцового отдела позвоночника; 4) ощущения скованности в пояснице; 5) ранних признаков двустороннего сакроилеита на рентгенограмме (субхондральный остеопороз, неотчетливые контуры сочленений с ложным расширением суставной щели, очаговый периартикулярный остеосклероз крестца и подвздошных костей); 6) наличие антигена гистосовместимости HLA В27.
В развернутом периоде болезнь диагностируется легче, так как выявляются основные признаки: радикулярные боли, нарушение осанки («поза просителя» или «прямая доскообразная спина»), ограничение подвижности грудной клетки при глубоком дыхании, характерные рентгенологические данные (двусторонний анкилоз крестцово-подвздошных сочленений и межпозвонковых суставов, синдесмофиты позвоночника), артрит тазобедренных и (или) коленных суставов.
Лечение
Лечение увеита проводится кортикостероидами и мидриатиками, которые назначаются пара-, ретробульбарно, субконъюнктивально или в инсталляциях.
Обычно местная терапия сочетается с системным назначением противовоспалительных средств, таких как производные индола (индометацин, индоцид, метиндол) внутрь по 50 мг 3-4 раза в день, или в виде свечей по 50 мг 2 раза в день, или одну свечу 100 мг в день. В последнем случае исключается раздражающее действие этих средств на желудок.
При тяжелом течении процесса, с частыми рецидивами, применяются кортикостероиды: внутривенно (пульс-терапия), внутримышечно или внутрь.
Л.А. Кацнельсон, В.Э. Танковский
Опубликовал Константин Моканов
Источник
Тема в разработке.Посты оставлять и задавать вопросы по теме может любой желающий.
у меня HLA-B27 + увеит+ скованность суставов , но мрт показывает только остеохондроз… ревматолог сказал делать мрт каждый год и если начнутся сильные боли или мрт покажет бб то начать лечиться…есть ли бб?и правильно ли не лечиться -если возможно это ранняя стадия болезни
Айдар, возможно и такое что ваше МРТ сделано под не правильными режимами… у меня так и было.
Диагноз иридоциклид. Началось с пелены в левом глазу на выходных. Прочитала в инете статью, т.к. возможности на выходных к доктору поехать нет. https://my-mediks.ru/content/perednii-uveit-pri-ankilo..
капала дексаметазон капли и униклофен (на основе диклфенака).
До этого несколько месяцев была относительная ремиссия, поэтому снизила самостоятельно дозу салозаперина ен (сульфасалозин) с 4 таб. до 2-х таблеток (по 500 мг 1 таб), и ревмоксикам с 15 мг до 7,5 мг. Два месяца все было хорошо и 1 неделю не принимала салазаперин, т.к. у нас его трудно купить. Болей особых в суставах не было, но на выходных появилась пелена на левом глазу, особых болей, покраснения, рези и т.п. нет. Ревматолог назначил увеличить дозу салозаперина до 4-х таб. в день. Сказал, что это обратимый процесс и меньше читайте инет про ужасы… Направил к офтальмологу. Офтальмолог закапала капли, которые расширяють зрачок и он очень плохо расширяется, т.е. это уже начало иридоциклида. 1) Сделали укол фиостерона под глаз.. очень неприятная процедура. На выбор можно купить: бетаспон (отечественный), фиостерон или дипроспан (самый дорогой). Этот укол 1 раз в 10 дней под глаз. 2) Капли унеклофен 1 капля — 4 раза в день. 3) дексаметазон капли — 1 капля — 4 раза в день; 4) на ночь капли мезатон — 7 дней. 5) возможно еще добавят метипред на 1 мес. по убывающей.
Как Вы лечите передний увеит или иридоциклит?
Два раза воспалялись глаза ( период 1 год), во второй раз ставили увеит, уще через год диагностировали ББ.
Заднекапсулярные катаракты на фоне болезни и длительной гормональной терапии. Оперировать пока не нужно. Но операции понадобятся когда перестану видеть. Офтальмолог назначила витаминные капли в глаза.
Здравствуйте, болею ББ уже более 4-х лет, беспокоит больше иридоциклит по 4 раза в год, колоть уже в глаза уколы сил нет, может кто то нашёл панацею хотя бы остановить воспаление.
Илья, делюсь своим опытом по лечению иридоциклита. С 19 лет (сейчас мне 42) с периодичностью 2-3 в год проявлялся иридоциклит. Впервые меня также кололи уколами под глаз, капли и т.п. Но я по незнанию, в чем причина боли глаза, в 19 лет упустила момент и пошла поздно к врачам. Далее уже начитавшись про эту проблему, держу постоянно атропин и дексаметазон глазные капли в холодильнике. Главное не упустить первые признаки боли глаза. Я это уже очень чутко чувствую. Сразу же капаю атропин (сейчас мне порекомендовал врач мидримакс для расширения зрачка, ссылаясь на побочку атропина, хотя я его использовала на протяжении 22 лет, побочки нет). И сразу же расширяла зрачок, капала первые 2 дня 4 раза в день дексаметазон. Далее на уменьшение по 3-2 раза в день, как написано в инструкции к препарату. Зрачок расширяла один раз в два дня. За пару недель у меня проходил иридоциклит без уколов. После 40 лет проявление иридоциклита уменьшилось, раз в год было, по осени. Я прочитала потом в интернете, что после 40 уменьшается проявление этой болезни глаз. Это чисто мой опыт. На сегодняшний день нет спаек, состояние глаз в норме. Это к тому, что уколы я не делала. Очень болезненная процедура.
ББ с 2005 в январе 17 уевит
на лев глаз(госпитализация) ,после больницы зрение 100% в августе правый без госпитализации (прокапался ) зрение садится
Воспалился левый глаз-прописали капли на основе стероидов- уже неделя-глаз краснющий-буду смотреть как будет проходть
Подскажите кому сульфасалазин помог снять рецидивы иридоциклита.У меня вся проблема в том, что иридоциклит рецидивирует (болит и краснеет глаз) начинают колоть уколы в глаз, вообщем ужас, сказал ревмотолог пей сульфасалазин.
У мужа левый глаз давно уже не видит, с 2014 года ББ. В декабре 2017 эндопротезирование правого тазобедренного сустава. В апреле 2018 начался увеит на правом глазу, пролечился на дневном стационаре, выписали 28 апреля, видел все в тумане. 30 апреля проснулся и понял, что ничего не видит вообще, сразу увезли его в больницу. Сейчас находится там. Делают уколы в глаз, капли, магнит, электрофорез, зрение появилось только через двое суток, но видит лучше только после капель. В глазу много спаек. Собственно вопрос: когда зрение восстановится до нормального?
Юлия, сейчас все хорошо, зрение восстановилось, но не сразу, конечно. Примерно через неделю после выписки с больницы.
Екатерина, Я с 12 июля пытаюсь восстановить. Сначала правый глаз, потом левый. Симптомы иридрциклита ушли, но вдаль вижу расплывчато, офтальмолог сказал прежнего зрения не будет, для меня это шок, всегда все видела четко и хорошо.
Всем доброй ночи! Подскажите, пожалуйста, осложнения на глаза что-нибудь провоцирует или это лотерея?
А кто нибудь пробывал визомитин? Автор Скулачев утверждает что омолаживает глаза.
Источник
Дата публикации 9 ноября 2019 г.Обновлено 09 ноября 2019 г.
Определение болезни. Причины заболевания
Болезнь Бехтерева (болезнь Штрюмпелля — Бехтерева — Мари, анкилозирующий спондилоартрит, АС) — это воспаление межпозвонковых суставов с последующим их анкилозом. Анкилоз — неподвижность сустава, наступающая в результате образования костного, хрящевого или фиброзного сращения суставных концов сочленяющихся костей. В результате патологического процесса позвоночный столб оказывается в жёстком футляре, значительно ограничивающем движения в нём. Объём движений в суставах постепенно уменьшается, позвоночник становится неподвижным.
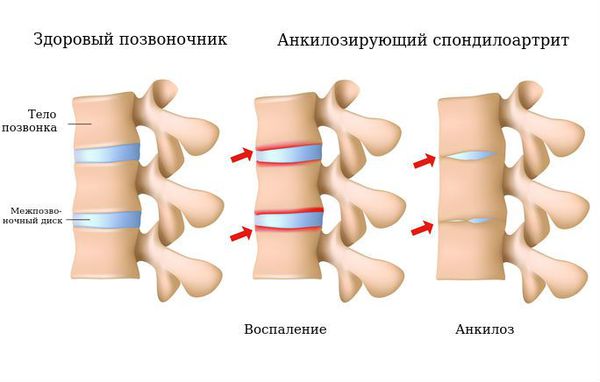
Это заболевание известно человечеству с античных времён. Его первое историческое упоминание в литературе относится к 1559 году, когда итальянский хирург Реалдо Коломбо описал два скелета с характерными для анкилозирующего спондилоартрита (АС) изменениями в своей книге «Анатомия». Через 100 лет, в 1693 году, ирландский врач Бернард Коннор описал скелет человека с признаками сколиоза, в котором крестец, тазовая кость, поясничные позвонки и 10 грудных позвонков с рёбрами были сращены в единую кость. Существует несколько клинических описаний этой болезни, сделанные в середине 19-го века. Но только записи русского врача Владимира Бехтерева в 1893 году, немецкого врача Адольфа Штрюмпеля в 1897 году и французского врача Пьера Мари в 1898 году, а также Бернарда Коннора в 17 веке считаются первыми описаниями АС.
Число больных в разных странах мира колеблется от 0,5 % до 2 % от общей популяции. Мужчины болеют в 3-6 раз чаще женщин, в возрасте 15-30 лет. Течение болезни у лиц мужского пола более агрессивное [1][6]. АС у женщин имеет некоторые особенности: артралгии (боли в суставах) мало выражены, артриты с длительной ремиссией, отсутствуют клинические признаки сакроилеита (воспаления крестцово-подвздошного сустава), функция позвоночника долгое время остается сохранной, заболевание прогрессирует медленно [1][6].
Болезнь Бехтерева обычно поражает позвоночник, крестцово-подвздошное сочленение и крупные суставы нижних конечностей. При первичной внесуставной локализации процесса заболевание может дебютировать поражением глаз. Поражение глаз при АС встречается в 10-50 % случаев и протекает в виде ирита (воспаления радужной оболочки глазного яблока), иридоциклита (воспаления радужной оболочки и цилиарного тела глазного яблока) или эписклерита (воспаления соединительного слоя между склерой и конъюнктивой), могут наблюдаться кератит (воспаление роговицы глаза) и конъюнктивит (воспаление слизистой оболочки глаза). У 5-10 % лиц первым признаком заболевания является ирит или иридоциклит.
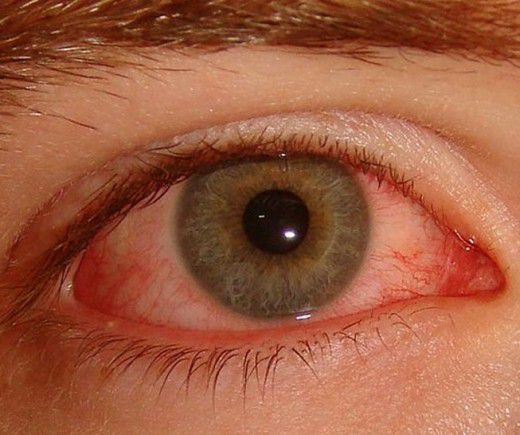
Реже заболевание начинается аортитом (воспалением стенки аорты) или кардитом (поражением структур сердца) в сочетании с высокими показателями активности воспалительного процесса.
Этиология АС в настоящее время остаётся до конца неясной. В происхождении болезни большое значение придаётся генетической предрасположенности людей, т. е. наличию определённых генов, а именно антигена HLA-В27. Он встречается у 90-95 % больных, примерно у 20-30 % их родственников первой степени родства и лишь 7-8 % в общей популяции. В популяции частота HLA-В27 нарастает от экватора (0 %) к приарктическим регионам (20-40 %) Земли.
При данном процессе происходит агрессия иммунитета в отношении костно-мышечной системы (неадекватный иммунный ответ). Иммунитет ошибочно и агрессивно воспринимает некоторые ткани организма как чужеродные, поэтому анкилозирующий спондилоартрит относится к разделу аутоиммунных заболеваний.
Главную роль в развитии АС отдают ФНО-α (фактору некроза опухоли альфа). ФНО-α — цитокин (небольшая пептидная сигнальная молекула), играющий при любом виде воспалительного процесса центральную роль. ФНО-α имеет важное значение в прогрессировании тугоподвижности всего позвоночного столба. Его максимальная концентрация находится в крестцово-подвздошном сочленении [1][3][6].
Помимо прочего, в качестве пускового момента, способствующего развитию заболевания, может выступать изменение в иммунном статусе, вызванное переохлаждением, острым либо же хроническим инфекционным заболеванием. Дополнительно факторами для развития АС могут служить травмы таза или позвоночника. В качестве предположений выделяют гормональные нарушения, воспаления хронического характера в области мочеполовых органов и кишечника, а также инфекционно-аллергические заболевания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы болезни Бехтерева
К основным симптомам болезни Бехтерева относят скованность и боли в поясничной области с распространением в ягодицы, ноги. Боль, как правило, усиливается, во второй половине ночи. Среди симптомов также выделяют болезненность в пяточных костях, скованность в грудном отделе позвоночника. При появлении одного или нескольких симптомов необходима консультация ревматолога.
Болезнь подкрадывается незаметно. Но есть несколько признаков-предвестников, появление которых должно насторожить человека.
Предвестники анкилозирующего спондилоартрита:
- тугоподвижность позвоночного столба с утра, которая вскоре проходит (особенно после горячего душа);
- слабость, сонливость и быстрая утомляемость;
- длительное поражение глаз в виде их воспаления;
- летучие (не локализующиеся в одном месте), невыраженные боли в области поясницы;
- боль в области крестца может появляться в состоянии покоя или утром;
- при кашле, активном дыхании или чихании боль становится сильнее (если задействованы рёберно-позвоночные сочленения);
- иногда человек отмечает дискомфорт, когда сидит на жёсткой поверхности.
- уменьшается амплитуда движения головой;
- может меняться походка, появляется стойкая боль в области пяток;
- появляется ощущение сдавливания грудной клетки;
- нарастает боль в области тазобедренного сустава.
АС может начаться под маской ревматоидного артрита с болью в мелких суставах кистей и стоп, поражения сердца, а также нередки случаи, когда клинические проявления АС начинаются с глаз.
Одной из сторон данного патологического процесса является бессимптомность течения. В этом случае диагноз АС ставится на основании рентгенологического исследования, проводимого по поводу другого заболевания [1][2].
Полная характеристика симптомов АС:
- Боль в области спины и бёдер, особенно в покое. Со временем нарушение подвижности в поясничном отделе позвоночника.
- Симптом скованности суставов уменьшается после умеренных физических нагрузок или принятия тёплой ванны.
- Симптомы усиливаются после продолжительного отдыха.
- Со временем позвоночный столб утрачивает гибкость, и пациент не может наклониться вперёд.
- Возможно затруднение дыхания.
- Более чем в 20 % случаев АС поражает органы зрения (воспаления радужной оболочки). Жалобы на покраснение и болевые ощущения в области глаз, зрение не ухудшается.
- Воспаление может затрагивать верхние отделы позвоночника и поражать грудной отдел (болевые ощущения в области груди).
Прогрессирование АС отмечается ограничением подвижности туловища во всех направлениях. Болевую реакцию в позвоночнике вызывают кашель и чихание. Вместе с тем ограничение физической нагрузки приводит к нарастанию болевого синдрома, в то время как умеренная физическая нагрузка уменьшает боль. Без адекватного лечения возможно полное обездвиживание позвоночника, при котором тело человека приобретает характерную позу — позу «просителя» (руки согнуты в локтях, спина сутулая, голова наклонена, ноги немного согнуты в коленях), с полной инвалидизацией пациента.
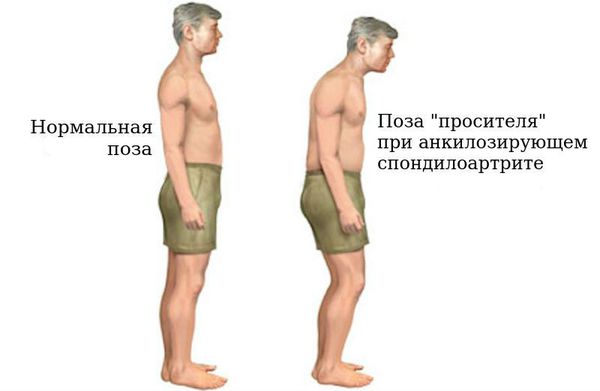
Патогенез болезни Бехтерева
Патогенез болезни Бехтерева характеризуется наличием антигена HLA B27, что говорит о генетической предрасположенности к АС. Данный антиген делает похожими ткани сустава с инфекционным агентом. И в случае, когда инфекция попадает в организм носителя антигена, происходит реакция. На данный момент установлено, что антиген HLA B27 имеется практически у всех заболевших АС. В то же время не все носители этого гена обязательно болеют АС [3].
Согласно гипотезе, в эндоплазматическом ретикулуме клеток возникает аномалия синтеза белка антигена HLA B27. В результате этой аномалии происходит накопление и деградация изменённых молекул белка, что приводит к нарушению обмена веществ внутри поражённых клеток с избыточным синтезом медиаторов воспаления.
Рассматривается также другая гипотеза: занесение антигенного материала, особенно липополисахаридов клеточной стенки бактерий, через стенку кишечника. Это происходит из-за повышенной проницаемости кишечника, которая наблюдается у больных АС. Поражение суставов таза, позвоночника и внутренних органов, согласно данной гипотезе, объясняется особенностями кровоснабжения данных органов и систем, а также нарушением кровообращения в органах-мишенях данного заболевания.
Классификация и стадии развития болезни Бехтерева
Клинические варианты (формы) болезни Бехтерева:
- Центральная форма — вовлечён только позвоночник.
- кифозная — изменения шейной и грудной зоны позвоночника приводят к тому, что тело всё больше наклоняется вперед, формируется поза «просителя»;
- ригидная — сглаживание всех изгибов позвоночника, спина становится плоской, голова слегка откидывается назад, появляется поза «гордеца».
- Ризомелическая форма — вовлечение позвоночника и корневых суставов (плечевых и тазобедренных).
- Периферическая форма — вовлечение позвоночника и периферических суставов (коленных, голеностопных и др.).
- Скандинавская форма — вовлечение мелких суставов кистей и позвоночника.
- Висцеральная форма — одна из перечисленных выше форм и вовлечение висцеральных органов (сердца, аорты, почек).
Диагностические признаки анкилозирующего спондилоартрита по рекомендации института ревматологии РАМН, 1997 год.
- Боль в пояснице, которая не проходит в покое, уменьшается при движении и длится более трёх месяцев.
- Ограничение подвижности в поясничном отделе позвоночника в сагиттальной и фронтальной плоскостях.
- Ограничение дыхательной экскурсии грудной клетки (разности между окружностью грудной клетки при полном вдохе и максимальном выдохе) относительно нормальных величин в соответствии с возрастом и полом.
- Двусторонний сакроилеит (воспаление крестцово-подвздошного сустава) II-IV стадии.
Диагноз считается достоверным, если у больного имеется четвёртый признак в сочетании с любым другим из первых трёх [7].
Осложнения болезни Бехтерева
Осложнения болезни Бехтерева опасны и серьёзны. Самые распространённые:
- амилоидоз почек — нарушение белково-углеводного обмена, в результате которого откладывается особый нерастворимый белок — амилоид. Этот белок нарушает функцию почек и в дальнейшем приводит к развитию почечной недостаточности;
- воспаление лёгких из-за уменьшения подвижности грудной клетки;
- воспаление радужки глаза, приводящее к потере зрения;
- поражение сосудов, повышающее риск развития инфаркта и инсульта;
- остеопороз — снижение прочности и нарушение строения костей;
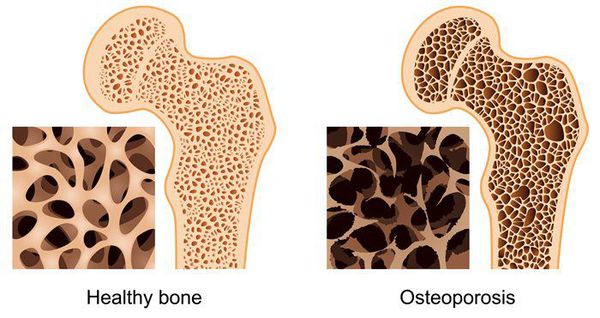
- «синдром конского хвоста» — сдавливание пучка нервных корешков нижних отделов спинного мозга, в результате которого происходит недержание мочи и кала, паралич ног;
- сглаживание изгибов позвоночника (поза «гордеца»);
- неподвижность.
Для того чтобы предотвратить появление подобных осложнений, необходимо выявлять, диагностировать и лечить заболевание в наиболее ранние сроки [6][7][10].
Диагностика болезни Бехтерева
Поздняя диагностика болезни Бехтерева связана отчасти с общими симптомами заболеваний ревматологического профиля. Обязательным является рентгенологическое исследование, которое относят к наиболее точным методам диагностики. Главный критерий — это изменения в крестцово-подвздошной области.
Нечёткость контуров сочленения с расширением суставной щели характерно для первой стадии процесса. Наличие эрозий в суставных поверхностях характерно для второй стадии. Частичный анкилоз характерен для третьей стадии. При четвёртой стадии выявляется полный анкилоз.
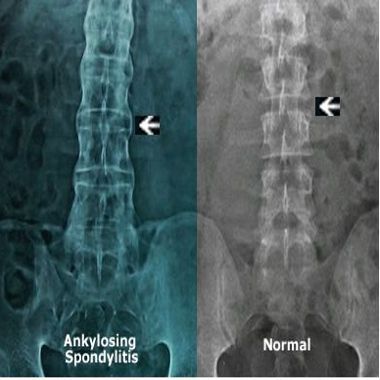
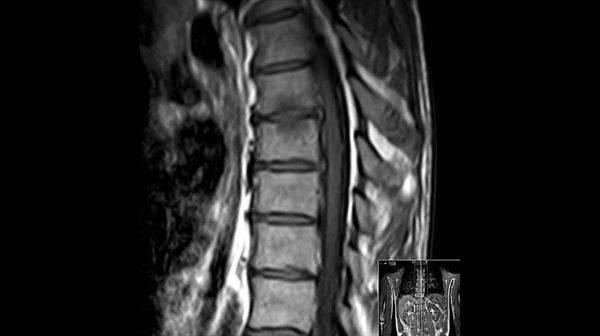
Более чувствительным методом диагностики анкилозирующего спондилоартрита является магнитно-резонансная томография.
Обязательным является генная диагностика на наличие HLAB27 антигена. Но необходимо отметить, что примерно у 10 % пациентов с АС данный антиген не выявляется.
В общеклиническом анализе крови отмечается увеличение скорости оседания эритроцитов (СОЭ) до 50 мм/ч, но нужно учитывать, что увеличение СОЭ характерно для любого воспалительного процесса.
Диагноз АС ставится на основании комплексного обследования, включающего осмотр пациента, анализ жалоб, клинико-лабораторно-инструментальную диагностику, данные рентгенологического обследования и МРТ [4][8][11].
Лечение болезни Бехтерева
Лечение болезни Бехтерева проводят на протяжении всей жизни пациента, основу его составляет сочетание нефармакологических и фармакологических методов терапии. Лечение должно быть комплексным, продолжительным и этапным (стационар — санаторий — поликлиника).
Лечение основано на трёх принципах. Иммуносупрессоры (препараты, подавляющие иммунитет) стоят на первом месте. Необходимость подавления иммунной системы исходит из патогенетического механизма. Вторым компонентом является применение гормональных препаратов для снятия воспаления в суставе. Третий компонент — это физиотерапия в сочетании с ЛФК.
До пациента с АС необходимо донести информацию, что главная задача лечения — затормозить прогрессирование заболевания. Лекарства приходится принимать на протяжении всей жизни: с началом развития недуга — с целью снять обострение, а затем для того, чтобы продлить период ремиссии. К сожалению, на данном этапе развития медицины добиться полного излечения невозможно. Работа пациента в содружестве с врачом позволит держать АС под контролем, уменьшить число обострений и долго сохранять подвижность, а соответственно, и качество жизни на достойном уровне.
Настоящий прорыв в лечении АС наметился в начале 21 века, когда в руках у ревматологов появились генно-инженерные препараты. Современная стратегия лечения АС строится по принципу «Лечение до достижения цели» (Treat to target). Генная инженерия добилась колоссальных успехов благодаря развитию высоких технологий, и первой линией таких препаратов стали ингибиторы ФНО (блокаторы ФНО-α). Биологические модификаторы иммунного ответа включают в себя ингибиторы ФНО-α (инфликсимаб, адалимумаб), ингибитор активации В-клеток (ритуксимаб). Препараты на молекулярном уровне блокируют синтез медиаторов воспаления, не подавляя при этом иммунную систему. Современная таргетная (молекулярно-прицельная) терапия нейтрализует негативно действующие медиаторы и останавливает каскад воспалительной реакции при АС. В результате удаётся эффективно препятствовать дальнейшему развитию воспаления и прогрессированию заболевания и тем самым сохранить подвижность позвоночника и суставов [9][12].
В большинстве случаев приходится использовать симптоматические (глюкокортикостероиды, нестероидные противовоспалительные препараты) и базисные препараты («Делагил», «Плаквенил», «Сульфосалазин»). Базисные противоревматические средства (болезнь-модифицирующие антиревматические препараты) — это большая и неоднородная группа лекарств, объединённых общей способностью не только снимать симптомы и неспецифически уменьшать воспаление суставов, но и модифицировать, смягчать или тормозить прогрессирование самого заболевания, деструкцию кости и другие специфические поражения. Дозировки препаратов подбирает только врач [4][5][12].
Кроме лекарственной терапии пациенту с болезнью Бехтерева следует обеспечить оптимальный режим: полноценный сон в правильном положении, эмоциональный комфорт, постоянные занятия физкультурой, ликвидацию очагов хронический инфекции. Каждый год больным рекомендуется проходить санаторно-курортное лечение. Крайне осторожно может применяться мануальная терапия и лечебный массаж (места прикрепления сухожилий лучше не массировать). От физиотерапевтических процедур во время обострения стоит воздержаться [6][7][10].
Важное значение в лечении АС имеет лечебная гимнастика. Комплекс состоит из упражнений на расслабление мышц, методике глубокого дыхания для расширения экскурсии грудной клетки. Минимальное время упражнений около 30 минут. Если позволяет физическое состояние пациента, то необходимо заниматься скандинавской ходьбой и плаванием. Спать нужно на жёстком матраце и без подушки [4][5][6].
Особая роль в лечении отводится физиотерапевтическому лечению (ФТЛ). Основное применение ФТЛ осуществляется на санаторно-курортном этапе для продления периодов ремиссии. Для пациентов с АС показаны: криотерапия, теплолечение и магнитотерапия.
Магнитотерапия (англ. magnettherapy) — группа методов альтернативной медицины, подразумевающих применение статического магнитного поля или переменного магнитного поля. Процедура помогает снять болевой синдром и улучшить подвижность позвоночного столба [3][5][7].
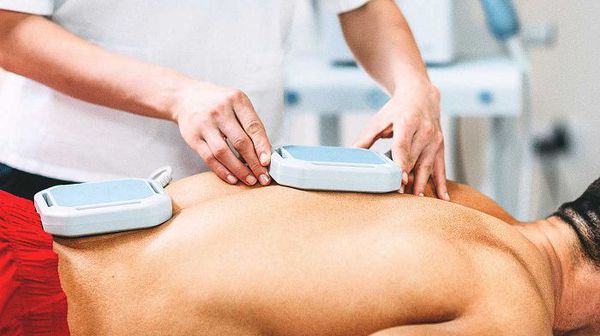
Криотерапия — лечение холодом. Физиотерапевтическая процедура, действие которой основано на ответных реакциях организма на переохлаждение наружного (рецепторного) слоя кожи. После недельного курса обычно наступает облегчение и положительный эффект с последующей длительной ремиссией [3][5][7].
Хлоридно-натриевые ванны. Их действие направлено на противовоспалительный и болеутоляющий эффект.
Массаж низкой интенсивности и мануальная терапия возможны в стадии ремиссии АС [3][5][7].
Следует уяснить: АС останется с больным навсегда, а вот качество жизни и фаза заболевания (ремиссия или обострение) зависит от хорошей приверженности пациента к лечению.
Прогноз. Профилактика
Прогноз при болезни Бехтерева серьёзный, но своевременная диагностика, адекватное наблюдение и традиционные методы лечения способны затормозить заболевание на ранних стадиях. Течение болезни — волнообразная смена воспалительных фаз и фаз ремиссии. Во время ремиссии наступает значительное облегчение состояния.
На сегодняшний день официальная медицинская статистика не знает случаев полного выздоровления. Однако несмотря на хроническое течение и возм


