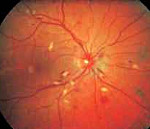
Артериальная гипертензия отслойка сетчатки
Гипертоническая ретинопатия – это поражение сосудов сетчатки на фоне стойкого повышения артериального давления у больных артериальной гипертензией. Основными симптомами являются ухудшение зрения, повышенная зрительная утомляемость, покраснение глаз, головная боль, появление «плавающих помутнений» и «мушек» перед глазами. Патология диагностируется на основании результатов офтальмоскопии, визометрии, тонометрии, биомикроскопии. Пациентам показана системная гипотензивная терапия и гиполипидемические средства. Дополнительно рекомендовано ретробульбарное введение ретинопротекторов и назначение витаминов группы С, А и В.
Общие сведения
Гипертоническая ретинопатия – широко распространенная патология, встречающаяся повсеместно. Впервые заболевание было описано английским офтальмологом Маркусом Гунном в 1898 году. Микроскопические признаки поражения сосудов сетчатки выявляются у лиц в возрасте 40 лет и старше даже при отсутствии артериальной гипертензии в анамнезе. III и IV стадии заболевания диагностируются у 2-15% больных, страдающих от гипертонии. Специфические изменения при офтальмоскопии у детей с артериальной гипертензией прослеживаются в 3-5% случаев. Мужчины и женщины болеют с одинаковой частотой.
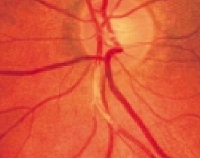
Гипертоническая ретинопатия
Причины гипертонической ретинопатии
Причинами развития патологии являются эссенциальная и симптоматическая артериальная гипертензия. К основным триггерным факторам относятся избыточный вес, чрезмерное потребление соли, курение, стрессы, низкий уровень физической активности, злоупотребление спиртными напитками. Прослеживается генетическая предрасположенность к возникновению болезни. В группу риска входят лица с декомпенсированной формой гипертензии, заболеваниями сердца, атеросклерозом, сахарным диабетом. Учеными было доказано, что симптоматика гипертонической ретинопатии часто обнаруживается у пациентов, страдающих от сенильной деменции, однако пусковые факторы развития патологии при старческом слабоумии установить не удалось.
Патогенез
Особенности ретинальной гемоциркуляции во многом зависят от показателей системного АД. В патогенезе начальной (вазоконстрикторной) стадии важная роль отводится вазоспазму, который сочетается с повышением тонуса артериол сетчатой оболочки глаза. В основе артериоспазма лежит запуск местных ауторегуляторных реакций. Морфологически определяется фокальное сужение артериол, которое со временем преобразуется в генерализованное. Продолжительное повышение давления становится причиной утолщения внутреннего слоя (интимы) и гиперплазии среднего слоя (медии). Патологические изменения в комплексе интима-медиа очень быстро прогрессируют.
В патогенезе склеротической стадии на первый план выходит дегенерация гиалиновых волокон. Сужение артериол и расширение вен на отдельных участках приводит к формированию артериовенозного перекреста (симптом Салюса-Гуна). При I степени данного симптома вена вдавлена в месте ее пересечения артерией, II степени – перед перекрестом вена образует дугу и резко истончается под артерией, III степени – в центре дугообразного изгиба вена становится невидимой. Вследствие структурных нарушений в артериолярных и венулярных соединениях световой рефлекс расширяется.
Инволюционный склероз потенцирует резкое сужение артериол. Сосуды становятся бледными и извитыми, напоминающими «серебряную проволоку» (положительный симптом Гвиста). Некроз миоцитов и эндотелиоцитов провоцирует ишемию сетчатки и повышение проницаемости гематоретинального барьера, что характерно для экссудативных изменений. При атипическом течении заболевания стадийность процесса нарушается, на ранних стадиях удается выявить ряд изменений (микроаневризмы, геморрагии), которые в норме встречаются только при выраженных артериовенозных перекрестах.
Классификация
В настоящее время существует большое количество подходов к систематизации изменений на глазном дне при гипертонической ретинопатии. Наиболее точно корреляция между артериальной гипертензией и поражением сетчатки отображена в классификации Кейта Вагенера Баркера (KWB), разработанной еще в 1939 году. С учетом клинических признаков выделяют следующие этапы заболевания:
- 1 стадия. Патологический процесс распространяется только на сосуды внутренней оболочки глаза, изменения обратимы. Наблюдается нарушение соотношения диаметра вен и артерий за счет сужения последних. Определяются единичные артериовенозные перекресты, симптом Салюс I положительный.
- 2 стадия. Выявляются начальные признаки органического поражения сетчатки. Стенки ретинальных сосудов утолщены, световой рефлекс расширен. Из-за уплотнения сосудистой стенки артерии при офтальмоскопии напоминают медную или серебряную проволоку. На ограниченных участках видны зоны частичной или полной облитерации артериол.
- 3 стадия. К вышеописанным проявлениям присоединяются симптомы повреждения нервных волокон. Офтальмоскопическая картина позволяет визуализировать плазморрагии и геморрагии, которые распространяются на задние отделы стекловидного тела. Скопления липидов имеют вид желтоватых «твердых» экссудатов. Белковый транссудат «мягкий», сероватой окраски. В зоне ишемического инфаркта сетчатки образуются «ватообразные» очаги.
- 4 стадия. Изменения необратимы. Характерно выраженное прогрессирование склеротического поражения сосудов. Офтальмоскопически визуализируется отек диска зрительного нерва (ДЗН). Со стороны внутренней оболочки глазного яблока прослеживаются дегенеративные изменения. Риск развития макулярного отека и отслойки сетчатки чрезвычайно высок.
Симптомы гипертонической ретинопатии
Для заболевания типично длительное бессимптомное течение. Прогрессирование патологии приводит к ухудшению зрения, покраснению глаз. Пациенты часто предъявляют жалобы на головную боль, повышенную утомляемость при зрительных нагрузках (чтение, работа за компьютером, просмотр телевизора). При III-IV стадии гипертонической ретинопатии возможно появление «мушек» или «плавающих помутнений» перед глазами. При резком повышении артериального давления наблюдаются фотопсии и метаморфопсии, которые больные расценивают как признаки «ауры» перед возникновением гипертензивного криза.
Осложнения
Заболевание очень часто осложняется субретинальным кровоизлиянием, которое в последующем может привести к отслойке сетчатки. Прогрессирует хориопатия и нейропатия зрительного нерва. При острой ишемической нейропатии возникает выраженный отек ДЗН. При тяжелом течении болезни прослеживаются признаки субатрофии оптического нерва. В случае выраженной экссудации патологический процесс поражает стекловидное тело, что провоцирует его помутнение. Пациенты с гипертонической ретинопатией в анамнезе подвержены риску развития глазной мигрени и офтальмогипертензии.
Диагностика
В большинстве случаев гипертоническая ретинопатия является случайной диагностической находкой у лиц с отягощенным анамнезом. Выраженные клинические симптомы выявляются только у пациентов, продолжительное время страдающих от артериальной гипертензии или сенильного слабоумия. При физикальном обследовании изменений со стороны глаз не наблюдается. Основными методами диагностики являются:
- Офтальмоскопия. При осмотре глазного дна в центральной оптической зоне визуализируется локальное сужение сосудов в области ДЗН. Размер области поражения равен половине диаметра диска. Определяются положительные симптомы Гвиста и Салюс I-III.
- Измерение внутриглазного давления (ВГД). Показатели тонометрии незначительно превышают референтные значения. Важно сопоставлять данные системного артериального давления с внутриглазным. Дополнительно показано изучение суточных колебаний ВГД.
- Визометрия. При I-II стадии заболевания ухудшение зрительных функций отсутствует. У пациентов с III-IV стадией острота зрения может снижаться, однако это явление вызвано органическим поражением сетчатки и развитием вторичных осложнений.
- Осмотр переднего сегмента глаза. При биомикроскопии глазного яблока определяются расширенные сосуды конъюнктивы. Стойкое повышение артериального давления и частые гипертензивные кризы ведут к образованию субконъюнктивальных кровоизлияний.
Лечение гипертонической ретинопатии
Этиотропная терапия сводится к назначению системных гипотензивных средств, прием которых способствует нормализации артериального давления. При повышении уровня липопротеидов низкой плотности и холестерина крови показан прием гиполипидемических средств с периодическим контролем показателей липидограммы. В комплекс лечения могут быть включены ангиопротекторы, которые улучшают ретинальную гемодинамику, предупреждают развитие ишемии. С целью ускорения процесса регенерации нейронов сетчатки назначают ретробульбарные инъекции ретинопротекторов. Дополнительно рекомендованы витамины группы А, С и В, которые также обладают ретинопротекторными свойствами.
Прогноз и профилактика
Исход заболевания зависит от стадии процесса. При своевременном назначении адекватного лечения симптоматика болезни постепенно регрессирует в течение 1 года. На этапе склеротических изменений повлиять на ретинальный кровоток практически невозможно. Специфические превентивные меры не разработаны. Неспецифическая профилактика включает контроль и нормализацию системного артериального и внутриглазного давления, липидов крови. При наличии провоцирующих факторов рекомендовано 4 раза в год проходить осмотр у офтальмолога с обязательным выполнением офтальмоскопии, визометрии и измерением ВГД.
Источник

При длительном повышении артериального давления нарушается структура сосудистой стенки из-за постоянного перенапряжения. Если поражаются артерии сетчатки глаза, то такое осложнение называют гипертонической ретинопатией. Наиболее тяжело протекает заболевание при почечной гипертензии, а также у беременных с выраженным токсикозом. Прогрессирующая ангиопатия сетчатой оболочки может окончиться полной и необратимой потерей зрения.
Причины развития гипертонической ретинопатии
В зависимости от течения артериальной гипертонии могут быть такие варианты повреждения сетчатки глаза:
- гипертонический криз вызывает кратковременный интенсивный спазм сосудов, отечность в зоне зрительного нерва.
- постоянно высокое давление приводит к повышенной проницаемости артерий, утолщению их стенок, повреждению внутренней оболочки и некротическим изменениям.
Факторы, которые способствуют ретинопатии: сахарный диабет, атеросклероз, токсикоз беременных, нефротический синдром, курение. Обнаружение изменений сосудов сетчатой оболочки является признаком подобных нарушений во всей артериальной сети.
Рекомендуем прочитать статью об ангиопатии сетчатки глаза. Из нее вы узнаете о причинах заболевания, его опасности, признаках и симптомах развития, проведении диагностики и лечения.
А здесь подробнее о сосудорасширяющих препаратах при гипертонии.
Симптомы наличия изменений в сетчатке глаза
Длительный период времени признаки ретинопатии не ощущаются пациентами. Первыми проявлениями могут быть плавающие пятна или точки при взгляде вдаль.
При отечности зрительного нерва перед глазами возникает пелена, контуры предметов теряют четкие очертания, появляются затруднения при работе, которая требует зрительного напряжения.
В вечернее и ночное время, а также в условиях плохого освещения снижение зрения становится сильнее.
При тяжелой степени ретинопатии может возникнуть отслойка сетчатки. Ее симптомами являются:
- черные полосы или бесформенные пятна в поле зрения,
- плавающие полосы,
- вспышки или искры,
- тень или пелена перед глазами,
- расплывчатые изображения.
Отслоение сетчатки как следствие гипертонической ретинопатии
Люди из группы риска
Возникновение ретинопатии наиболее вероятно у больных с плохо контролируемой гипертонической болезнью, а также сопутствующими факторами, утяжеляющими ее течение. К ним относятся:
- наследственная предрасположенность,
- пожилой возраст,
- повышенный уровень сахара и холестерина в крови,
- климактерический период,
- ожирение,
- работа во вредных производственных условиях (шум, вибрация, химические соединения, высокая или низкая температура),
- стресс,
- неправильное питание, а именно избыток соли, животных жиров и сахара в пище,
- низкая физическая активность,
- болезни эндокринной системы,
- курение,
- хронический алкоголизм.
Смотрите на видео о гипертонической ретинопатии:
Стадии прогрессирования заболевания
Начальные изменения сосудов включают обратимые нарушения их тонуса, может отмечаться локальное или общее сужение просвета, сдавление близлежащих вен. При нормализации показателей артериального давления признаки гипертонической ангиопатии исчезают. Похожая клиническая картина может быть обнаружена даже у здоровых людей после 40 лет при исследовании глазного дна.
По мере развития болезни спазм сменяется на устойчивый атеросклероз, в местах пересечения вены и артерии отмечается сдавление вен, вплоть до их полной закупорки. Это явление названо артериовенозным перекрестом или симптомом Салюса. Вторая стадия соответствует проявлениям ангиосклероза.
На третьей стадии, собственно гипертонической ретинопатии, обнаруживают такие характерные признаки:
- «медная» или «серебряная проволока» (появление светового рефлекса на стенке артерии);
- отечность сетчатки;
- «языки пламени» от кровоизлияний в сетчатую оболочку.
На четвертой стадии ко всем первоначальным признакам присоединяется отек диска зрительного нерва, визуальную картину которого назвали макулярной «звездой», частичная отслойка сетчатки. Фаза гипертонической нейроретинопатии характеризуется выраженным и необратимым снижением остроты зрения.
Методы диагностики
Для определения наличия изменений на глазном дне и их соответствия стадии ретинопатии проводят такие исследования:
- Офтальмоскопия
Традиционная или электронная офтальмоскопия – осмотр сетчатой оболочки и фиксирование смещения, сужения или закупорки сосудов, состояния диска зрительного нерва, участков кровоизлияний.
- Флуоресцентная ангиография позволяет обнаружить степень нарушения прохождения крови по сосудам сетчатки и выбрать метод лечения.
- Ультразвуковое и электрофизиологическое исследование выявляет нарушения внутриглазной гемодинамики.
- Оптическая когерентная томография дает послойное изображение тканей глаза, помогает оценить распространенность болезни.
Для того чтобы отличить гипертоническую ретинопатию от диабетической, аутоиммунной, лучевой, назначают анализы крови на сахар, иммунологический профиль.
Лечение гипертонической ретинопатии
Успех терапии зависит от стадии гипертонической болезни и компенсирования повышенного артериального давления при помощи гипотензивных препаратов.
При своевременном обращении за врачебной помощью (на первой или начальных признаках второй стадии) у большинства пациентов восстанавливается нормальная структура артериальной стенки на протяжении 1 — 3 месяцев.
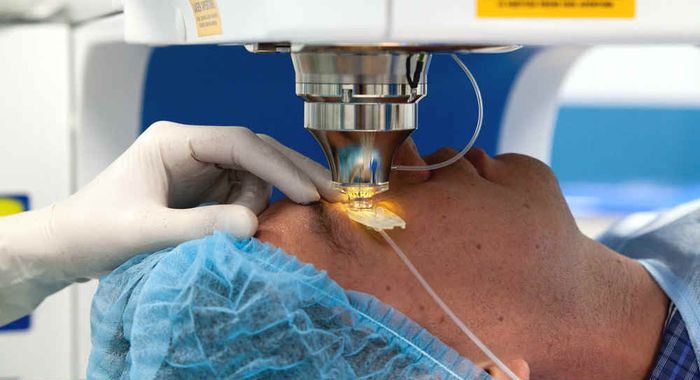
Полного восстановления зрения в более поздних стадиях, как правило, достичь не удается. Таким пациентам может быть назначена коагуляция (прижигание) сосудов при помощи лазера. Она дает возможность получить участкам с плохим снабжением кислородом дополнительное питание.
Лазерная коагуляция сетчатки
В комплексном лечении используют такие группы препаратов:
- сосудорасширяющие,
- витамины,
- антикоагулянты,
- ингибиторы фактора роста для торможения избыточного разрастания сосудов,
- кортикостероиды.
Некоторые средства используют для внутриглазного введения. Хорошие результаты получены от курса гипербарической оксигенации.
Рекомендуем прочитать статью об ангиопатии сетчатки глаза у ребенка. Из нее вы узнаете о патологии и причинах ее развития у малыша, диагностике и методах лечения.
А здесь подробнее о гипертонической болезни.
Гипертоническая ретинопатия представляет собой изменения структуры сосудистых стенок сетчатой оболочки глаза. Ее проявления отражают системные поражения артерий при некомпенсированной артериальной гипертонии.
При развитии склеротических уплотнений, затруднении кровотока и вовлечении в процесс зрительного нерва исходом болезни может быть полная потеря зрения. Начальные стадии хорошо поддаются лечению при условии нормализации показателей давления крови.
Источник
Органическое и, на поздних стадиях, механическое поражение тканей сетчатки, приводящее к выраженным специфическим нарушениям зрительных функций, носит собирательное название ретинопатия. Общим в группе первичных (самостоятельных) и вторичных (развивающихся вследствие других заболеваний) ретинопатий является то, что их этиопатогенетическую основу составляют прогрессирующие нарушения в питающей сетчатку сосудистой оболочке, – т.н. ангиопатии, результатом которых становится постоянный дефицит кровоснабжения, а следовательно, гипоксия и недостаток питательных веществ, необходимых для нормального функционирования ткани.
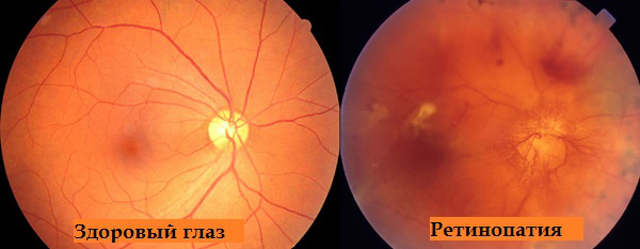
Различия же между ретинопатиями того или иного типа проводят, главным образом, по критерию изначальной причины сосудистых нарушений. Так, выделяют ретинопатию травматическую и диабетическую, ретинопатию недоношенности и пр. Одним из наиболее широко распространенных вариантов является гипертоническая ретинопатия, обусловленная синдромом артериальной гипертензии – хронически повышенным давлением крови. Отличительной особенностью этой формы поражения сетчатки служит тенденция к геморрагиям (кровоизлияниям) и скоплениям экссудативной жидкости в тканях глазного дна, что приводит к их отечности и, в более серьезных случаях – к отеку диска зрительного нерва.
Группы риска
Очевидно, что группу риска по гипертонической ретинопатии составляют все лица, предрасположенные к повышению АД: страдающие собственно гипертонической болезнью, большинство людей пожилого возраста, пациенты с заболеваниями почек и надпочечников. Особую категорию образуют беременные женщины, т.к. случаи ретинопатии в период вынашивания (достаточно редкие) протекают именно по гипертоническому типу.
Стадии гипертонической ретинопатии
В развитии гипертонической ретинопатии логично выделяются четыре основные стадии:
- этап гипертонической ангиопатии – начальные, сугубо функциональные и на этой стадии еще обратимые нарушения в сосудистой оболочке, связанной с сетчаткой;
- ангиосклероз – органическое перерождение тканей сосудистых стенок, постепенное снижение эластичности и пропускной способности за счет большего объема соединительной ткани по сравнению с рабочей функциональной тканью, а также (в некоторых случаях) из-за холестериновых отложений в ретинальных сосудах;
- собственно ретинопатическая стадия – из-за патологически повышенной проницаемости сосудистых стенок ткани под ними пропитываются выпотом, появляются очаки геморрагической отечности, помутнения, а также дистрофические и дегенеративные изменения в макулярной зоне (т.е. в центральном, наиболее фоточувствительном «желтом пятне» сетчатки), обусловленные постоянной ишемией – дефицитом кровоснабжения;
- гипертоническая нейроретинопатия – отечность приобретает хронический характер и распространяется на слои вокруг зрительного нерва, а также на сам диск зрительного нерва, где развиваются дистрофические изменения. На этом этапе отмечается значительное ухудшение зрения и сужение его полей; если не принимать активных терапевтических мер, прогноз становится все менее благоприятным – атрофия зрительного нерва, отслоение сетчатки и, как следствие, необратимая утрата зрения.
Диагностика
На ранних стадиях гипертоническая ретинопатия зачастую протекает без ощутимого дискомфорта или с легкими преходящими нарушениями зрения («плавающие пятна», пелена, трудности при чтении и пр.).
Затем острота зрения снижается, симптоматика приобретает специфический характер: появляются плавающие скотомы (зоны локальной слепоты в поле зрения), «вспышки», «искры» и т.д.; может возникнуть обширный гемофтальм – кровоизлияние в стекловидное тело.
Начальные изменения, свидетельствующие о тенденции к развитию гипертонической ретинопатии, может выявить только квалифицированный специалист при тщательной офтальмоскопии структур глазного дна. В ряде случаев уточнение диагноза требует назначения дополнительных диагностических методов: ультразвукового сканирования, электрофизиологического исследования, оптической когерентной томографии и т.д.
Лечение гипертонической ретинопатии
Из вышесказанного с очевидностью следует, что терапевтический успех при лечении или компенсации гипертонической ретинопатии в решающей степени зависит от выраженности органических изменений в сосудах и тканях сетчатки, т.е. от стадии, на которой начинается лечение. Как правило, первые терапевтические меры консервативны: назначаются препараты сосудорасширяющего и ангиопротективного действия, антикоагулянты, витаминные комплексы, а также оксигенобаротерапия для насыщения тканей недостающим кислородом. Излишне говорить, что огромное значение имеет терапевтический контроль основного заболевания, т.е. артериальной гипертензии.
На более поздних этапах, при риске отслоения сетчатки, может потребоваться ее лазерная коагуляция; на финальных стадиях, при глубокой органической деградации, иногда приходится прибегать к офтальмохирургическому вмешательству.
Преимущества нашего офтальмологического центра:
- Новейшее оборудование мировых производителей, позволяющее поставить точный диагноз и провести эффективное лечение.
- Ведущие специалисты по сетчатке Москвы: ретинологи, лазерные и витреоретинальные хирурги.
- Индивидуальный подход к каждому пациенту, доступные цены и гарантия высокого результата лечения!
Таким образом, при появлении описанных выше симптомов (или при выявлении офтальмологом первых признаков гипертонической ретинопатии) затягивать с лечением – означает играть с быстро уходящим временем в очень опасную игру, где ставкой является собственное зрение. Упущенная возможность приостановить или хотя бы замедлить патологический процесс может обернуться полной слепотой. Поэтому для людей из группы риска или с клинически установленной гипертонической ретинопатией регулярное наблюдение у офтальмолога и скрупулезное выполнение его предписаний является строго обязательными.
Источник