Ангулярный угловой или диплобациллярный конъюнктивит
Ангулярный конъюнктивит — бактериальное заболевание глаз. Это редкая, но довольно сложная в лечении патология, для которой характерно хроническое течение и частые рецидивы. Болезнь требует своевременной терапии, иначе могут возникнуть неприятные осложнения. Рассмотрим причины, вызывающие данный вид воспаления, и методы лечения.
Ангулярный конъюнктивит Моракса-Аксенфельда — офтальмологическое заболевание бактериальной этиологии. Он также называется уголковым (от лат. angulus — угол). Для этой патологии характерно покраснение и отек соединительной оболочки глаза — конъюнктивы, а также другие выраженные симптомы воспаления глаз. Ангулярный конъюнктивит опасен своими последствиями для зрительных органов, поэтому требуется его грамотная диагностика и внимательное лечение. По статистике, в 78% случаев болезнь принимает хроническое течение, а рецидивы могут длиться годами. Такое явление приводит к необратимому повреждению роговичных тканей, может наблюдаться развитие дакриоцистита, рубцовое сращение век и прорыв инфекции в кровеносную систему с поражением сердечных структур.
Впервые эта болезнь глаз была описана в 1896 году двумя медиками — французом В. Мораксом и немцем К. Аксенфельдом. В честь них в последующем и был назван возбудитель данной патологии — палочка, или диплобацилла Моракса — Аксенфельда. Согласно данным медицинской статистики, ангулярный конъюнктивит занимает до 5-7 % от общего числа воспалений глаз бактериальной природы.

При этом мужчины и женщины подвержены болезни в равной мере. Отмечено, что возникает патология чаще у лиц старше 40 лет, однако от нее могут пострадать и более молодые люди.
Причины развития ангулярного конъюнктивита
В основном палочка Моракса — Аксенфельда поражает слизистую оболочку глазного яблока, но в некоторых случаях действует также на придаточные пазухи носа и эндокард (внутренний слой оболочки стенки сердца). Ангулярный конъюнктивит протекает с заметными поражениями зрительных структур. Для всех остальных тканей и органов палочка Моракса — Аксенфельда относительно безопасна.
Диплобацилла отличается необычайной способностью сохранять активность даже при экстремальных внешних условиях. Так, она поддерживает жизнедеятельность даже при температуре от минус 10 до плюс 55 градусов. Оптимальные условия для размножения этого микроорганизма возникают при температуре от 30 до 37 °С.
Возбудитель диплобациллярного конъюнктивита по медицинской классификации относится к условно-патогенным бактериям, то есть он может присутствовать в абсолютно здоровом организме. Причиной развития этой офтальмологической патологии часто становится сильное снижение иммунитета, вредные привычки — курение, алкоголизм, перенесенные острые респираторные заболевания, переохлаждение и некоторые другие факторы. Также к группе риска относятся люди, перенесшие глазные травмы, даже самые незначительные — это тоже может стать толчком к проявлению активности диплобацилл.

Основной путь передачи ангулярной инфекции — контактно-бытовой. Возбудитель попадает на конъюнктиву глаз через немытые руки, предметы личного пользования — полотенце, мыло, косметические принадлежности и т.д. Заражение может произойти даже через инфицированную воду.
Симптомы конъюнктивита Моракса — Аксенфельда
В среднем с момента заражения до проявления первых признаков болезни проходит около четырех дней. Ангулярный конъюнктивит характеризуется поражением обоих зрительных органов: сначала в процесс вовлекается один глаз, спустя двое-трое суток и второй. Первые ощущения, которые испытывает заболевший, — жжение и зуд в области пораженного глаза. Затем в нем возникает заметная боль, которая усиливается при моргании, а также покраснение и отек слизистой оболочки и век — это общий признак для конъюнктивита любой этиологии.
Клиническая картина дополняется выделениями в виде пенистой слизи из конъюнктивального мешка. Поначалу они выступают в небольшом объеме, а спустя день-два усиливаются, становятся более густыми и начинают скапливаться в уголках глаз. В это время также нередко наблюдается ухудшение зрения, больные отмечают затуманивание и «пелену» перед глазами, нарушение четкости.
По мере прогрессирования уголкового конъюнктивита Моракса — Аксенфельда кожа век начинает растрескиваться, покрывается корочками, становится более рыхлой в периорбитальной области. Процесс при этом то затихает, то обостряется.
Осложнения патологии
Лечение ангулярного конъюнктивита требует неукоснительного соблюдения предписаний врача и строжайшего режима во время курса. Выше мы отмечали, что заболевание трудно поддается терапии. При распространении инфекции на роговицу возникает краевой кератит с образованием инфильтратов и глубоких язв на роговичной ткани. Такое состояние глазных структур может привести к образованию бельма и даже слепоте. В патологический процесс может быть вовлечен носослезный канал с последующим развитием дакриоцистита. При проникновении диплобациллы в кровь и распространении ее по организму может развиться эндокардит — воспаление внутренней оболочки сердца, эмболия.
Диагностика болезни
Для выявления диплобациллярной инфекции используют несколько способов диагностики, которые позволяют убедиться, что заражение произошло именно по этой причине. Возбудителей бактериальных патологий глаз существует несколько видов: гонококки, стафилококки, хламидии и т.д., и каждый из них вызывает определенные болезни. От того, какие микробы спровоцировали воспаление глаз, зависит выбор лекарств. Итак, вот какие методы диагностических исследований применяются в современной офтальмологии для определения уголкового конъюнктивита:
- Цитологический анализ. С его помощью определяют клеточный и микробный состав мазка со слизистой оболочки.
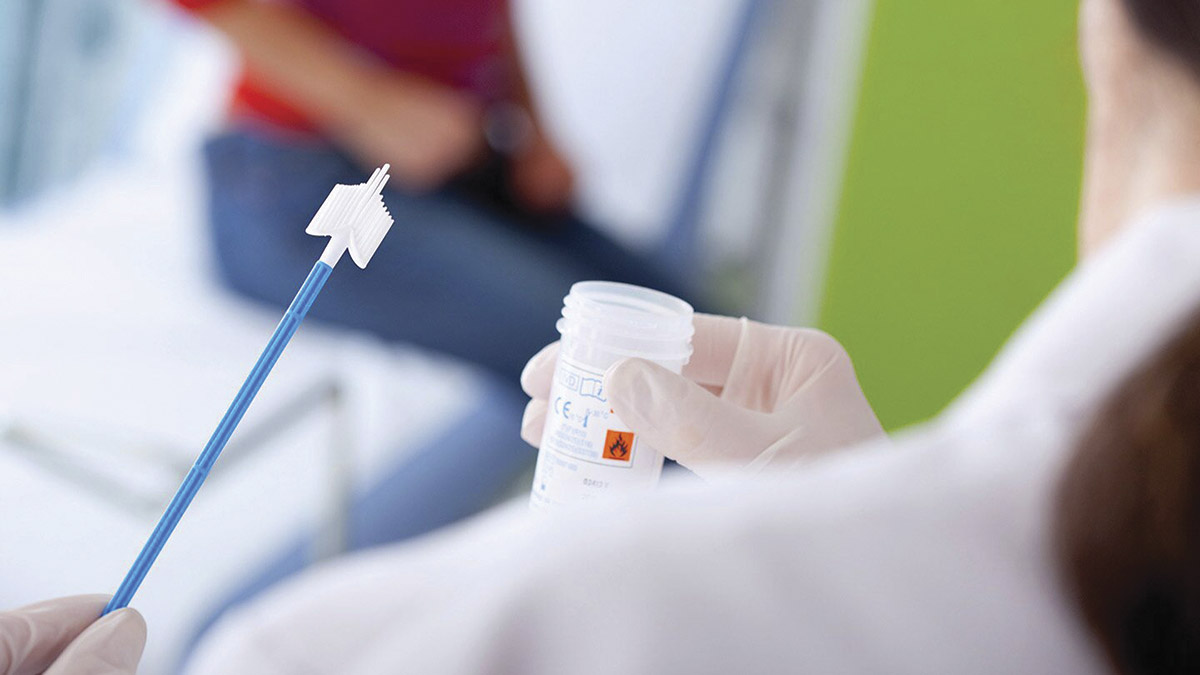
- Бактериальный посев выделений из глаз. Соскоб или мазок-отпечаток, взятый с конъюнктивальной поверхности, позволяет обнаружить диплобациллы, если они присутствуют там. Эти микроорганизмы имеют вид небольших палочек, расположенных парами или короткими цепочками. Данный анализ также позволяет определить чувствительность бактерий к антибиотикам.
- Визометрия. При уголковом конъюнктивите качество зрения снижается почти всегда, если процесс распространяется на роговичные ткани. Процедура визометрии позволит определить остроту зрения пациента. В некоторых случаях назначается также компьютерная кератометрия для исследования состояния эпителия роговицы.
- Биомикроскопия. При осмотре переднего отрезка глазного яблока с помощью щелевой лампы выявляется расширение сосудов и отек, особенно заметный у внутреннего уголка (от этого и произошло название «уголковый»). Исследование роговицы позволяет тщательно рассмотреть повреждения роговичного эпителия.
После получения на руки всех результатов исследований офтальмолог определяет, какая схема лечения конъюнктивита подойдет пациенту.
Лечение ангулярного конъюнктивита
Цель терапии в данной ситуации — подавить рост и размножение диплобацилл Моракса — Аксенфельда. Для этого назначают лекарственные препараты разных фармакологических категорий. Пациентам со слабым иммунитетом, а также при хроническом течении заболевания, дополнительно назначаются препараты, повышающие сопротивляемость организма бактериям:
- Антисептические средства. Необходимы для промывания глаз с целью устранения выделений. Хорошие результаты в лечении уголкового конъюнктивита показывает сульфат цинка — патогенные микроорганизмы очень чувствительны к его воздействию. Капли «Цинка сульфат» рекомендуют применять для промываний 2-3 раза в день. Для закрепления эффекта рекомендовано после введения капель также обработать края век цинковой мазью. Капли «Окомистин» тоже действенно препятствуют размножению диплобацилл. Их нужно закапывать 4-6 раз в день. Самое простое и доступное средство — слабый раствор борной кислоты. использовать его рекомендуется утром и вечером для механического выведения бактерий.
- Антибактериальные препараты. Палочки Моракса — Аксенфельда восприимчивы к фторхинолонам, макролидам, тетрациклинам, аминогликозидам. Для терапии назначают капли и мази с этими антибиотиками: «Тетрациклин», «Гентамицин», «Тобрекс», «Флоксал» и прочие аналогичные препараты. Схему введения и длительность применения определяет офтальмолог.

- Для уменьшения выраженных симптомов заболевания назначают противовоспалительные средства, например, раствор диклофенака натрия. Курс может длиться от 5 до 14 дней в зависимости от степени поражения глаз. При тяжелом течении уголкового конъюнктивита Моракса — Аксенфельда назначают кортикостероидные препараты.
- При хроническом течении воспаления или постоянных его рецидивах выписывают лекарства для укрепления иммунитета. Это могут быть таблетки с интерфероном, препараты тимуса, активные пептиды. Для устранения зуда и раздражения в глазах могут быть также назначены увлажняющие капли, например, «Визин», «Стиллавит».
Результат лечения данной патологии во многом зависит от своевременного обращения к специалисту и соблюдения всех его рекомендаций. Однако конъюнктивит Моракса — Аксенфельда — один из самых трудноизлечимых. Более чем в 70% случаев наблюдаются рецидивы заболевания с переходом в хроническую форму.
Профилактика ангулярного конъюнктивита
Чтобы предотвратить развитие данного глазного заболевания, следует строго соблюдать правила личной гигиены. Эти требования одинаковы для профилактики любых офтальмологических инфекций, так как в большинстве случаев заражение происходит через грязные руки или при несоблюдении элементарных требований чистоты.
Необходимо использовать только личные средства гигиены, мыть руки после прогулок или перед едой, избегать умывания и купания в незнакомых водоемах. Не стоит также пользоваться чужой косметикой. При поездке в отпуск, особенно в тропические страны, полезно будет иметь в сумочке небольшой флакон с гелем-антисептиком. Им можно обеззаразить руки в любой момент, когда это потребуется.
Для поддержания здоровья важно укреплять иммунную систему, соблюдать режим дня, уделять внимание рациону, ввести в него больше продуктов, полезных для органов зрения.
Источник
Эпидемиология
Ангулярный конъюнктивит относится к редким формам конъюнктивитов.
Классификация
См. «Классификация конъюнктивитов».
Этиология и патогенез
Возбудитель — Moraхella lacunata (бактерия Моракса—Аксенфельда). Заболевание передается контактно-бытовым путем.
Клинические признаки и симптомы
Инкубационный период 4 сут. Течение заболевания хроническое или (в редких случаях) подострое. Больные жалуются на сильный зуд, жжение и резь в глазах, частые болезненные моргания. При осмотре обращают на себя внимание гиперемия и отек конъюнктивы в области углов глазной щели, а также гиперемия и мацерация кожи в области углов глазной щели. Характерно наличие скудного вязкого слизистого отделяемого из конъюнктивальной полости, скапливающегося в углах глазной щели с образованием восковидных корочек, приводящего к снижению остроты зрения.
Диагноз и рекомендуемые клинические исследования
См. «Общие принципы диагностики конъюнктивитов и рекомендуемые клинические исследования».
Дифференциальный диагноз
См. «Острый неспецифический катаральный конъюнктивит».
Эпидемиология
Ангулярный конъюнктивит относится к редким формам конъюнктивитов.
Классификация
См. «Классификация конъюнктивитов».
Этиология и патогенез
Возбудитель — Moraхella lacunata (бактерия Моракса—Аксенфельда). Заболевание передается контактно-бытовым путем.
Клинические признаки и симптомы
Инкубационный период 4 сут. Течение заболевания хроническое или (в редких случаях) подострое. Больные жалуются на сильный зуд, жжение и резь в глазах, частые болезненные моргания. При осмотре обращают на себя внимание гиперемия и отек конъюнктивы в области углов глазной щели, а также гиперемия и мацерация кожи в области углов глазной щели. Характерно наличие скудного вязкого слизистого отделяемого из конъюнктивальной полости, скапливающегося в углах глазной щели с образованием восковидных корочек, приводящего к снижению остроты зрения.
Диагноз и рекомендуемые клинические исследования
См. «Общие принципы диагностики конъюнктивитов и рекомендуемые клинические исследования».
Дифференциальный диагноз
См. «Острый неспецифический катаральный конъюнктивит».
Общие принципы лечения
Наложение повязки противопоказано, поскольку может способствовать развитию кератита. Для предотвращения распространения инфекции необходимо соблюдение правил личной гигиены.
Показано промывание конъюнктивы с целью механического удаления отделяемого из конъюнктивальной полости:
Калия перманганат, р-р в разведении 1:500, 2—3 р/сут, 7—10 сут или Нитрофурал, р-р в разведении 1:5000, 2—3 р/сут, 7—10 сут
+
Цинка сульфат, 0,25, 0,5 или 1% р-р, вконъюнктивальный мешок по 1 капле 4—6 р/сут, 1—1,5 мес (после исчезновения симптомов 2 р/сут, 7—10 сут) или
Цинка сульфат, 0,25% р-р с борной кислоты 2% р-ром, в конъюнктивальный мешок по 1 капле 4—6 р/сут,
1— 1,5 мес (после исчезновения симптомов 2 р/сут, 7—10 сут) или
Нафазолин/антозолин/метилтиониния хлорид/сульфат цинка, р-р, в конъюнктивальный мешок по 1 капле 4—6 р/сут, 5—7 сут (затем применяют цинка сульфат, 0,25, 0,5 или 1% р-р по вышеописанной схеме).
Для уменьшения выраженности воспаления применяют:
Диклофенак, 0,1% р-р, в конъюнктивальный мешок по 1 капле
2— 3 р/сут, 3—4 нед или Индометацин, 0,1%о р-р, в конъюнктивальный мешок по 1 капле 2—3 р/сут, 3—4 нед. Для повышения эффективности терапии назначают антибактериальные ЛС:
Гентамицин, 0,3%о р-р, в конъюнктивальный мешок по 1 капле 4—6 р/сут, 1 —1,5 мес (после исчезновения симптомов 2 р/сут, 7—10 сут) или
Ломефлоксацин, 0,3% р-р, в конъюнктивальный мешок по 1 капле 4—6 р/сут, 1—1,5 мес (после исчезновения симптомов 2 р/сут, 7—10 сут) или Офлоксацин, 0,3% мазь или р-р, в конъюнктивальный мешок 4—6 р/сут, 1—1,5 мес (после исчезновения симптомов 2 р/сут, 7—10 сут) или Тетрациклин, 1%о мазь, в конъюнктивальный мешок 4—6 р/сут, 1—1,5 мес (после исчезновения симптомов 2 р/сут, 7—10 сут) или Тобрамицин, 0,3% мазь или р-р, вконъюнктивальный мешок 4—6 р/сут, 1 —1,5 мес (после исчезновения симптомов 2 р/сут, 7 — 10 сут) или Ципрофлоксацин, 0,3% мазь или р-р, вконъюнктивальный мешок 4—6 р/сут, 1—1,5 мес (после исчезновения симптомов 2 р/сут, 7—10 сут) или Эритромицин, 1% мазь, в конъюнктивальный мешок 4—6 р/сут,
1— 1,5 мес (после исчезновения симптомов 2 р/сут, 7—10 сут).
При поражении роговицы дополнительно применяют:
Декспантенол, 5%о мазь, в конъюнктивальный мешок 3—4 р/сут, 2—3 нед или
Депротеинизированный диализат из крови молочных телят, 20%о гель, в конъюнктивальный мешок 3—4 р/сут, 2—3 нед или Ретинола ацетат, 3,44%о р-р, в конъюнктивальный мешок по 1 капле 3—4 р/сут, 2—3 нед или Ретинола пальмитат, 3,44%о р-р, вконъюнктивальный мешок по 1 капле 3—4 р/сут, 2—3 нед или Рибофлавин 0,01 г/аскорбиновая кислота 0,02 г/декстрозы р-р 2% 10,0 мл в конъюнктивальный мешок по 1 капле 3—4 р/сут,
2— 3 нед или Таурин, 4% р-р, в конъюнктивальный мешок по 1 капле 3—4 р/сут, 2—3 нед.
Оценка эффективности лечения, прогноз
См. «Острый неспецифический катаральный конъюнктивит».
Ошибки и необоснованные назначения
См. «Острый неспецифический катаральный конъюнктивит».
Шток В.Н.
Опубликовал Константин Моканов
Источник
Ангулярный конъюнктивит – это воспаление слизистой оболочки глаза (конъюнктивы), которое вызывается патогенными бактериями и локализуется в углах глазной щели. Заболевание чаще всего носит хронический характер, с периодическими обострениями. Переболев однажды этим видом конъюнктивита в острой форме, у человека не формируется специфический иммунитет, поэтому повторные эпизоды болезни не исключены. При своевременной диагностике и правильно подобранном лечении, заболевание быстро проходит. Но в то же время поздно выявленные формы патологии (особенно после попыток самолечения) могут иметь затяжное течение и годами беспокоить больного.
Причины возникновения
Ангулярный конъюнктивит развивается из-за размножения на слизистой оболочке глаза болезнетворных бактерий – палочек Моракса-Аксенфельда. В норме слезная жидкость, которую постоянно вырабатывает конъюнктива, содержит антимикробные компоненты, за счет чего попадающая на нее патогенная флора обеззараживается и не провоцирует воспаление. Но при упадке иммунитета и действии других неблагоприятных факторов, болезнетворные микробы могут вызывать развитие местного патологического процесса.
Заражение этим конъюнктивитом возможно в таких случаях:
- при совместном использовании полотенец или косметики для лица, на которых присутствуют болезнетворные микробы;
- при посещении бассейна и сауны;
- в косметологическом кабинете через поверхность плохо простерилизованных инструментов;
- при механических повреждениях и травмах глаза;
- при умывании лица загрязненной водой.
Дополнительными провоцирующими факторами являются переохлаждение организма, недавно перенесенные инфекционные заболевания, респираторные болезни и пожилой возраст. Палочки Моракса-Аксенфельда могут переноситься из одного очага заболевания в другой (например, в случаях, когда при чихании и кашле жидкие выделения попадают в глаза). Особенность этих бактерий в том, что они способны вызывать воспаление только в области конъюнктив, а для других слизистых оболочек тела человека они относительно безопасны.
Симптомы
Инкубационный период заболевания может составлять до 4 суток с момента попадания болезнетворной микрофлоры на конъюнктив. Вначале человека может беспокоить легкая болезненность при моргании и зуд в глазах, которые со временем усиливаются. Характерные признаки ангулярного конъюнктивита:
- жжение и резь в глазах;
- покраснение и рыхлость слизистой оболочки;
- зуд и боль в области внешних или внутренних уголков глазной щели;
- ощущение инородного тела в глазу;
- покраснение и растрескивание кожи век;
- слизистые выделения густой консистенции в небольшом количестве.
Помимо этого при осмотре офтальмолог может заметить отечность конъюнктивы и век, а также покраснение и нарушение целостности кожи в области углов глаза. Из-за того, что на слизистой оболочке могут образовываться воскообразные корочки, иногда пациенты жалуются на снижение остроты зрения. Как правило, это временное явление, которое самостоятельно проходит после выздоровления. При установке данного диагноза необходимо проводить сравнение с другими формами конъюнктивитов, так как лечение разных видов этой болезни может существенно отличаться.

Патологический процесс вначале чаще всего развивается на одном глазу, а через несколько дней болезненные изменения отмечаются также и с другой стороны
Симптомы заболевания могут быть смазаны, иногда они не доставляют больному значительного дискомфорта. Небольшое покраснение глаз в конце рабочего дня можно легко принять за обычную усталость, а скудным выделениям не придать особого значения. В таком случае болезнь переходит в вялотекущую хроническую форму, которая обычно грозит длительным и непростым лечением. Именно поэтому при появлении любых странных симптомов необходимо обращаться за помощью к офтальмологу. Он проведет объективный осмотр, и при необходимости назначит дополнительные диагностические процедуры и лечение.
Как диагностируют заболевание?
Диагностика конъюнктивита начинается с осмотра офтальмолога и сбора анамнеза (то есть фиксирования жалоб пациента). После этого врач, как правило, проводит процедуру биомикроскопии – исследование слизистой оболочки, роговицы, радужки, хрусталика и передней камеры глаза с помощью щелевой лампы. Благодаря использованию этого оптического прибора можно объективно оценить степень поражения разных структур глаза и диагностировать многие патологии.
Для уточнения природы конъюнктивита, в некоторых случаях офтальмолог может порекомендовать такие дополнительные обследования:
- бактериальный посев отделяемой жидкости из больного глаза для определения вида возбудителя и подбора наиболее эффективного антибиотика;
- цитологическое исследование соскоба с конъюнктивы.
Поскольку бактериальный посев готовится довольного долго (около 7–10 дней), обычно врач, исходя из данных осмотра и жалоб пациента, ставит предварительный диагноз и назначает антибиотики широкого спектра действия. Если же симптомы весьма специфичны, больному сразу может быть назначено узконаправленное лечение. Это делается для того, чтобы не терять времени и улучить самочувствие человека как можно скорее. После результатов исследования терапия может быть скорректирована, если в этом есть необходимость.
Лечение
При ангулярном конъюнктивите на область глаз нельзя накладывать марлевые повязки с мазью или лечебными растворами, так как это может привести к кератиту. Кератит – это воспалительный процесс роговицы глаза, который приводит к ее деформации, изъязвлению и помутнению. Это серьезное осложнение конъюнктивита, которое может способствовать попаданию инфекции глубоко внутрь, а в тяжелых случаях кератит приводит к образованию бельма и слепоте.

Чтобы не допустить развития осложнений болезни, необходимо строго придерживаться рекомендаций офтальмолога относительно лечения и не предпринимать попыток самостоятельного оказания помощи (в том числе и народными средствами)
Пациенту могут быть рекомендованы промывание конъюнктивы антисептическими растворами с целью механического вымывания бактерий, очищения слизистой оболочки и угнетения роста оставшейся там патогенной микрофлоры.
Для этого используются такие лекарства:
- раствор нитрофурала;
- слабый раствор калия перманганата;
- цинка сульфат;
- борная кислота.
Сульфат цинка обладает выраженной противомикробной активностью в отношении палочек Моракса-Аксенфельда, поэтому данное лекарство часто рекомендуют использовать не только для промывания, но и для систематического закапывания в глаза. Чтобы снять воспаление, можно применять местные нестероидные противовоспалительные препараты. К ним относятся, например, растворы диклофенака и индометацина. Подбирать оптимальную схему лечения должен только офтальмолог, который укажет кратность проведения процедур и необходимые лекарства.
Часто в комплексе с другими средствами врачи рекомендуют использовать антибиотики (например, гентамицин, тетрациклин, офлоксацин или тобрамицин). Они могут применяться в виде капель или глазной мази. Частоту и длительность использования данных препаратов определяет врач, исходя из симптоматики и общей клинической картины. В период лечения и до полного выздоровления, больному желательно как можно реже касаться глаз (при этом их нельзя тереть), чтобы не разносить инфекцию. У человека должно быть индивидуальное полотенце и предметы гигиены, а перед контактом с другими людьми ему всегда необходимо мыть руки с мылом, чтобы избежать случайного заражения окружающих.
Профилактика
Общие способы профилактики бактериального конъюнктивита – поддержание иммунитета на высоком уровне и соблюдение правил личной гигиены. Умываться нужно только чистой проточной водой, а если касательно ее возникают сомнения, для этой цели лучше использовать кипяченую воду. Полотенце для лица и постельное белье должно быть индивидуальными, к тому же нужно регулярно проводить их замену, чтобы они оставались чистыми.
При простудных заболеваниях нужно особенно тщательно мыть руки после чихания и кашля. Желательно не допускать сильного переохлаждения и перегрева организма, так как оба эти фактора отрицательно влияют на иммунную систему. В осенне-весенний период нужно принимать витаминно-минеральные комплексы для поддержания защитных сил организма на высоком уровне.
Никогда нельзя касаться глаз немытыми руками, поскольку это может стать причиной развития не только ангулярного конъюнктивита, но и более серьезных офтальмологических заболеваний. После недавно перенесенного конъюнктивита лучше избегать посещения бассейнов, саун и мест большого скопления людей. Это связано с тем, что в раннем периоде после выздоровления, организм может оказаться недостаточно окрепшим, вследствие чего вероятность заболеть повторно возрастает.
Ангулярный конъюнктивит встречается довольно редко, по сравнению с другими видами этого заболевания. Для подбора правильного лечения важно вовремя обратиться за помощью к квалифицированному офтальмологу, который проведет все необходимые диагностические исследования. При антибиотикотерапии нельзя прекращать ее раньше рекомендуемого срока, даже если симптомы конъюнктивита уже прошли. Это может привести к повторению заболевания и развитию множества колоний устойчивых к лекарствам бактерий. Своевременная диагностика, дальнейшая профилактика и соблюдение всех рекомендаций окулиста – это залог скорейшего выздоровления и улучшения самочувствия.
Источник