Абсцесс роговицы у собаки
Калачева Мария Федоровна — ветеринарный врач-офтальмолог ИВЦ МВА
Весной и летом открывается пора выезда на природу. Вместе с этим, на приеме офтальмолога чаще встречаются пациенты с повреждением роговицы. Наиболее уязвимы брахицефалические породы собак (мопсы, пекинесы, ши-тцу, грифоны). Чем более укорочен нос и открыты глазные яблоки, тем больше вероятность повреждения. Почему же так происходит?
Дело в том, что собаки и кошки не достаточно хорошо видят вблизи, зато имеют хорошее обоняние. Исследуя какой-нибудь куст, собака касается носом веток, которые плохо видит, но очень хочет обнюхать.
Если нос слишком короткий, то такое при таком «исследовании» может произойти прикосновение веток с выступающим вперед глазным яблоком.
Собаки, имеющие комплекс брахицефалического окулярного синдрома, включающего снижение чувствительности роговицы и не полное смыкание век (лагофтальм), при касании ветки не способны вовремя защитить глазное яблоко веками и могут получить травмы глаз различной степени тяжести. И такие же повреждения возможны у очень подвижных длинномордых собак, которые «неаккуратно» исследуют растения. При этом, чаще всего, страдает центральная часть роговицы. Если повреждающим фактором был тонкий острый предмет (сухая травинка, шипы растений), то может образоваться абсцесс роговицы.
Это состояние характеризуется распространяющимися в глубокие слои роговицы, расплавляющимися инфильтратами, в результате чего может достаточно быстро произойти ее перфорация.
В отделение ветеринарной офтальмологии ИВЦ МВА поступила собака, породы йоркширский терьер, в возрасте 4х лет после травматического повреждения роговицы шипом от розы.
Для оценки степени повреждения и постановки диагноза, был проведен осмотр глаз животного с использованием щелевой лампы, а также дополнительные исследования: УЗИ глазного яблока, тонометрия внутриглазного давления и окрашивание роговицы витальными красителями.
Из клинических признаков отмечали: блефароспазм, светобоязнь, гиперемию сосудов конъюнктивы, слизисто-гнойное отделяемое из конъюнктивальной полости. В центральной части роговицы отмечали глубокое повреждение стромы роговицы, с участками инфильтрата, доходившего до десцеметовой оболочки. Перифокальный отек стромы ограничивался радиальным сосудистым валиком образованным сосудами проникшими в строму. В поврежденной роговице отмечали участки кератомаляции, грозившие перфорацией.
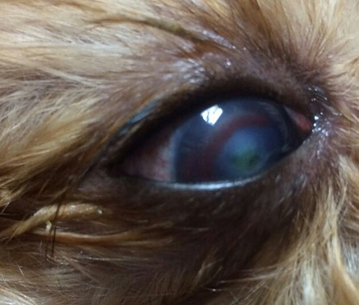
На фото показан глаз йоркширского терьера 4х лет,
попавшего к нам на офтальмологический прием, после повреждения роговицы шипом от розы.
Нами был установлен диагноз: абсцесс роговицы. Было принято решение провести хирургическую обработку дефекта роговицы с последующей тарзорафией на 3 недели. Одновременно, собаке на несколько дней был назначен системный антибиотик цефалоспоринового ряда. Для местной обработки использовали офтальмоантисептики и офтальмоантибиотики до снятия шва. Через 3 недели целостность роговицы полностью восстановилась с образованием полупрозрачного рубца, на месте повреждения. Остальная часть роговицы была прозрачна, отмечали лишь единичные поверхностные сосуды. Собака не испытывала окулярного дискомфорта, зрение сохранилось в достаточной степени.
Для минимизации посттравматического роговичного фиброза собаке в течении 3-х месяцев были назначены кератопротекторы и противовоспалительные препараты местного применения. В данном случае животному удалось восстановить целостность глазного яблока и сохранить зрение.
К сожалению, очень часто на прием попадают животные с запущенными случаями, когда воспаление уже затрагивает интраокулярные структуры и приводит к эндофтальмиту или панофтальмиту, практически не поддающимся лечению. Поэтому очень важно предупреждать владельцев животных, предрасположенных к травмам роговицы, о том, каких ситуаций лучше избегать. При подозрении на тяжелые травмы — не ограничиваться назначением консервативного лечения, а проводить более комплексное обследование глазного яблока и хирургическую обработку поврежденной роговицы.
Вернуться к списку
Источник
Автор статьи:
Домосканова К.И.
Воспалительные заболевания переднего отдела глаза, обусловленные различными причинами, относятся к числу наиболее частой офтальмологической патологии (Копёнкин Е.П., 2003, Судалин А.В., 2004).
Роговица – передняя часть наружной фиброзной оболочки глаза, которая составляет около 1/6 её площади, то есть является самой большой прелом-ляющей, выступающей структурой глаза, и как следствие подверженной воз-действию физических, механических и химических факторов внешней среды (Копёнкин Е.П., 2003, Сотникова Л.Ф., 2008). Как известно, в очаге воспале-ния на роговицу оказывает поражающее действие не только инфекционный агент с его токсинами и протеолитическими ферментами. Под их влиянием из клеток самой роговичной ткани высвобождаются биологически активные вещества, которые усиливают процессы деструкции роговицы. Условия пи-тания роговой оболочки, как ткани бессосудистой, значительно хуже, чем у любой ткани, снабжённой сосудами.
Таким образом, роговица из всех оболо-чек глаза находится в наиболее неблагоприятных условиях, и все эти факто-ры нередко способствуют или вызывают развитие в ней патологического процесса. Среди них следует выделить сосудистый язвенный кератит, приво-дящий при несвоевременной диагностике и неправильном лечении к потере зрения животным.
В связи с этим целью нашей работы является выявление патогенетических закономерностей регенерации роговицы при язвенных процессах и роль в ней поверхностной и глубокой васкуляризации.
Васкуляризация – процесс врастания сосудов в роговицу, которых она в норме не содержит. Новообразованные сосуды происходят из сосудов конъ-юнктивы (поверхностные сосуды) или из более глубоких: эписклеральных и склеральных (глубокие сосуды). Быстрая прямая реакция сосудов краевой петлистой сети при воспалительных процессах роговицы возникает благода-ря волокнам симпатических и парасимпатических нервов, присутствующих в перилимбальном нервном сплетении. Они делятся на два окончания, одно из которых проходит к стенкам сосуда, а другое проникает в роговицу и контак-тирует с разветвлённой сетью тройничного нерва (Копаева В.Г., 2002).
Процесс заживления язвы роговицы идёт в три стадии и характеризуется определёнными признаками врастания сосудов в роговицу. Первая стадия воспалительного процесса в роговице характеризуется некрозом тканей, эрозированием и изъязвлением поверхности. Большое зна-чение имеет состояние общего и местного иммунитета. В одних случаях язва роговицы может ограничиваться зоной первичного поражения, а в других – быстро распространяется в глубину и ширину и за несколько часов может расплавить всю роговицу. Наличие одного подрытого края с нависающим ко-зырьком свидетельствует о прогрессировании процесса в данном направле-нии. На второй стадии, которая начинается на 2-4 день воспаления, в процес-се заживления начинают врастать сосуды от лимба в роговицу. При поверх-ностно расположенных инфильтратах ярко-красные сосуды конъюнктивы переходят границу лимба, древовидно ветвятся и направляются к инфильтра-ту под покровом эпителия. Это — поверхностная васкуляризация. Воспали-тельные процессы, глубоко проникающие в ткани роговицы, сопровождают-ся врастанием склеральных и эписклеральных сосудов, то есть глубокой вас-куляризацией роговицы. Она имеет характерные признаки: глубокие сосуды проходят в глубоких и средних слоях стромы, с трудом пробираются между роговичными пластинами, не ветвятся, имеют вид щёточки или параллельно идущих ниточек. Яркость окраски и рисунка сосудов затушёвывается тол-стым слоем отёчных роговичных пластин, расположенных над ними. В сутки новообразованные сосуды продвигаются на 0,5-1 мм, врастая и образуя ана-стомозы, окрашивают роговицу в красный цвет.
По мере отторжения некротических масс очищаются дно и края язвы, наступает период регрессии, воспалительный процесс переходит в третью стадию, усиливается васкуляризация роговицы. Как правило, на 10-12 день воспаления сосуды достигают язвы, формируя её дно и края, и образуют гра-нуляционный барьер. Края язвы сглаживаются, дно начинает выполняться белёсой рубцовой тканью. Появление зеркального блеска свидетельствует о начале процесса эпителизации.
Диагностические критерии язвенного процесса, интенсивность васкуля-ризации роговицы на различных стадиях заболевания явились базовыми для разработки различных способов лечения сосудистого язвенного кератита у собак.
При назначении лечения учитывались факторы, которые могли способствовать развитию заболевания. Так, у 3 собак (15% исследованных случаев) причиной возникновения язвы роговицы являлся энтропион, а у 1 животного (5% случаев) – инородный предмет (ость растения) под третьим веком. Соба-кам с энтропионом провели пластику век, а инородный предмет удалили с помощью пинцета. Комплексное медикаментозное лечение проводили по двум схемам.
Первая схема применялась у 14 собак (70% исследованных случаев). Эти животные были, как правило, с диагнозом бактериальная язва роговицы, про-текающая с поверхностной корнеальной васкуляризацией. Для лечения при-менялись антимикробные капли: Флоксал или Тобрекс; стимуляторы клеточ-ного метаболизма, ранозаживляющие, репаративные средства: Солкосерил, Актовегин или Корнерегель; мидриатики-циклоплегики: атропина сульфат 1% раствор или Цикломед; нестероидные противовоспалительные глазные капли: Индоколлир, Наклоф или Дикло-Ф; антиоксидант, антигипоксант: Эмоксипин 1% глазные капли.
Вторая схема применялась у 6 собак с подтверждённым диагнозом гер-петическая язва роговицы, протекающей с задержкой васкуляризации. Отли-чия второй схемы от первой заключаются в использовании противогерпети-ческих глазных мазей: Виролекс, Зовиракс, Ацикловир, противовирусных, иммуномодулирующих глазных капель: Актипол или деринат, гидратирую-щих слёзозаменителей — Видисик, а также проводилось общее лечение имму-ностимулятором Циклоферон и витаминными препаратами: Нейромультивит и Аевит. У 6 собак с глубокими язвами роговицы, склонными к перфорации, при-менялась временная тарзорафия на 10-20 дней. В качестве анестестетика ис-пользовали глазные капли «Алкаин» и при необходимости проводили нейро-лептоаналгезию Рометаром в дозе 0,1 мл/кг живой массы. Подготовка инст-рументов, операционного поля и рук хирурга проводились по общепринятой методике.
Техника операции заключалась в следующем: на нить одевали фиксатор, по месту пришивания третьего века к верхнему проводили ин-фильтрационную анестезию 0,5% раствором новокаина. Прокалывали верх-нее веко и проводили нить снаружи внутрь. Делали стежок через третье веко на расстоянии 3-5 мм от края снаружи внутрь и обратно. После этого конец нити при помощи иглы выводили через верхнее веко наружу в форниксе конъюнктивы. Вначале стежок натягивали и проверяли, насколько роговица закрыта третьим веком, затем завязывали узел. Для надёжности, особенно у брахицефалических пород, делали второй стежок.
Выводы
1.Основными диагностическими критериями язвы роговицы у со-бак являются: болезненность, светобоязнь, слезотечение, блефароспазм, пе-рикорнеальная или смешанная инъекция сосудов глазного яблока, нарушение прозрачности роговицы, гладкости, сферичности, блеска и зеркальности, вас-куляризация.
2. Распределение сосудов является диагностическим критерием относительно локализации и глубины процесса. Поверхностные сосуды врастают при вос-палении верхних слоёв роговицы: поверхностных сосудистых кератитах и язвах роговицы. Глубокая васкуляризация является патогномичным призна-ком глубоких кератитов и язв роговицы, а также увеита и глаукомы.
3. Длина и скорость врастания сосудов дают временной ориентир. Зная о том, что на 2-4 день воспаления сосуды начинают врастать от лимба, продвигают-ся на 0,5-1 мм в сутки и на 10-12 день достигают язвы, можно примерно предположить, когда началось воспаление роговицы.
4. Поверхностная и глубокая васкуляризация играют положительную роль, так как способствует заживлению роговицы. Сосуды достигают язвы, фор-мируют её дно и края, образуя грануляционный барьер.
5. Поверхностные эрозии и язвы, не сопровождавшиеся врастанием в рогови-цу сосудов, заживают, не оставляя следа. После заживления более глубоких язв с васкуляризацией роговицы образуются соединительнотканные рубцы разной степени плотности и глубины залегания.
6. Разработанная схема лечебных мероприятий позволила наблюдать нереци-дивирующее течение язв роговицы, что свидетельствует о возможности кли-нического излечения при своевременной диагностике и комбинированном лечении.
Источник
Калачева М. Ф.
Ветеринарный врач-офтальмолог ИВЦ МВА
Свищ (или фистула) — это патологический ход, выстланный грануляционной тканью или эпителием, соединяющий патологический очаг в мягких тканях или костях, полый орган либо полость организма с окружающей средой или между собой.
Свищи могут быть врожденными и приобретенными. По отношению к внешней среде – внешние и внутренние. По характеру отделяемого (в зависимости от того, с каким органом соединены) — слизистые, гнойные, слюнные ,с истечением цереброспинальной жидкости, молочные, желчные, каловые, мочевые. Различают так же свищи патологические (т.е возникшие на фоне патологического процесса) и свищи хирургические (сформированные в плановом режиме, в ходе хирургической операции для отведения содержимого какой либо физиологической полости ).
Область орбиты анатомически расположена в близком соседстве с носовыми и лобными пазухами, а так же с мягким небом и корнями маляров. Различные заболевания соседствующих структур, могут вызвать воспаление тканей орбиты (абсцесс или флегмону) . Воспалительный процесс купируется полностью только в том случае, если удается снять воспаление ткани и удалить все образовавшиеся участки некроза, гной, инородные предметы. Но если после окончания курса лечения и общего внешнего улучшения состояния в заглазничной области все же остается даже незначительное количество какого либо патологического агента, то воспалительный процесс в скором времени вновь нарастает , что может привести к еще более выраженным деструктивным изменением тканей орбиты и образованию заглазничного свища. Согласно классификации подобные свищи можно отнести к приобретенным, внешним, гнойным.
Основными причинами воспаления тканей орбиты у собак и кошек являются:
- проникновение в заглазничное пространство инородных предметов из вне (дробь, острые древесные компоненты и т.п.) или через мягкое небо при попытке заглатывания (иглы, острые фрагменты костей или палок);
- одонтогенные абсцессы;
- воспаление скуловой (орбитальной) слюнной железы;
- травмы и неоплазии различного характера.
Все эти этиологические факторы оказывают различную степень воздействия на ткани орбиты, поэтому в начале клинические признаки могут быть разноообразными, но в итоге все они, так или иначе, приводят к увеличению тканей орбиты в объеме и как следствие- экзофтальму (выдвижению глазного яблока вперед), болезненности, отеку и ограничению подвижности тканей глазного яблока, нарушению функции зрения.
При быстром купировании этиологического фактора и последующем адекватном консервативном лечении наступает стадия выздоровления. В противном случае происходит либо потеря глазного яблока, вовлеченного в патологический процесс, либо постоянно рецидивирующее воспаление приводит к образованию орбитальных свищей. На этом фоне может происходить уменьшение объема тканей орбиты .
В качестве примера можно привести описание клинического случая орбитального свища у молодой собаки породы ягд терьер. На офтальмологический прием в клинику ИВЦ МВА животное попало с уже сформировавшимся внешним гнойным свищем, имеющим три выхода (см. рис 1).
Первый выход открывался в нижний свод конъюнктивы (1). Именно он и вызывал основное беспокойство у владельцев тем, что давал видимое обильное гнойное отделяемое( см. рис. 2). Остальные выходы (2 — в носовой ход и 3- в мягкое небо) обращали меньше на себя внимание из-за более скрытого расположения и меньшего количества отделяемого).
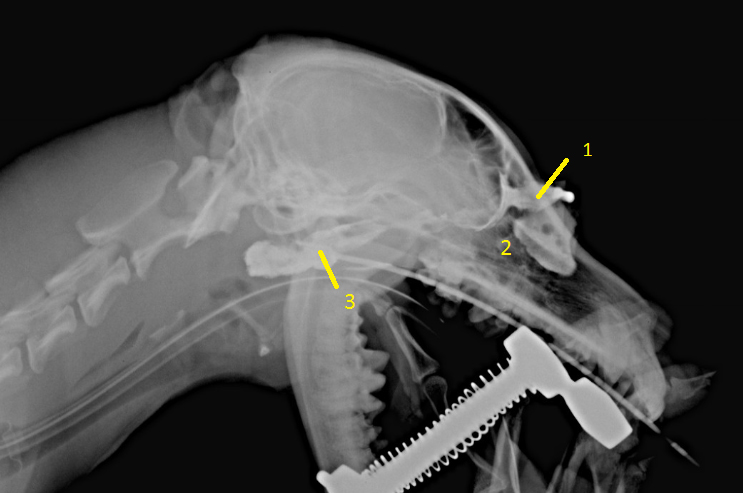
Рис 1. Рентгеновский снимок головы, боковая проекция.
Рентгеноконтрастное вещество введено при помощи катетера через свищевой ход в мягком небе.
Внешние выходы свища: 1-через нижний конъюнктивальный свод, 2-через носовую полость, 3 -через мягкое небо
(снимок сделан Акимовым А.В.).
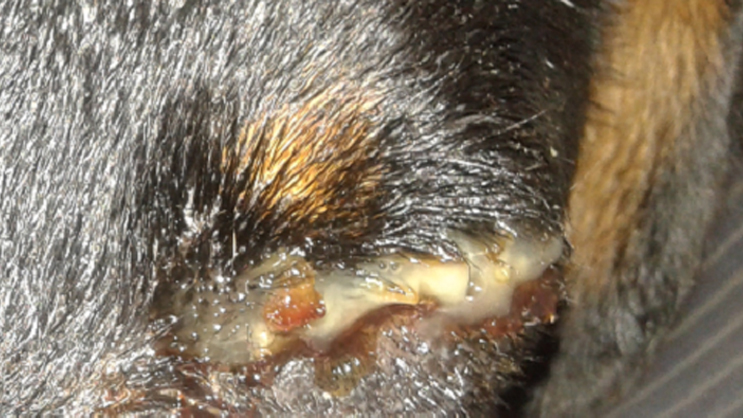
Рис 2. Обильное гнойное отделяемое из конъюнктивальной полости.
В анамнезе у собаки было случайное проникновение острого фрагмента ветки дерева в пространство между нижним веком и глазным яблоком, произошедшее 8 месяцев назад. Оболочки глазного яблока при этом не пострадали. В первые же сутки в областной ветеринарной клинике собаке была проведена первичная хирургическая обработка с удалением инородного предмета и промыванием образовавшейся раны. Далее была назначена системная антибиотикотерапия цефалоспорином широкого спектра действия и местные антибактериальные и противовоспалительные препараты в виде глазных капель. После курса лечения состояние животного стабилизировалось, отмечался лишь не значительный блефароспазм поврежденного века. Но через некоторое время состояние ухудшилось: появился выраженный отек век, блефароспазм, гиперемия и отек конъюнктивы с обильным гнойным отделяемым. За 8 месяцев такая ситуация повторялась несколько раз через непродолжительное время после окончания курса очередной антибиотикотерапии, назначаемой на основании результатов микробиологических исследований гнойного отделяемого.
На момент осмотра в клинике ИВЦ МВА у собаки была очередная стадия обострения. Результатом длительного воспаления мягких тканей орбиты стало:
- истощение и уменьшение объема тканей , что привело к энофтальму ;
- дистрофия глазодвигательных мышц, что привело к ограничению подвижности глазного яблока.
В результате нижнее и верхнее веко потеряли свою привычную опору, что вместе с длительным блефароспазмом привело к стойкому завороту нижнего и верхнего век.
В результате отека диска зрительного нерва и поверхностной хронической эрозии роговицы пострадала так же и зрительная функция глаза.
УЗИ, рентгенография и КТ области орбиты не показали присутствия инородных предметов. Однако, учитывая рецидивирующий характер воспаления и отсутствие агрессивной и резистентной к антибиотикам патологической микрофлоры, нельзя было исключить наличиеких инородных фрагментов, оставшихся после удаления ветки.
Было принято решение о проведении комплексного хирургического вмешательства. В результате была проведена коррекция век, расширение и выскребание ложкой фолькмана некротических масс до здоровых тканей в области конъюнктивального и небного выходов свища. Провести обработку выхода в носовую полость не предоставлялось возможным, поэтому для предотвращения рецидива воспаления чрезкожно в полость конъюнктивального входа свища был поставлен дренаж в виде внутривенного катетера. Животному неоднократно назначались курсы антибиотикотерапии и после последнего не прошло двух недель, общий клинический анализ крови был без отклонений, поэтому антибиотик вводился только в премедикации.
В послеоперационном периоде собака ходила в воротнике, были назначены местные антимикробные, противовоспалительные и регенирирующие препараты в виде глазных мазей и гелей. Для снятия отека диска зрительного нерва был назначен кортикостероид системно. Дренаж трижды в день промывался в начале физиологическим раствором, затем туда вводили раствор протеолитика и через некоторое время мазь с антибиотиком. Курс лечения был расчитан на 14 дней, но уже к концу первой недели выделения из глазной щели прекратились и свищевой ход на мягком небе закрылся с образованием легкого рубца. Собака сняла дренаж раньше времени, но учитывая что выделения не возобновлялись, повторно операция не проводилась (рис 3).
На момент окончания лечения у собаки сохранился энофтальм и ограничения в движении глазного яблока, отмечался синдром сухого глаза 1 степени. Отека диска зрительного нерва, повреждения роговицы и отделяемого из глазной щели не отмечалось. По результатам проведения тестов, зрение присутствовало (рис 4).
Рис 3. Собака через несколько дней после проведения операции.
Рис 4. Собака на контрольном осмотре после курса лечения.
Животное наблюдалось в течении 5-ти месяцев после проведения операции, за это время ухудшения не отмечалось. На основании этого можно сделать заключение об эффективности проведенного лечения и целесообразности назначения в подобных случаях чрез кожного дренирования после пхо, с последующим введением в оставшиеся свищевые ходы протеолитических и антимикробных препаратов.
Вернуться к списку
Источник

